Нейропатия верхних конечностей
Иннервация руки осуществляется целой системой периферических, то есть расположенных вне головного и спинного мозга, нервов. Их заболевания не воспалительного генеза (вызванные различными дегенеративными и дистрофическими процессами) называют нейропатией. Она не является отдельной болезнью, а представляет собой часть симптомокомплекса различных патологических состояний, поэтому для определения тактики лечения недостаточно установить факт наличия патологии, а необходимо еще и выявить причину ее развития. Нейропатия верхних конечностей встречается не так часто, как нижних, поскольку ноги иннервируются самыми длинными, а следовательно – и самыми уязвимыми нервными волокнами. Дегенеративно-дистрофические изменения периферических нервов часто и начинаются с нижних конечностей, позже вовлекаются нервы рук, туловища, лица, хотя иногда сразу поражаются нервы конкретного участка тела, в нашем случае – рук.
Эпидемиология
Статистика говорит о том, что нейропатии верхних конечностей встречаются не так уж и редко. Наиболее распространенным видом является синдром запястного (карпального) канала, которым страдают люди, часто, по роду деятельности, вынужденные производить сгибательные движения кистью. Из всех туннельных синдромов 2/3 жалоб именно на эту локализацию. И раньше многие профессии приводили к развитию данной патологии, в настоящее время к ним добавилось повсеместное использование компьютера – и в профессиональной деятельности, и в быту. В итоге с жалобами на его симптомы ежегодно обращается от 1 до 3,8% взрослых жителей планеты. На одного мужчину приходится от трех до десяти женщин. Пик манифестации – в возрасте 40-60 лет.

Другой уязвимый участок серединного нерва находится в верхней трети предплечья, дегенеративно-дистрофические изменения в данной части называют синдром круглого пронатора. Кроме описанных выше причин, вызвать развитие данного синдрома может наличие редкой аномалии – отростка плечевой кости (связки Струзера).
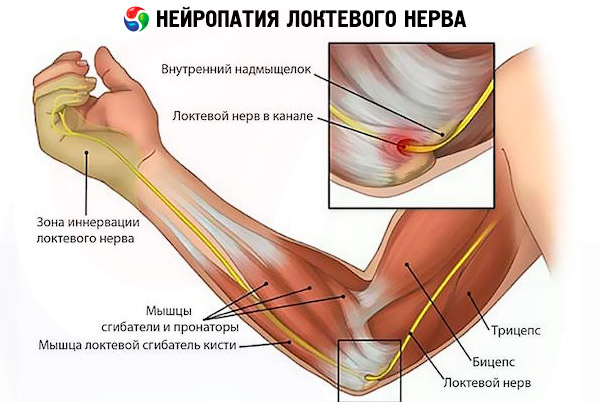
Достаточно часто нарушается функция локтевого нерва. Этому также способствуют компрессионные поражения в быту, спорте и на производстве.
Туннельные синдромы развиваются более, чем у 45% лиц, занятых ручным физическим трудом. И в этом случае, подавляющее большинство поражений – правосторонние (около 83%).
Причины нейропатии верхних конечностей
Подавляющее большинство изолированных дегенеративных и дистрофических изменений в нервных волокнах руки происходит в результате банального передавливания одного (мононейропатия) или нескольких нервов (полинейропатия), иннервирующих верхнюю конечность. Таких нервов пять: мышечно-кожный и подмышечный, регулирующие работу плеча и частично предплечья, верхней и нижней его части соответственно; срединный, локтевой и лучевой, контролирующие работу руки от плеча до пальцев.
Пережиматься могут разные участки нервов, находящиеся как неглубоко под кожей, так и в центре руки. Причин у такого события может быть множество – около двухсот.
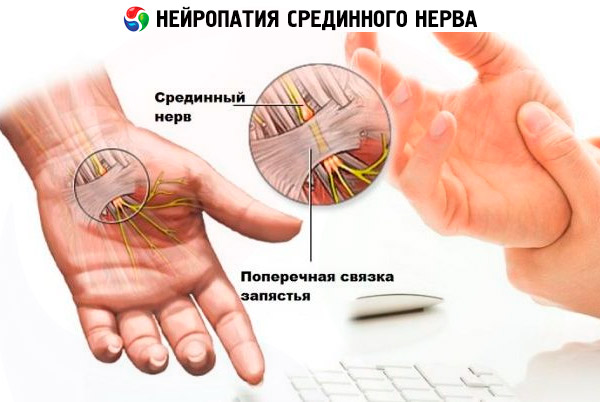
Пожалуй, чаще всего, невропатии одного из указанных нервов или множественные возникают из-за неудобного положения, в котором продолжительное время пребывает рабочая рука, однообразных движений, совершаемых одной или двумя руками. И если раньше страдала рабочая рука человека, занятого однообразным и тяжелым физическим трудом, то с наступлением эры компьютеров к группе риска присоединились офисные работники. Компрессионный характер невропатий в половине случаев его возникновения связан с профессиональной деятельностью. Одной из самых распространенных патологий является синдром карпального канала (связанный с зажатием срединного нерва в месте его перехода на кисть руки), которым страдают люди, ежедневно проводящие много времени за компьютером, портные, музыканты, стоматологи и прочие специалисты или спортсмены, совершающие множественные монотонные сгибательные движения кистью руки.
Также нейропатия срединного нерва нередко бывает вызвана непривычно высокими нагрузками на запястье, вывихами запястного сустава и повреждениями предплечья.
Часто встречается связанный с монотонными сгибательными движениями в локте и компрессией локтевого нерва синдром кубитального канала. Причиной этого становится привычка постоянно опирать локоть о твердую поверхность, в том числе и в быту, например, разговаривая по телефону, или сгибая на весу, например, выставляя локоть в окно, находясь за рулем машины либо свешивая с края стола, что опять же касается офисных работников.
Невропатия локтевого нерва проявляется синдромом канала Гийона – в этом плане опасность представляют профессии, связанные с вибрацией; велоспорт, мотогонки; постоянная опора на трость (страдает иннервация ладонных мышц).
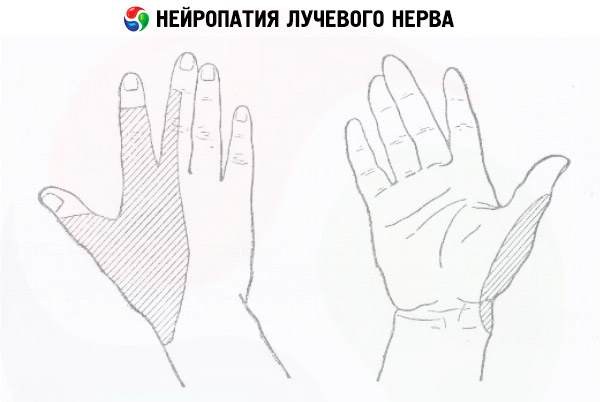
Невропатия лучевого нерва может возникнуть из-за неправильного положения руки во время продолжительного сна («сонный паралич»), у дирижеров, бегунов и представителей видов деятельности, при которых приходится часто совершать однообразные движения в локтевом сгибе, при переломах ключицы и плечевого сустава, привычке носить тяжелую сумку на локтевом сгибе.
Подмышечный или лучевой нерв повреждаются при длительном перемещении с помощью костылей и так далее.
Кроме того, к невропатиям верхних конечностей могут привести травмы руки – переломы, вывихи, приводящие к непосредственным повреждениям нервных волокон, прилегающей мышечной или костной ткани, сосудов (недостаток питания вследствие нарушения кровообращения, сжатия между отекшими тканями, травмирование об острые края сломанных костей).
Операции с вовлечением нерва в процесс формирования рубцовой ткани, развитием ишемии, отеков; продолжительные внутривенные инфузии; воспалительные заболевания – артрит, бурсит, лимфаденит и прочие; шейный остеохондроз; опухоли как непосредственно нервной ткани, например, межпальцевая неврома, так и локализованные рядом с нервом, часто вызывают компрессионную или ишемическую нейропатию.
Факторы риска
Факторы риска ее развития включают: частые переохлаждения, физическое перенапряжение, контакты с токсическими веществами, воспалительные осложнения инфекционных заболеваний, системные патологии – эндокринные, аутоиммунные, заболевания печени, почечную недостаточность, дефицит витаминов группы В из-за алиментарных причин или болезней желудочно-кишечного тракта, вакцинации, наследственность, алкоголизм, колебания гормонального фона.
Патогенез
Патогенез поражения периферических нервов разнообразен, в его основе всегда лежит дегенеративно-дистрофический процесс, вызванный компрессионными, метаболическими, ишемическими нарушениями, или начавшийся в результате прямой травмы (ушиба, разрыва, разреза, прокола) нервных волокон. Строение периферических нервов похож на электропровод – нервные клетки (аксоны, нейриты) заключены в миелиновую оболочку, напоминающую изоляционную. По патогенезу нейропатию подразделяют на аксональную, когда разрушаются сами аксоны (нервные клетки), и демиелинизирующую, когда деструкции подвергается оболочка.
При ущемлениях, растяжениях, сдавливаниях, разрывах обычно повреждается аксон. При незначительной компрессии анатомическая структура нерва сохраняется, и он восстанавливается достаточно быстро и полностью. При тяжелых травмах полная регенерация нерва бывает невозможна даже при сохранности миелиновой оболочки.
Во втором случае нарушается миелиновая оболочка, выполняющая роль изолятора и проводника. В патогенезе демиелинизирующей нейропатии рассматривается генетическая предрасположенность, ревматоидный артрит, различные формы диабета, нарушения функции печени и почек, гипотиреоз. Изолированные поражения нервов верхних конечностей при таких патологиях встречаются редко, однако, полностью исключить этого нельзя. Поражение единственного нерва могут вызвать туберкулез, полиартрит, отравления токсическими веществами, в том числе алкоголем и медикаментами.
Симптомы нейропатии верхних конечностей
Волокна периферического нерва подразделяются на двигательные (моторные), сенсорные (чувствительные) и вегетативные. От того, какие преимущественно затронуты патологическими изменениями, такие симптомы и будут преобладать в клинической картине, хотя изолированные повреждения какого-то одного вида волокон практически не встречаются, поэтому возможны различные варианты симптомокомплекса.
Моторная нейропатия проявляется мышечной слабостью, вялостью, дрожью даже при незначительной физической нагрузке, судорогами, со временем мышечная масса уменьшается, визуально конечность худеет. Больному часто бывает тяжело поднимать руки вверх, особенно через стороны, у него нарушается координация движений, невозможно удерживать пальцами предметы.
Первые признаки сенсорных симптомов – покалывание в кончиках пальцев, онемение распространяющееся все выше; возникает ощущение, что на руку надета плотная перчатка; болевой синдром от легкого дискомфорта до острой и жгучей боли (каузалгия); потеря чувствительности по направлению от периферии к центру (сначала – пальцы, затем кисть и выше).
Вегетативные симптомы – бледность кожных покровов, пигментация, мраморная кожа; холодные концы пальцев даже в жаркую погоду; гипер- или гипогидроз; выпадение волосков на коже, истончение кожного покрова в местах с нарушенной иннервацией; утолщение и расслоение ногтей; изъязвления кожи.
Симптомы нарастают в зависимости от стадии заболевания. Поэтому при появлении любых болей, онемения, утраты чувствительности и ограничении моторных функций, даже если не было травм, нужно обратиться к врачу.
Повреждение одного нерва называют мононейропатией. Виды поражения нервов верхней конечности проявляются такими симптомами:
- мышечно-кожный нерв контролирует работу передней части руки выше локтевого сгиба, при его повреждении нарушаются функции плечевого и локтевого сустава;
- повреждения подмышечного нерва сказываются на иннервации тыльной поверхности конечности, нарушается отведение плеча и разгибание плечевого сустава;
- при поражения срединного нерва нарушается моторика и чувствительность по всей длине руки, но чаще – кисти, большого, указательного и среднего пальцев;
- нейропатия локтевого нерва проявляется нарушениями движений кистью, безымянным и средним пальцами;
- нейропатия лучевого нерва проявляется как потеря чувствительности тыльной поверхности руки, нарушениями пальцевой моторики, а также – сгибания в локтевом и запястном суставах.
Первыми признаками самой распространенной мононейропатии срединного нерва – синдрома запястного канала является онемение и покалывание в кончиках большого, указательного и среднего пальцев рабочей руки по утрам, которое проходит через пару часов и в течение дня больше о себе не напоминает. Уже при наличии таких симптомов нужно обратиться за медицинской помощью, поскольку позже кисти начнут неметь ночью, а потом и в дневное время, проблематичным станет удерживать больной рукой предметы, она все больше будет утрачивать функции.
Болевые ощущения вначале носят характер покалывания или жжения, появляются во время ночного отдыха или под утро. Больному приходится просыпаться и опускать вниз больную руку (боли от этого проходят). Сначала болит один или два пальца, затем постепенно в процесс вовлекается вся ладонь, и даже рука до локтя.
Моторика кисти нарушается, пальцы, а со временем и сама кисть слабеет, становится трудно удерживать предметы, особенно мелкие и тонкие.
В запущенных стадиях заболевания снижается чувствительность, больная конечность постоянно онемевшая, позже она перестает ощущать прикосновения и даже уколы острым предметом. В мышцах и коже происходят атрофические процессы.
Симптомы нейропатии локтевого нерва начинаются также с онемения и покалывания, локализующегося в локтевой ямке, по тыльному краю предплечья и кисти, захватывая безымянный палец и мизинец. Нарастают болевые ощущения той же локализации и двигательные нарушения, затем потеря чувствительности и гипотрофия мышц – в такой последовательности развивается синдром кубитального канала.
При синдроме канала Гийона ощущения локализуются и нарастают со стороны ладонной поверхности.
При легких степенях нейропатии серьезных моторных и сенсорных нарушений еще нет, поэтому вероятность восстановления зависит от своевременного обращения за помощью.
Осложнения и последствия
Как уже упоминалось, в начальных стадиях ощущения при нейропатиях вполне терпимые и, если на них не обращать внимание состояние начинает усугубляться. Мышцы гипертрофируются, рука все хуже и хуже работает.
Без лечения процесс может закончится необратимой атрофией мышечной ткани. Визуально конечность уменьшается в объеме, кисть деформируется и становится похожей на ладонь примата – плоскую, с прижатым к ней большим пальцем.
Иногда при частичном повреждении срединного, еще реже – локтевого нерва, развивается каузалгический синдром. Так осложняются травмы, когда в момент рубцевания раны происходит раздражение афферентных рецепторов нервных клеток, что приводит к возникновению интенсивной, просто невыносимой боли. Конечно, в таком состоянии не обратиться за помощью невозможно. Каузалгия появляется примерно на пятые сутки после получения травмы, а иногда и несколько позже, например, через две недели.
Аксональная нейропатия характеризуется медленным развитием и длительным течением. Без лечения процесс заканчивается полной атрофией мышц, лишенных иннервации, и потерей подвижности конечности (рука «усыхает»).
Демиелинизирующая нейропатия характеризуется достаточно быстрым развитием заболевания, при этом нарушается чувствительность и утрачиваются двигательные функции.
Поэтому, чем раньше начато лечение, тем больше шансов восстановить функции полностью. В запущенных случаях часто единственным способом лечения является оперативное и далеко не всегда наступает полное излечение.
Диагностика нейропатии верхних конечностей
При первых симптомах дискомфорта – покалывании, онемении, жжении, болезненности, ограниченной моторике, мышечной слабости необходимо обратиться в медицинское учреждение.
При опросе пациента рассматриваются не только беспокоящие его симптомы, а и профессиональные риски, наличие вредных привычек, предшествующие травмы и возможность интоксикации. Учитывается наличие хронических заболеваний, перенесенных инфекций, генетическая предрасположенность.
Назначаются клинические анализы крови и мочи, анализ крови на содержание глюкозы, гормоны щитовидной железы, содержание белка, витаминов группы В. Может быть назначен анализ крови и мочи на содержание токсических веществ.
Непосредственно пальпируются нервные стволы, проводится биопсия нервных волокон и определяется глубина их повреждений. Может быть назначено исследование цереброспинальной жидкости, тестирование нервных рефлексов и реакций.
Проводится инструментальная диагностика: электронейромиография, рентгенография, ультразвуковое исследование состояния внутренних органов.
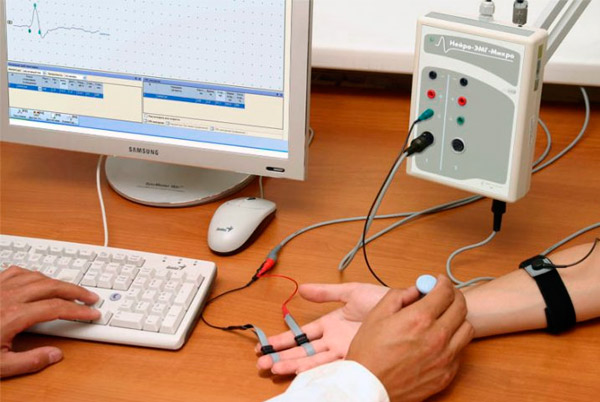
Могут быть назначены консультации у врачей других специальностей, дополнительные анализы и исследования.
Дифференциальная диагностика
Дифференциальная диагностика проводится по результатам осмотра, результатов лабораторных и инструментальных исследований.
Часто при длительном течении заболевания нейропатию можно определить даже визуально по нарушению симметрии и моторики верхних конечностей. Лабораторная диагностика помогает разобраться с причиной поражения нерва, установить наличие обменных нарушений, аутоиммунного процесса, воспалений и инфекций. Специфические анализы позволяют выявить характерные антитела и антигены, содержание витаминов и белков в плазме крови.
Инструментальные исследования показывают снижение скорости нервного импульса или его отсутствие (атрофия), уменьшение активности мышечных волокон.
Специальные диагностические тесты позволяют выявить, какой нерв был поврежден. Так, например, при моторной невропатии локтевого нерва больной не может сжать в кулак пораженную руку из-за того, что безымянный палец и мизинец не сгибаются. Также ему не удается растопырить пальцы веером и затем – свести их вместе, прижать кисть руки к поверхности стола и поцарапать по ней мизинцем. Сенсорные рефлексы частично или полностью исчезают на безымянном пальце и мизинце, на предплечьи и кисти со стороны локтя.
Внешние признаки невропатии лучевого нерва – висячая кисть, проблемы с разгибанием в запястном и локтевом суставе, большой палец не отводится в сторону от кисти, нарушена подвижность указательного и среднего пальцев. Выполнение перечисленных и других заданий позволяет определить локализацию нарушения.
Онемение пальцев на руке при компрессионной нейропатии дифференцируют от подобных симптомов при сдавлении корешков спинного мозга соответствующего уровня, при которых снижается наполнение пульса на лучевой артерии.
Нейропатию лучевого нерва дифференцируют от болезни де Кревена, плексита и других патологий со схожими симптомами. Обычно поставить точку в определении диагноза помогает рентгенография, компьютерная и ядерная магниторезонансная томография.
К кому обратиться?
Лечение нейропатии верхних конечностей
В зависимости от происхождения патологических изменений нервных волокон в первую очередь лечение направлено на устранение этиологического фактора – уменьшение сдавливания нерва, коррекция уровня глюкозы или гормонов щитовидной железы, поддерживающая метаболическая терапия, восстановление трофики и функций пораженных мышц. При компрессионной нейропатии применяются специальные ортезы, повязки, шины, позволяющие ограничить давление на пораженный нерв при движении и в покое. Если причиной является профессиональная деятельность, привычки, ношение трости или костылей, то на время лечения приходится исключить травмирующие факторы.
Более подробно о методах лечения нейропатии верхних конечностей читайте в этой статье.
Профилактика
Нейропатии верхней конечности в большинстве случаев имеют компрессионный характер и вызваны длительными однообразными положениями рук или повторами одного и того же движения. Предупредить развитие патологического процесса, связанного с ущемлением нерва можно, соблюдая определенную осторожность, периодически меняя положение рук, делая разминки для них.
Важно избавиться от вредных привычек, заниматься каким-либо видом спорта, следить за полноценным питанием, а также – следить за своим здоровьем и своевременно обращаться к врачу при появлении тревожных симптомов, чтобы вовремя выявить развивающееся заболевание и не дать ему перейти в хроническую форму.
Прогноз
Нейропатия верхних конечностей легкой и средней степени тяжести излечима консервативными методами.
Прогнозировать исход запущенного заболевания гораздо сложнее, хроническая форма будет давать о себе знать периодическими обострениями. Даже оперативное лечение не всегда приводит к полному восстановлению сенсорно-моторных функций руки.
Последний просмотр: 05.10.2018
