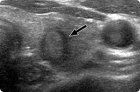
УЗИ плечевого сустава
Где сделать УЗИ плечевого сустава и почему ранняя диагностика травм и ушибов способствует быстрому восстановлению поврежденных тканей, рассмотрим данные вопросы.
В большинстве медицинских учреждений рентгеновское исследование плечевого сустава, по-прежнему, остается обязательным в алгоритме исследования пациентов с патологией плеча. Общеизвестно, что рентгеновское исследование высокоинформативно при поиске травматических повреждений костных структур. Однако, из-за невысокой информативности рентгеновского метода в отображении мягкотканных изменений, очень часто при наличии соответствующей аппаратуры пациенты направляются сразу на MP-томографию плечевого сустава, так как этот метод позволяет оценить состояния как мягкотканных, так и костных структур. Вместе с тем, большой опыт использования ультразвукового метода при исследовании костно-мышечной системы показал, что плечевой сустав является одним из наиболее удобных и подходящих суставов для высокоинформативного ультразвукового исследования. Это объясняется тем, что большинство патологических симптомов в этом суставе связано с изменениями в его мягких тканях, которые отлично отображаются при ультразвуковом исследовании.
Широкое распространение ультразвуковых сканеров, простота проведения процедуры и относительно небольшая стоимость исследования заставляют сегодня травматологов все чаще отправлять пациентов сразу на УЗИ плечевого сустава. К тому же, информативность УЗИ плечевого сустава сопоставима с информативностью МРТ, а в ряде случаев превосходит последнюю (например, при исследовании ротаторной манжеты). Алгоритм лучевого исследования при травматическом поражении плечевого сустава определяется конкретной клинической ситуацией. Так, при подозрении на перелом костных структур следует первоначально произвести рентгеновское исследование, при подозрении на разрывы мышц и сухожилий - УЗИ, а при подозрении на внутрисуставную патологию - МРТ.
Ультразвуковое исследование плечевого сустава применяется для исследования травматических, ревматологических и других патологий костей сочленения, менисков, связок, хрящей, мышц. УЗИ плечевых суставов информативнее чем рентгенологическое исследование и доступнее в сравнении с магнитно-резонансной томографией.
С помощью ультразвукового сканирования удается выявить латеральный и медиальный эпикондилит, разрывы и повреждения сухожилий, травмы связок сустава, переломы отростков локтевой кости и мыщелков плечевой кости, бурсит, теносиновит, тендинит, пережатие или смещение локтевого нерва. Процедура не требует специальной подготовки. УЗИ безвредно и безопасно для человеческого организма, поэтому может проводиться даже детям. Ультразвуковая диагностика проводится в положении сидя, плечевой сустав рассматривают в нескольких положениях.
Если вы получили направление врача на прохождение диагностики, то процедура может быть бесплатной или по минимальной стоимости.
Где сделать узи плечевого сустава?
В Киеве:
- Сеть медицинских клиник «Viva» – ул. Лаврухина, 6, тел. (044)238-20-20.
- Клиника «Медиком» – проспект Героев Сталинграда, 6Д, тел. (044)503-77-77.
- Медицинский центр «Евроклиника» – ул. Мельникова, 16, тел. (044)483-48-34.
- Клиника «Олгерд» – бульвар Академика Вернадского, 36, тел. (044) 422-95-05.
- Медицинский центр «Здоровье Столицы» – ул. Мазепы, 6В, тел. (044)383-83-88.
В Москве:
- МЦ «Петровские ворота» – 1-й Колобовский переулок, 4, тел. (499) 322-18-39.
- Медицинский центр «Амрита» – Новинский бульвар 8, тел. (495) 287-02-20.
- Сеть клиник «Ниармедик» – проспект Маршала Жукова, 38/1.
- Диагностический центр «Томоград» – Зеленоградский административный округ, 4922-й проезд, 492, тел. (499) 645-53-52.
- Институт Здоровья – проспект Комсомольский, 11, тел. (495) 505-60-56.
В Санкт-Петербурге:
- Медицинская клиника «Инклиник» – 9-я линия, 34, тел. (812) 715-77-44.
- Национальный медико-хирургический центр имени Н.И. Пирогова Санкт-Петербургский клинический комплекс (поликлиника) – ул. Циолковского, 3, тел. (812) 676-25-25.
- Федеральный медицинский исследовательский центр имени В.А. Алмазова – ул. Аккуратова, 2, тел. (812) 702-37-30.
- Детский Ортопедический институт им. Г.И. Турнера (поликлиническое отделение) – ул. Парковая, 64/68, тел. (812) 465-28-57.
- ЦМРТ «Петроградский» – ул. Рентгена, 5, тел. (812) 245-36-49.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
Использованная литература
Азбука эхокардиографии - Коломиец С.Н. 2010
Ультразвуковые исследования костно-мышечной системы - МакНелли Юджин. 2007
Ультразвуковое исследование в неотложной медицине - О. Дж. Ма, Дж. Р. Матиэр, М. Блэйвес. 2012
Ультразвуковое исследование сосудов - Цвибель В., Пеллерито Дж. 2008
Артефакты в ультразвуковой диагностике - Васильев А.Ю., Громов А.И., Ольхова Е.Б., Кубова С.Ю., Лежнев Д.А. 2006
Ультразвуковая диагностика - Шмидт Г. - Практическое руководство. 2009
Другие статьи по теме
Воспаление синовиальной сумки и капсулы сустава – это капсулит. Чаще всего встречается поражение плеча и колена. Рассмотрим особенности болезни, методы ее лечения.
Инструментальная диагностика методом ультразвукового сканирования (УЗИ), которое также называется ультрасонографией, может выявлять во внутренних органах и полостях участки с различной акустической плотностью – гиперэхогенное или гипоэхогенное образование.
Новейшие исследования по теме УЗИ плечевого сустава
Большинство людей знакомы с таким видом диагностики, как УЗИ. Как выглядит стандартный ультразвуковой аппарат? Это достаточно громоздкая установка с отельным монитором, которая устанавливается стационарно, либо может перемещаться по помещению на специальных колесах. Согласитесь, не всегда удобно, не правда ли?
Ультразвуковое исследование проводится по назначению врача, как правило, на 12-14 неделе, а также во втором и третьем триместрах.