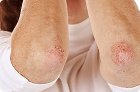
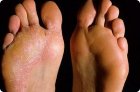
ПУВА-терапия для лечения псориаза, алопеции, витилиго

Физиотерапия считается одним из эффективных и относительно безопасных методов лечения многих заболеваний. Существует большое разнообразие физиотерапевтических процедур, по-разному воздействующих на организм человека. Интересным направлением физиотерапии является фототерапия, при которой лечебное воздействие на организм человека осуществляется при помощи дозированного ультрафиолетового излучения. Если облучение ультрафиолетовыми лучами сочетать с приемом специальных фотоактивных препаратов, называемых псораленами (ПУВА-терапия), можно добиться больших успехов в лечении многих трудноизлечимых дерматологических заболеваний.
Что такое ПУВА-терапия?
Итак, ПУВА- терапия является одним из наиболее эффективных методов физиотерапевтического воздействия при патологиях, повреждающих различные слои кожи. При этом воздействие ультрафиолетовыми лучами применяется для активации фотоактивных средств.
Необычное название метода на самом деле легко и понятно расшифровывается. Слово «ПУВА» состоит из 3 частей. При этом П обозначает фотоактивный компонент псорален, буквосочетание УВ обозначают ультрафиолетовые лучи, последняя буква аббревиатуры - буква «А» - указывает на длинноволновую часть спектра применяемых световых лучей (320–400 нм).
Прием одних лишь псораленов не оказывает какого бы то ни было влияния на кожу человека. Ведь для активации фотосенсибилизаторов необходимо воздействие световых лучей определенного спектра. В данном случае УФ- излучения, характеризующегося большой длиной волн.
Под воздействием УФ-излучения фотосенсибилизаторы вступают во взаимодействие с молекулами ДНК клеток эпидермиса, в результате чего синтез ДНК в клетках снижается. Такое воздействие лишь изменяет структуру поврежденных клеток, но не влияет на их функции. Возникновение перекрестных связей псораленов и ДНК, снижая выработку белков и нуклеиновых кислот, тем самым замедляет патологический рост клеток, а значит и дальнейшее развитие болезни.
Под действием фотосенсибилизаторов происходит образование активных форм кислорода, которые повреждают клеточные мембраны и стимулируют процессы обмена веществ с участием арахидоновой кислоты. Они же участвуют в химических реакциях, направленных на подавление избыточной кератинизации (ороговения клеток), в результате чего спадает воспаление, проходит зуд и шелушение, а кожа становится вновь мягкой и эластичной без уплотнений и корочек.
Эффективность метода подтверждается многими положительными отзывами, которых за более чем 20-летний срок существования методики накопилось великое множество. ПУВА терапия оказывает более сильный лечебный эффект по сравнению с обычной фототерапией без использования фотосенсибилизаторов.
Показания
Лечебная методика ПУВА-терапии нашла широкое применение в дерматологии. С ее помощью лечат даже те кожные заболевания, которые не поддаются обычному медикаментозному лечению.
Чаще всего ПУВА-терапию применяют для лечения следующих патологий:
- псориаз,
- витилиго,
- атопический дерматит,
- алопеция (облысение),
- склеродермия,
- грибовидный микоз,
- ихтиоз,
- болезнь Боуэна,
- экзема,
- парапсориаз,
- базально-клеточный рак кожи,
- лимфома,
- папилломы,
- вульгарные угри и другие патологии, характеризующиеся патологическими изменениями клеток кожи.
Терапия с применением данной методики может быть назначена на любой стадии развития болезни.
Применяется ПУВА-терапия и для борьбы с проявлениями фотостарения кожи рук и лица. При этом улучшается состояние кожного покрова и повышается его упругость за счет стимуляции выработки коллагена.
ПУВА-терапия при различных патологиях
Изначала методика ПУВА-терапии разрабатывалась для борьбы с практически неизлечимой аутоиммунной патологией под названием псориаз, характеризующейся появлением на теле шелушащихся зудящих участков ороговевшей кожи, причиной которых стал патологически быстрый рост клеток. Увидев хорошую эффективность метода на примере псориаза, медики стали применять ее и для лечения других заболеваний кожи.
ПУВА-терапия считается незаменимой для лечения псориаза, характеризующегося обширной локализацией или тяжелым течением. Речь идет о патологии, при которой общая площадь пораженных болезнью участков кожи составляет от 20 до 30% площади всего кожного покрова.
ПУВА-терапия показывает достаточную эффективность при таких тяжелых формах патологии, как распространенная бляшечная форма, эксудативный, эритродерматический и пустулезный псориаз, а также при каплевидном и ладонно-подошвенном типе псориаза, который из-за своей локализации вызывает у пациентов наибольший дискомфорт. Ее применяют как последнюю надежду при неэффективности других методов борьбы с болезнью.
Обнадеживающие результаты показывает ПУВА-терапия и при алопеции. Идея применять этот метод для терапии облысения возникла в связи с моментом, бросающимся в глаза при наблюдении за такими больными. У пациентов, непродолжительное время находящихся под воздействием солнечных лучей, рост волос происходил активнее, чем у тех, кто избегал открытого солнца. Правда, бывали случаи и обострения болезни в летний период, но попробовать все же стоило.
Лечение болезни легкой и средней степени тяжести проводится локально, а при тяжелой патологии требуется общий подход с облучением всей пораженной поверхности.
Результаты лечения многих пациентов с очаговой алопецией показали, что спустя 5 с половиной месяцев (точнее 24 недели) полное восстановление волос наблюдается у 8 пациентов из 9. Это довольно неплохой показатель.
Правда бывали случаи и рецидива болезни после уменьшения дозы облучения. Проявлялись симптомы болезни спустя 2,5 месяца после окончания лечения. Для того, чтобы предотвратить рецидивы используют топические кортикостериоды, ароматические ретиноиды, антралин и иные препараты, позволяющие постепенно снижать дозу облучения без негативных последствий.
Активно применяется ПУВА-терапия и при лечении витилиго. Для этой патологии характерно исчезновение пигментации на некоторых участках тела. Под действием ПУВА-терапии происходит активация синтеза меланина на пораженных участках и цвет кожи постепенно заравнивается.
При небольших светлых участках кожи лечение проводится локально в течение всего лишь 1 или 2 недель. Если площадь поражения превышает 20% всей кожи, требуется системный подход, а количество необходимых процедур может достигать 100, а в некоторых тяжелых случаях и 150 процедур.
Положительный результат в случае лечения витилиго посредством ПУВА-терапии наблюдается у более 50% пациентов.
Фототерапия способна помочь и пациентам с заболеваниями соединительной ткани. Например, ПУВА-терапия применяется при склеродермии. Болезнь носит хронический характер и проявляется в виде уплотнения и рубцевания соединительной ткани.
Длинноволновой световой поток УФ-спектра способен воздействовать не только на поверхностные слои кожи, но и проникать глубоко внутрь. Световая энергия, преобразовываясь в тепловую запускает химические процессы, приводящие к позитивным изменениям структуры клеток. Кроме этого фототерапия оказывает бактерицидное действие, что предупреждает воспалительные процессы в соединительной ткани, приводящие к уплотнению клеток кожи.
Эффективность такого лечения зависит от дозы облучения и псораленов, а также от индивидуальных особенностей организма. За рубежом методика ПУВА-терапии получила широкое распространение, поскольку она позволяет с минимальным риском для здоровья проводить лечение разных категорий населения, и особенно детей.
Эффективной заменой кортикостериодов считается ПУВА-терапия при атопическом дерматите (другое название – нейродермит), являющемся одной из разновидностей воспалительных заболеваний кожи. Применяется ПУВА-терапия в основном в периоды обострений часто рецидивирующей патологии и преимущественно у взрослых пациентов.
Количество сеансов, необходимых для снятия симптомов обострения тяжело протекающего нейродермита, равняется 59. Это немало, зато результаты такое лечение оказывает не только хорошие, но и долговременные. Главное, постепенная отмена процедуры с уменьшением дозы УФ-излучения и псораленов.
В случае легкого течения болезни достаточно 10 - максимум 30 сеансов. Зато ремиссия после такого лечения может затянуться на несколько лет, что значительно улучшает качество жизни пациентов.
Мы рассмотрели применение ПУВА-терапии для борьбы с трудноизлечимыми патологиями, но есть еще множество других более или менее тяжелых заболеваний, при которых ПУВА-терапия показывает достойные результаты, говорящие в пользу этого метода фототерапии, что оказывается намного эффективнее обычного облучения кожи УФ-лучами.
Подготовка
ПУВА-терапия, несмотря на кажущуюся безобидность, является все же серьезной процедурой, требующей определенной подготовки. Для начала нужно не только установить точный диагноз, но и определить степень тяжести болезни, от чего будет зависеть способ проведения процедуры (или ее вид), количество процедур, вид применяемых псораленов, доза облучения и фотоактивных препаратов.
Рассмотрим, какие бывают виды ПУВА-процедуры, и в каких случаях они применяются.
Системный вид процедуры считается самым распространенным. Его можно с успехом применять как при локализованных легких формах патологий, так и при заболеваниях средней и высокой степени тяжести, когда болезнью охвачены большие участки тела. Фотосенсибилизаторы принимают в виде таблеток (часто с нежирной пищей или молоком). Делать это нужно заранее. Облучение проводится спустя 2-3 часа после приема препаратов.
Локальная процедура проводится, если на коже имеются отдельные места поражения и общая их площадь менее 20%. Псоралены (растворы, мази, эмульсии) в этом случае наносятся местно на пораженные места, после чего на них воздействуют дозированным излучением.
ПУВА-ванны – вид процедуры, совмещающий в себе местное нанесение препаратов и системный подход к лечению. Пациент погружается в ванну с водой, в которой растворен псорален. Облучение УФ-лучами проводится спустя четверть часа после приема ванны.
Исходя из диагноза и степени поражения кожи, врач назначает тот или иной вид ПУВА-терапии либо комбинацию системной и локальной форм. Во втором случае сначала назначают системную терапию, а затем уже местную.
Фотосенсибилизирующие препараты также могут назначаться двух видов: синтетические и натуральные. Наиболее популярные в ПУВА-терапии препараты: «Метоксален», «Аминофурин», «Оксорален», «Псоберан», «Триметилпсорален» и др. В зависимости от вида проводимой процедуры назначают препараты соответствующей формы выпуска.
Еще до начала подготовки к процедуре нужно сообщить врачу обо всех принимаемых пациентом лекарствах, ведь у многих препаратов есть такое побочное действие, как повышение светочувствительности кожи. Если этот момент не учитывать избежать развития побочных действий процедуры очень тяжело.
В качестве подготовки непосредственно к процедуре ПУВА-терапии пациентам рекомендуют накануне принять душ. Чтобы снизить интенсивность возможных побочных эффектов врачи иногда назначают препараты витамина А (ретиноиды) и лекарственные средства для улучшения работы печени.
При системной ПУВА-терапии возникает необходимость защиты от УФ-излучения некоторых частей тела (губ, глаз, область гениталий у мужчин, область молочных желез у женщин и т.д.) Для этого используют солнцезащитные кремы, специальные очки и покрытия.
Техника проведения ПУВА-терапии
Техника проведения процедуры будет немного отличаться в зависимости от вида ПУВА-терапии.
Системная процедура подразумевает прием псораленов внурть за 2-3 часа до начала облучения. Облучению подвергается все тело пациента. Длительность процедуры может колебаться от 3 до 20 минут. Начинают с минимального времени, постепенно увеличивая его к концу терапевтического курса.
Количество необходимых процедур и дозу псораленов назначает врач, изучив состояние пациентов и переносимость препаратов. Процедуры рекомендуется проводить 1 раз в 3 дня.
Так при локальной процедуре псоралены в виде жидкостей и мазей наносят лишь на поврежденные болезнью участки кожи. Эти же участки подвергаются облучению лучами ультрафиолетового спектра спустя примерно 35-40 минут, когда лекарство хорошо впитается в кожу.
Длительность процедуры и дозировка фотосенсибилизаторов в этом случае определяется врачом и зависит от заболевания кожи и тяжести его протекания. Терапевтический курс локальной ПУВА-терапии в большинстве случаев ограничивается 10-20 процедурами.
Такое лечение рекомендуется проводить не более 1-2 раз в год в зависимости от используемой дозы облучения и тяжести заболевания. Общее количество сеансов за весь период болезни должно ограничиваться цифрой 200.
ПУВА-терапия с применением псораленовых ванн эффективна в том случае, когда организм пациента плохо реагирует на перроральный прием псораленов. Таким же образом можно проводить лечение кожных заболеваний у детей. При этом эффективность такой процедуры выше, чем у локальной или системной ПУВА-терапии.
Перед тем как начать процедуру в ванне растворяют порядка 50 мг фотосенсибилизирующего препарата «Метаксалена» или 75-125мл «Аммифурина». Человек находится в такой ванне около 15 минут, после чего его облучают УФ-лучами. Обычно назначают от 15 до 40 таких процедур.
Доза УФ-облучения может быть низкой (от 10 до 20 Дж на 1 см2), средней (от 50 до 60 Дж на 1 см2) и высокой (130 Дж на 1 см2). Обычно врачи склоняются к тому, чтобы использовать как можно меньшую дозу излучения и начинают терапию с минимальных доз в 1,5-2 Дж на 1 см2.
Фототерапию рекомендуется проводить в медицинских учреждениях, где имеются специально оборудованные процедурные кабинеты и аппараты для ПУВА-терапии. Для проведения локальной процедуры используют компактные лампы-излучатели, а для системной ПУВА-терапии применяют кабинки, изготовленные по типу солярия, где пациент может получать дозу облучения в положении стоя или лежа .
Кабинка для ПУВА-терапии должна быть оборудована кварцевыми, люминесцентными, эритемными и дуговыми бактерицидными лампами. Компьютер, подключенный к ней, ведет учет показателей каждого сеанса (дата, время облучения и его доза). Некоторые аппараты снабжены системой, которая сортирует данные по каждому пациенту.
ПУВА-терапия в домашних условиях
Нет ничего необычного в том, что некоторые физиотерапевтические процедуры можно проводить не в клинике, а дома. Но это вовсе не значит, что их нужно назначать себе самостоятельно, наугад определяя длительность процедуры, вид и дозы применяемых материалов.
Вопросы, касающиеся любой физпроцедуры, проводимой в домашних условиях, должны в обязательном порядке обсуждаться с лечащим врачом. Тем более, если это вопросы дозирования излучения и применяемых препаратов. Облучение большими дозами не проходит бесследно, а рассчитать минимальную эффективную дозу может лишь специалист. К тому же интенсивность и время облучения меняются от процедуры к процедуре, что также нужно учитывать и придерживаться этого, проводя процедуру самостоятельно.
В домашних условиях проводится в основном локальная ПУВА-терапия. Для этого применяются специальные компактные приборы: ультрафиолетовые лампы и УФ-расческа. Последняя призвана оказывать лечебное воздействие на волосистую часть головы, пораженную болезнью.
Для системного воздействия на большие участки тела, охваченные болезнью, допустимо использовать солярий. Правда, для начала нужно уточнить вид используемого аппарата и диапазон волн. Но опять же, предварительно нужно оговорить такую возможность лечения с врачом и придерживаться его рекомендаций относительно дозы излучения и применяемых псораленов, а также времени воздействия УФ-лучей на организм.
Казалось бы, все понятно и вполне безопасно, однако большинство медиков все же против проведения ПУВА-терапии в домашних условиях. Это объясняется тем, что нет контроля за выполнением назначений и состоянием пациента во время процедуры. А у больного появляется соблазн попытаться ускорить излечение, самостоятельно подкорректировав назначения врача: увеличив количество процедур, дозу псораленов или УФ-лучей.
Противопоказания к проведению
ПУВА-терапия считается относительно безопасной процедурой, если она проводится профессионально. Однако это вовсе не означает, что у этого метода фототерапии нет абсолютно никаких противопоказаний.
Во-первых, фотосенсибилизаторы – это лекарственные препараты, на введение которых организм пациентов может реагировать по-разному. Если реакции непереносимости касаются какого-то конкретного препарата, его можно заменить другим. Если же организм реагирует отрицательно на саму группу лекарственных средств, отличающихся фотосенсибилизирующим эффектом, придется искать другие способы борьбы с болезнью.
Иногда проблема решается обычной заменой системного вида ПУВА-терапии на локальную или ПУВА-ванну, при которых перроральный прием псораленов не требуется.
Не применяется данная процедура при повышенной чувствительности к ультрафиолету, а также при повышении фоточувствительности организма вследствие некоторых патологий (альбинизм, пигментная ксеродерма, порфирия, большое количество меланомоопасных родинок на теле и т.п.).
Не назначают ПУВА-терапию при злокачественной меланоме, чтобы не спровоцировать рост опухоли, и афакии из-за возможного поражения сетчатки глаза при отсутствии хрусталика.
Противопоказаниями к проведению ПУВА- терапии считаются также беременность и грудное вскармливание младенца.
Возможности применения различных видов ПУВА-терапии для лечения детей с кожными патологиями рассматриваются в каждом конкретном случае лечащим врачом.
С осторожностью надо подходить к проведению ПУВА-терапии у светлокожих пациентов, у больных с низким иммунитетом, при катаракте, уремии и почечной недостаточности, заболеваниях печени. Вопрос о возможности проведения сеансов УФ-облучения остро встает и у пациентов, которые ранее проходили курс воздействия ионизирующим излучением, а также у больных с различными онкологическими заболеваниями.
Последствия после процедуры
При правильном расчете дозы псораленов и адекватном проведении процедуры облучения при ПУВА-терапии риск негативных последствий во время или после курса лечения минимален. Некоторые побочные эффекты, возникающие во время прохождения курса, считаются нормой и проходят в краткие сроки. Отдаленные последствия, дающие о себе знать спустя десятилетия, связывают скорее с многочисленными повторными курсами облучения.
Итак, побочные эффекты, наблюдаемые во время курса лечения, могут отличаться в зависимости от того, в какой форме применяются псоралены. Перроральный прием фотосенсибилизирующих лекарств связан с риском появления тошноты, рвоты и болей в желудке. Такие симптомы наблюдаются у 10-20% пациентов.
Появление аллергических реакций в виде зуда и высыпаний на коже чаще всего требуют пересмотра назначения. В отдельных случаях пациенты жалуются на головные боли, ухудшение сна, бессонницу, головокружение, тревожность, усталость, повышение АД. Обо всех таких нежелательных проявлениях нужно обязательно сообщать врачу.
Местное применение псораленов может вызывать сухость кожного покрова, зуд на коже. Иногда отмечается развитие контактной или аллергической формы дерматита.
Некоторую неприятную симптоматику можно связать и с самим УФ-облучением. Это появление гиперемированных участков кожи, темных пятен и даже ожогов в случае чувствительной кожи или большой дозы излучения.
Осложнения после процедуры
Более тяжелые осложнения можно наблюдать спустя несколько лет после ПУВА-терапии, если процедуры облучения проводились многократно с повторами курсов 2 и более раз. У некоторых пациентов отмечалось развитие таких опасных патологий, как катаракта и рак кожи (плоскоклеточная и базальная формы, меланома). Было замечено также преждевременное фотостарение кожи в результате активного поглощения нею лучей УФ-спектра (появление ранних морщин, возрастных пигментных пятен, ухудшение внешнего вида кожного покрова) .
Кстати, что касается онкологии, то связь между дозированным УФ-облучением и развитием рака окончательно не подтверждена. Многие ученые опытным путем пытались установить зависимость между появлением опухолей и длинноволновым облучением, однако все так и осталось на уровне гипотезы.
Некоторых побочных эффектов можно избежать, если разумно подойти к самому процессу лечения. Например, перроральные средства из группы псораленов для снижения негативного влияния на ЖКТ врачи рекомендуют принимать с жирной пищей, или хотя бы запивать молоком, а не водой. Молоко и блюда из круп помогают эффективно бороться с тошнотой. Рвотный рефлекс можно предотвратить дроблением (а в тяжелых случаем и снижением) дозы препарата или приемом противорвотных средств (например, «Метоклопромида»).
Жжение кожи в области, подвергающейся облучения, и ее сухость отмечаются спустя 2-3 дня от начала терапии. Снять эти неприятные проявления можно при помощи смягчающих и увлажняющих кремов.
Появление множественных ярко выраженных неприятных симптомов указывает на некорректное проведение процедуры ПУВА-терапии. Причиной ухудшения состояния пациента могут стать неправильно подобранная доза облучения и фотосессибилизатора, высокая частота и длительность процедур, что часто наблюдается в случае проведения ПУВА-терапии в домашних условиях.
Уход после процедуры
Как и после любой процедуры светолечения, после проведения ПУВА-терапии за кожей требуется особый уход. Во-первых, для предупреждения пересыхания и жжения кожного покрова в месте воздействия УФ-лучей после консультации с врачом рекомендуется применять ухаживающие кремы с успокаивающим, смягчающим и увлажняющим действием. Для снятия зуда могут применяться антигистаминные препараты.
Во-вторых, кожу обязательно нужно защищать от естественного излучения (солнечного света), поскольку существует большой риск получения солнечных ожогов. Для их предотвращения на открытом воздухе в ясную погоду рекомендуется использовать солнцезащитные кремы с хорошим фильтром и закрытую одежду.
В течение суток после процедуры нужно защищать о солнца не только кожу, но и глаза. Ношение качественных солнцезащитных очков поможет избежать помутнения хрусталика глаза (катаракты).
Поскольку длительное лечение посредством ПУВА-терапии может в некотором роде поспособствовать развитию рака кожи, необходимо проходить профилактические осмотры у врача-дерматолога, чтобы вовремя выявить возможные патологические изменения. Обязательны и ежегодные консультации офтальмолога.
При появлении необычных симптомов рекомендуется обращаться к врачу, не дожидаясь окончания курса лечения. Консультация и помощь врача может понадобиться:
- в случае появления сильных ожогов на коже и болевых ощущений,
- если кожа вокруг пораженного участка сильно покраснела, и на ней появились непонятные выделения,
- при появлении признаков интоксикации организма, проявляющихся в виде лихорадки, озноба, тошноты, головных болей и т.д.
- если побочные действия имеют большую интенсивность или наблюдаются в течение длительного времени.
Отзывы о ПУВА-терапии
Многие пациенты, прошедшие лечение методом ПУВА-терапии, отзываются о процедуре только положительно. Взять хотя бы тот же самый псориаз, при котором ПУВА-терапия является одним из самых эффективных методов борьбы с болезнью, позволяющей не долгие годы продлить ремиссию и улучшить качество жизни пациентов.
Эффективность методики при большинстве патологий легкой и средней степени тяжести составляет порядка 85%. Даже в случае запушенной болезни пятая часть пациентов отмечает значительное улучшение состояния кожи.
Зная, как трудно бороться с такими патологиями, как псориаз, витилиго, аллопеция и др., а также сколько уходит времени на то, чтобы снизить проявления болезни, пациенты и врачи отмечают быстрый и продолжительный эффект фототерапии с применением псораленов. Уже по прошествии всего 5-8 процедур больные замечают положительные эффекты ПУВА-терапии, а пройдя полный курс лечения, они могут забыть о болезни на длительный период (от 2 лет и более). Это неизмеримо важно для человека, страдающего неизлечимой болезнью, негативно сказывающейся на самочувствии, отношении окружающих и самооценке пациента.
Еще одной важной особенностью метода ПУВА-терапии является то, что она не вызывает привыкания, а значит повторные курсы остаются не менее эффективными, чем первые. Это очень важно для лечения тяжелых форм практически неизлечимых патологий.
Существует также возможность проведения профилактического лечения, помогающего предупредить обострения болезни.
Стоит отметить и удобство применения методики, которая доступна как в стационарных, так и в амбулаторных условиях с возможностью проведения процедур даже дома.
Небольшое количество противопоказаний и хорошая переносимость ПУВА-терапии дает возможность получить качественное лечение многим желающим. Правда, довольно высока цена не всем по карману.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность - "Лечебное дело"
Другие статьи по теме
Psoriasis (псориаз) или чешуйчатый лишай – дерматоз неинфекционного происхождения. Истинные причины заболевания не выяснены. В настоящее время провоцирующим фактором считается нарушение аутоиммунных процессов.
Сопровождается болью и сильным зудом, причиняющий не только физические страдания, но еще и психологический дискомфорт. Первопричиной подошвенного псориаза может быть обычная травма кожи.
Новейшие исследования по теме ПУВА-терапия для лечения псориаза, алопеции, витилиго
Новейшее антипсориатическое средство Тилдракизумаб уже успешно прошло первые клинические испытания: установлено, что препарат прекрасно переносится пациентами, которые страдают тяжелой и среднетяжелой формой псориаза.