Медицинский эксперт статьи
Новые публикации
Стеноз сонной артерии
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
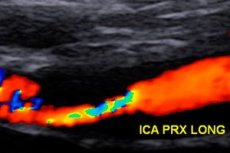
Артерии доставляют кровь, насыщенную кислородом, внутренним органам. С помощью сонных артерий, которые находятся с двух сторон шеи, артериальная кровь доставляется в головной мозг. Стеноз сонных артерий – идиопатическое или вследствие атеросклероза сужение одной или двух артерий.
Код по МКБ-10
Причины стеноза сонной артерии
Среди основных причин и факторов риска развития стеноза сонной артерии ангиологи называют:
- Наследственный фактор (если у членов семьи был обнаружен атеросклероз, то у их прямых родственников может развиваться стеноз сонной артерии).
- Пожилой возраст – как правило, это заболевание чаще проявляется у людей старше 70 лет.
- Половой признак – обычно стеноз сонной артерии чаще развивается у женщин.
- Гипертония.
- Никотиновая зависимость.
- Сахарный диабет 1 или 2 типа.
- Гиподинамия.
- Неправильное питание
- Лишний вес нарушение обмена веществ.
Симптомы стеноза сонной артерии
Специфические признаки при этом заболевании отсутствуют, но существует ряд признаков, которые могут свидетельствовать о мини-инсультах или ТИА:
- Быстрое и внезапное ухудшение остроты зрения. При этом может поражаться как один, так и сразу оба глаза.
- Онемение одной половины лица. Может появляться слабость в руках и ногах с одной стороны.
- Человек может не понимать, что ему говорят окружающие. Его речь становится бессвязной и мало понятной.
- Нарушение координации движений.
- Спутанность сознания, вертиго.
- Затруднение акта глотания.
Стеноз внутренней, общей, правой или левой внутренней сонной артерии развивается в большинстве случаев из-за атеросклеротической бляшки, гиперхолестеринемии.
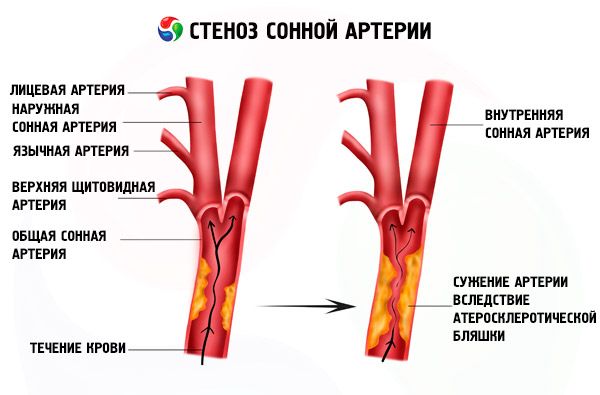
Часто атеросклеротические бляшки данной локализации могут приводить к развитию ишемического инсульта и соответствующих симптомов: онемение конечностей, лица, головокружение, головные боли.
Диагностика стеноза сонной артерии
Для диагностирования стеноза сонной артерии используются следующие диагностические методы:
- УЗИ – исследование, которое помогает изучить сонные артерии на наличие сужений.
- Метод антиографии – это инвазивное исследование, которое проводится с помощью введения в артерию на руке или ноге специального катетера. Через него потом вводится особое контрастное вещество и проводится серия рентгеновских снимков. Данный метод помогает не только увидеть, в каком месте сузилась артерия, но и тщательно рассмотреть все детали поражения.
- МРА – с помощью введения контрастного вещества проводится сканирование сонных артерий. Благодаря магнитно-резонансной ангиографии радиолог может получить больше информации о сужении.
- КТ – этот метод используется только в том случае, если есть риск развития ишемического инсульта или транзиторных ишемических атак.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение стеноза сонной артерии
Прежде всего, пациенту стоит полностью изменить свой привычный образ жизни. Необходимо отказаться от курения, злоупотреблением алкоголя, контролировать уровень холестерина в крови с помощью гипохолестеринемической диеты.
Также назначаются и медикаментозные препараты. Самыми популярными среди них являются антитромбоцитарные средства. Данные средства позволяют снизить риск возникновения осложнений в виде инфаркта миокарда и инсульта. Чаще всего пациентам назначают ацетилсалициловую кислоту, клопидоргель, дипиридамол. Также назначаются препараты из группы антикоагулянтов, например Варфарин.
Операция при стенозе сонной артерии
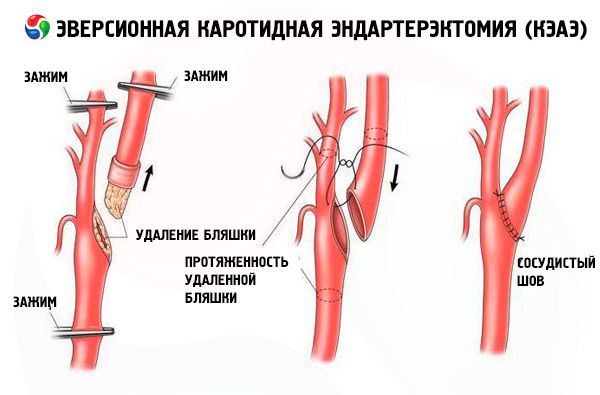
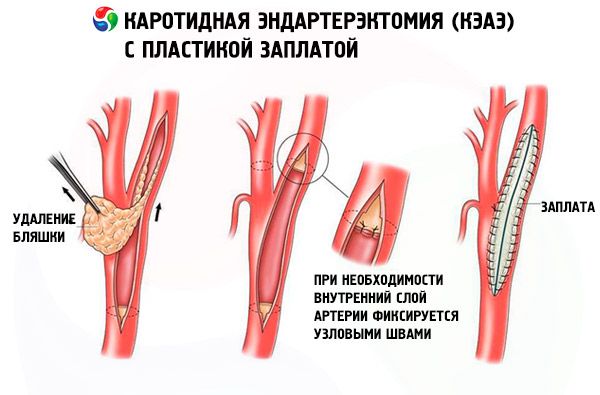
Обычно методом выбора при атеросклеротическом стенозе сонных артерий является каротидная эндартерэктомия. Ее проводят только пациентам при уровне стеноза сонной артерии более 50%.
Во время оперативного вмешательства ангиохирург делает небольшой надрез на шее и удаляет тромботические скопления и атеросклеротические бляшки. Далее проводится сшивание артерии и накладывание швов.
Стентирование - процедура размещения в суженной, вследствие атеросклеоза, части сонной артерии стента, (трубочка из метала ячеистой структуры).
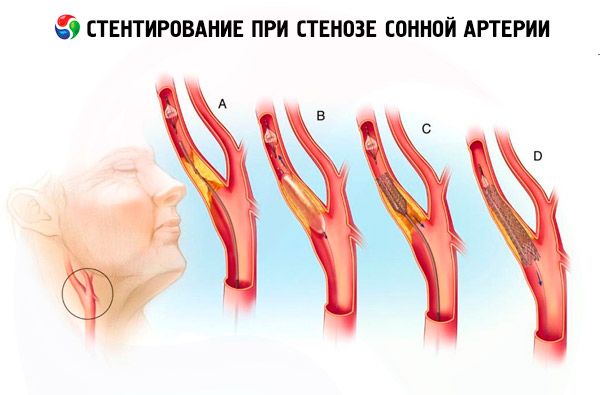
Внутри артерии стент постепенно раскрывается, раздвигая суженный участок и восстанавливая просвет, улучшает при этом кровоснабжение и оксигенацию мозга. Через 1-3 суток после процедуры стентирования пациент обычно выписывается домой.
Профилактика
Профилактика данного заболевания включает в себя:
- Правильный образ жизни и специальную гипохолестеринемическую диету.
- Не курить и не злоупотреблять алкогольными напитками.
- Стараться чаще заниматься физкультурой и прогуливаться.
- Постоянно проходить профилактические осмотры у специалистов.
- Контроль уровня глюкозы в крови.


 [
[