Медицинский эксперт статьи
Новые публикации
Повреждения передней крестообразной связки
Последняя редакция: 07.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
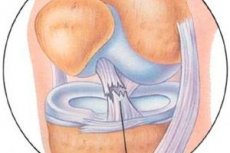
На протяжении нескольких десятилетий проводят работу по изучению результатов артроскопического лечения повреждений капсульно-связочного аппарата коленного сустава.
Несмотря на многообразие артроскопических методов лечения передней посттравматической нестабильности коленного сустава, до сих пор сохраняется значительный процент неудовлетворительных результатов, наиболее важными причинами которых становятся осложнения в результате ошибок на этапах диагностики, оперативного лечения и реабилитации пациентов с передней посттравматической нестабильностью.
В литературе довольно широко освещены возможные осложнения после артроскопического лечения передней посттравматической нестабильности. Однако мало внимания уделено анализу их причин и методам их коррекции.
Код по МКБ-10
Эпидемиология
Проблема лечения пациентов с патологией коленного сустава до настоящего времени остаётся важной и одной из самых сложных в травматологии. Коленный сустав - наиболее часто травмируемый сустав, на его долю приходится до 50% повреждений всех суставов и до 24% повреждений нижней конечности.
По данным различных авторов, разрывы крестообразных связок коленного сустава встречают с частотой от 7,3 до 62% среди всех повреждений капсульно-связочного аппарата коленного сустава.
Диагностика травмы передней крестообразной связки
Всем пациентам перед выполнением первичной операции проводят клинико-рентгенологическое обследование. Выполняют сбор анамнеза, осмотр, пальпацию, клиническое тестирование повреждений структур коленного сустава, рентгенографию, общий анализ крови и мочи, биохимические анализы крови и мочи. По показаниям выполняют следующие инструментальные исследования: тестирование на аппарате КТ-1000, КТ, МРТ, УЗИ. Диагностическая артроскопия непосредственно предшествует оперативному лечению.
Обследование пациента начинают с выяснения жалоб и сбора анамнеза. Важно определить механизм повреждения сумочно-связочного аппарата коленного сустава и собрать информацию о перенесённых операциях на коленном суставе. Далее проводят осмотр, пальпацию, измерение окружности сустава, определяют амплитуду пассивных и активных движений, также широко используют таблицы анкетного тестирования Lysholm для спортсменов и 100-балльную шкалу, разработанную в ЦИТО для пациентов с меньшими физическими притязаниями.
Оценку функций нижних конечностей проводят по следующим параметрам: жалобы на неустойчивость в суставе, возможность активного устранения пассивно заданного патологического смещения голени, опороспособность, хромота, выполнение специальных двигательных заданий, максимальная сила околосуставных мышц при продолжительной работе, гипотрофия мышц бедра, тонус мышц, жалобы на боли в суставе, наличие синовита, соответствие двигательных возможностей уровню функциональных притязаний.
Каждый признак оценивают по 5-балльной шкале: 5 баллов - отсутствие патологических изменений, компенсация функций; 4-3 балла - умеренно выраженные изменения, субкомпенсация; 2-0 балла - выраженные изменения, декомпенсация.
Оценка результатов лечения включает три степени: хорошую (более 77 баллов), удовлетворительную (67-76 баллов) и неудовлетворительную (менее 66 баллов).
Один из критериев субъективной оценки результатов лечения - оценка самим пациентом своего функционального состояния. Условие хорошего результата - восстановление функциональной работоспособности. Без этого результаты лечения считают удовлетворительными или неудовлетворительными.
При клиническом обследовании оценивают объём движений и выполняют тесты на стабильность. Всегда важно исключить симптом переднего «выдвижного ящика».
Пациенты жалуются на боль и/или чувство нестабильности в суставе. Боль может быть вызвана самой нестабильностью или связанными с ней повреждениями хряща или менисков. Некоторые пациенты не могут вспомнить предшествующее повреждение, внезапно через месяцы или годы обращают внимание на коленный сустав. Пациенты редко описывают коленный сустав как нестабильный. Они обычно описывают неуверенность, разболтанность, невозможность контролировать движения в повреждённом суставе.
Характерна крепитация под надколенником ввиду нарушения биомеханики в пателлофеморальном сочленении.
Нередко доминирующими становятся вторичные симптомы: хронический выпот в суставе, дегенеративные изменения в суставе или киста Бейкера.
Также важным считают состояние активно-динамических стабилизирующих структур как до операции, так и после. Это связано с достижением достаточно надёжного стабилизирующего эффекта за счёт околосуставных мышц.
Большое значение придают показателю силы мышц.
Для диагностики передней нестабильности и оценки отдалённых результатов её лечения используют наиболее информативные тесты: симптом переднего «выдвижного ящика» в нейтральной позиции голени, абдукционный тест, аддукционный тест, Lachman-тест.
Важным показателем функционального состояния служит способность активно устранять пассивно заданное патологическое смещение голени относительно бедра.
Из специальных двигательных заданий мы применяем ходьбу, бег, прыжки, подъём по лестнице, приседания и т.д.
В обязательном порядке учитывают выносливость околосуставных мышц при продолжительной работе.
Комплекс пассивного тестирования включает симптом переднего «выдвижного ящика» в трёх позициях голени, абдукционный и аддукционный тесты при 0 и 20° флексии в суставе, тест рекурвации и тест латеральной смены точки опоры, тест Lachman-Trillat, измерение патологической ротации голени.
Комплекс активного тестирования включает активный тест переднего «выдвижного ящика» в трёх позициях голени, активный абдукционный и аддукционный тесты при 0 и 20° флексии в суставе, активный Lachman-тест.
Для определения повреждения или неполноценности передней крестообразной связки используют симптом переднего «выдвижного ящика» - пассивное смещение голени (передняя трансляция), также при различной сгибательной установке голени. Рекомендуют ориентироваться на одну из наиболее принятых, по данным литературы, градаций этого симптом: I степень (+) - 6-10 мм, II степень (++) -11-15 мм, III степень (+++) - более 15 мм.
Кроме того, симптом переднего «выдвижного ящика» следует оценивать при различной ротационной установке голени - 30°, наружной или внутренней ротации.
Симптом Lachman признан наиболее патогномоничным тестом для выявления повреждения передней крестообразной связки или её трансплантата. Считают, что он даёт наибольшую информацию о состоянии передней крестообразной связки при острой травме КС, так как при его выполнении почти полностью отсутствует мышечное противодействие переднезадней трансляции (смещению) голени, а также при хронической нестабильности КС.
Lachman-тест выполняют в положении лёжа на спине. Оценку теста Lachman производят по величине переднего смещения большеберцовой кости относительно бедра. Некоторые авторы используют следующие градации: I степень (+) - 5 мм (3-6 мм), II степень (++) - 8 мм (5-9 мм), III степень (+++) - 13 мм (9-16 мм), IV степень (++++) - 18 мм (до 20 мм). Стремясь унифицировать систему оценки, мы используем аналогичную ранее описанной для симптома переднего «выдвижного ящика» трёхстепенную градацию.
Симптом смены точки ротации, или симптом переднего динамического подвывиха голени (pivot shift-test), тоже относят к симптомам, патогномоничным для повреждения передней крестообразной связки, в меньшей степени он характерен для сочетания с разрывом внутренних боковых связочных структур.
Тестирование проводят в положении лёжа на спине, мышцы ног должны быть расслаблены. Одна рука захватывает стопу и поворачивает голень внутрь, другая располагается в области латерального мыщелка бедра. При медленном сгибании КС до 140-150° рука ощущает возникновение переднего подвывиха большеберцо-вой кости, устраняемого при дальнейшем сгибании.
Pivotshift test no Macintosh выполняют в аналогичном положении пациента. Одной рукой производят внутреннюю ротацию голени, а другой - вальгусную девиацию. При положительном тесте латеральная часть суставной поверхности большеберцовой кости (наружное плато) смещается кпереди, при медленном сгибании КС до 30-40° происходит её обратное смещение. Хотя и считают, что pivot shift test патогномоничен для неполноценности передней крестообразной связки, он может быть отрицательным при повреждении илиотибиального тракта (ИТТ), полном продольном разрыве медиального или латерального мениска с дислокацией его тела (разрыв по типу «ручки лейки»), выраженном дегенеративном процессе в латеральном отделе сустава, гипертрофии бугорков межмыщелкового возвышения большеберцовой кости и др.
Активный Lachmann-тест можно использовать как при клиническом осмотре, так и при рентгенологическом обследовании. При повреждении передней крестообразной связки переднее смещение большеберцовой кости достигает 3-6 мм. Тестирование проводят в положении лёжа на спине при полностью выпрямленных ногах. Одну руку подкладывают под бедро исследуемой конечности, согнув её в коленном суставе под углом 20°, и кистью захватывают КС другой ноги так, чтобы бедро исследуемой конечности лежало на предплечье исследователя. Другую кисть помещают на переднюю поверхность голеностопного сустава пациента, его пятку прижимают к столу. Затем просят пациента напрячь четырёхглавую мышцу бедра и внимательно следят за перемещением бугристости большеберцовой кости кпереди. При ее смещении более чем на 3 мм симптом считают положительным, что указывает на повреждение передней крестообразной связки. Для определения состояния медиальных и латеральных стабилизаторов сустава аналогичный тест можно выполнять при внутренней и наружной ротации голени.
Рентгенография
Рентгенографию проводят по общепринятой методике в двух стандартных проекциях, так же выполняют функциональные рентгенограммы.
При оценке снимков учитывают положение надколенника, тибиофеморальный угол, выпуклость латерального тибиального плато, вогнутость медиального, дорсальное расположение малоберцовой кости по отношению к большеберцовой.
Рентгенограммы позволяют оценить в целом состояние коленного сустава, выявить дегенеративные изменения, определить состояние костей, тип и положение металлических конструкций, расположение туннелей и их расширение после проведённого оперативного лечения.
Большое значение имеет опыт доктора, так как оценка полученных изображений довольно субъективна.
Боковые рентгенограммы целесообразно производить при 45° флексии в суставе для правильной оценки взаимоотношения большеберцовой кости с надколенником. Чтобы объективно оценить ротацию голени, необходимо выполнить наложение латерального и медиального мыщелков большеберцовой кости друг на друга. Оценивают также высоту расположения надколенника.
Недостаточное разгибание легче диагностировать в боковой проекции, пациент при этом лежит с пронированной ногой.
Для определения оси конечности необходимы дополнительные рентгенограммы в прямой проекции на длинных кассетах в положении пациента стоя, поскольку при деформирующем артрозе есть отклонения от нормы. Анатомическая ось конечности, определяемая продольной ориентацией бедра к таковой на голени, составляет в среднем 50-80°. Это наиболее важный момент в ходе дальнейшего оперативного лечения (корригирующая остеотомия, артропластика, эндопротезирование).
Степень смещения голени относительно бедра в переднезаднем и медиально-латеральном направлении определяют с помощью функциональных рентгенограмм с нагрузкой.
При хронической передней нестабильности коленного сустава отмечают характерные рентгенологические признаки: сужение межмыщелковой ямки, сужение суставного пространства, наличие периферических остеофитов на большеберцовой кости, верхнем и нижнем полюсе надколенника, углубление передней менисковой бороздки на латеральном мыщелке бедра, гипертрофию и заострённость бугорка межмыщелкового возвышения.
Боковая рентгенограмма очень часто указывает на причину ограничения подвижности. Боковая рентгенограмма при максимальном разгибании может указать на недостаточное разгибание, при этом оценивают положение тибиального туннеля относительно межмыщелкового свода, который выглядит как линейное уплотнение (линия Blumensaat).
 [14],
[15],
[16],
[17],
[18],
[19],
[20]
[14],
[15],
[16],
[17],
[18],
[19],
[20]
Компьютерная томография
КТ не относят к рутинным исследованиям. КТ выполняют пациентам при недостаточной информативности других видов обследования, особенно в случае компрессионных переломов мыщелков большеберцовой кости.
С помощью КТ хорошо визуализируются костные и костно-хрящевые повреждения. При КТ возможно выполнение различных динамических тестов со сгибанием в коленном суставе под различным углом.
КТ-1000
Для измерения переднезаднего смещения голени используют аппарат КТ-1000.
Аппарат КТ-1000 - артрометр, он состоит из собственно измерителя перед-незаднего смещения большеберцовой кости относительно бедренной кости и подставок под нижние трети бёдер и стопы. Аппарат крепят на голени с помощью ремней-липучек, а существующая сенсорная площадка прижимает надколенник к передней поверхности бедренной кости. При этом суставная щель должна совмещаться с линией на аппарате. Расположенная на подставках нижняя конечность согнута в коленном суставе в пределах 15-30° для измерения переднего смещения голени и 70° - для измерения заднего смещения голени относительно бедренной кости.
Сначала проводят тестирование повреждённого коленного сустава. Для измерения переднего смещения голени врач тянет ручку, расположенную в передне-верхней части аппарата, на себя и пытается, придерживая сенсорную площадку на надколеннике, произвести переднее смещение голени. При этом прилагают усилие в 6, 8 и 12 кг, что контролируется звуковыми сигналами. При появлении каждого звукового сигнала врач отмечает отклонение стрелки по шкале и записывает показания прибора. Смещение голени относительно бедра выражают в миллиметрах. Далее врач тестирует заднее смещение голени путём сгибания её в коленном суставе до угла 70° и производит с помощью ручки аппарата попытку сместить голень кзади. Звуковой сигнал, возникающий при отклонении стрелки, указывает величину заднего смещения большеберцовой кости относительно бедренной кости.
Аналогичное тестирование выполняют на здоровом коленном суставе. Затем проводят сравнение и вычитание соответствующих данных, полученных от здорового и повреждённого коленных суставов. Эта разность показывает величину переднего смещения голени относительно бедренной кости при нагрузке 6, 8 и 12 кг.
Переднее смещение определяют при угле сгибания голени 30°.
При выявлении разницы величины переднего смещения при 67Н и 89Н поражённого и здорового сустава более 2 мм подозревают разрыв передней крестообразной связки.
Существуют определённые принципы инструментального тестирования при нестабильности КС. Необходимо учитывать следующие параметры: степень жёсткости фиксации конечности ремнями, местоположение сенсорных датчиков на суставе, полную релаксацию мышц ноги, расположение артрометра по отношению к суставной щели, степень ротации голени, массу ноги, угол сгибания в коленном суставе.
В остром периоде после травмы использование артрометра нецелесообразно, так как невозможно полностью расслабить околосуставные мышцы. Следует правильно выбирать нейтральную позицию голени, учитывая, что при переднем смещении голени происходит внутренняя ротация, при заднем - наружная. В противном случае величина переднезадней трансляции окажется меньше истинного значения. Для того чтобы получить максимальное значение патологического смещения голени, необходимо также допустить её свободную ротацию.
Степень трансляции зависит от величины прилагаемой силы, точки её притяжения и направления.
Использование подставок для стоп не должно ограничивать ротацию голени. Необходимо располагать сенсорные датчики, строго ориентируясь на суставную щель, поскольку если они смещены дистально, то показания будут меньше истинного значения, если проксимально - то больше.
Обязательное условие объективной оценки - фиксация надколенника в межмыщелковой борозде. Для этого надо придать голени угол сгибания в суставе порядка 25-30°. При врождённых и посттравматических подвывихах надколенника угол сгибания увеличивают до 40°. При передней нестабильности угол сгибания в суставе составляет 30°, при задней - 90°.
Два аудиосигнала сопровождают тестирование: первый - при нагрузке 67Н, второй - при 89Н. Иногда для определения разрыва передней крестообразной связки необходимо приложение большей силы.
В норме разница между двумя конечностями при тестировании переднезаднего смещения не превышает 2 мм, иногда указывают на величину менее 3 мм как на предел нормы.
Учитывают индекс передней податливости, то есть разницу между смещением при 67Н и 89Н. Эта величина также не должна в норме превышать 2 мм.
При смещении более 2 мм можно говорить о разрыве передней крестообразной связки (трансплантата передней крестообразной связки).
Хотелось бы также отметить, что при нестабильности обоих коленных суставов или гипермобильности применение артрометра КТ-1000 нецелесообразно.
В заключение необходимо сказать о том, что при использовании данного артрометра, безусловно, существует элемент субъективности, зависящий от ряда параметров, в том числе и от исследователя. Поэтому обследование больных должен проводить (по возможности) один врач.
С помощью КТ-1000 можно лишь констатировать переднезаднее смещение большеберцовой кости относительно бедренной кости, при этом боковую нестабильность не регистрируют.
Магнитно-резонансная томография
МРТ - наиболее информативный из неинвазивных методов исследования, позволяющий визуализировать как костные, так и мягкотканные структуры коленного сустава.
Здоровая передняя крестообразная связка должна выглядеть малоинтенсивно на всех изображениях. По сравнению с более плотной задней крестообразной связки передняя крестообразная связка может быть немного негомогенной. В связи с её косым направлением многие предпочитают использовать косые коронарные изображения. При разрыве передней крестообразной связки МРТ позволяет визуализировать место повреждения.
Передняя крестообразная связка хорошо визуализируется на боковых срезах при экстензии и наружной ротации голени. Передняя крестообразная связка ярче задней крестообразной связки, волокна передней крестообразной связки скручены. Отсутствие непрерывности волокон или их хаотичная ориентация указывает на разрыв связки.
Полный разрыв передней крестообразной связки больше диагностируют по косвенным признакам: переднее смещение голени, чрезмерный задний наклон задней крестообразной связки, волнистый контур передней крестообразной связки.
Ультразвуковое исследование
Преимущества УЗИ - малая стоимость, безопасность, быстрота, высокоинформативное изображение мягких тканей.
УЗИ позволяет по эхогенности структуры изучить состояние мягких тканей коленного сустава, поверхность кости и хряща, также по снижению эхогенности определить отёк тканей, скопление жидкости в полости сустава или околосуставных образованиях. УЗИ используют для выявления повреждений менисков коленного сустава, коллатеральных связок, мягкотканных структур, окружающих коленный сустав.
Артроскопия
При диагностической артроскопии авторы используют стандартные доступы: антеролатеральный, антеромедиальный, верхнепателлярный латеральный.
Артроскопический осмотр передней крестообразной связки включает оценку внешнего вида передней крестообразной связки, целостности собственной синовиальной оболочки связки, ориентированности коллагеновых волокон не только у большеберцового места прикрепления связки, но и на её протяжении, особенно в месте бедренной инсерции. Если в случаях повреждения передней крестообразной связки на протяжении и в большеберцовом месте прикрепления с отрывом костного фрагмента артроскопическая диагностика не представляет особого труда, то диагностика интрасиновиальных (внутристволовых) свежих и застарелых повреждений передней крестообразной связки представляет большие трудности. Это обусловлено тем, что внешне, на первый взгляд, передняя крестообразная связка кажется целой: синовиальная оболочка целая, пальпирование передней крестообразной связки артроскопическим крючком показывает наличие полноценной структуры и толщины связки, артроскопический симптом переднего «выдвижного ящика» показывает достаточное натяжение волокон связки. Однако более внимательное изучение капиллярной сети в средней и бедренной частях связки, а также вскрытие синовиальной оболочки связки даёт возможность определить повреждение связочных волокон и наличие кровоизлияний или рубцовых тканей. Вторичным признаком старого интрасиновиального повреждения передней крестообразной связки служит гипертрофия синовиальной и жировой ткани на бедренной части задней крестообразной связки и своде межмыщелковой вырезки бедра (симптом «прироста ткани»).
Иногда только артроскопически удаётся зафиксировать следующие виды повреждений передней крестообразной связки:
- повреждение передней крестообразной связки у бедренного места прикрепления с образованием и без образования культи;
- интрасиновиальное повреждение передней крестообразной связки;
- повреждение передней крестообразной связки на протяжении;
- в редких случаях - повреждение передней крестообразной связки в области межмыщелкого возвышения с отрывом костного фрагмента.
Лечение травмы передней крестообразной связки
При компенсированной форме передней нестабильности коленного сустава лечение заключается в иммобилизации с последующим восстановлением подвижности сустава и функций активных стабилизаторов (мышц).
При субкомпенсированной и декомпенсированной формах передней нестабильности возникает необходимость в хирургическом вмешательстве, направленном на восстановление целостности в первую очередь статических стабилизаторов. В комплекс лечения обязательно включают функциональное лечение для усиления активных стабилизаторов.
Необходимо также отметить, что в результате проведения лечебных мероприятий, в основном при антеромедиальном виде нестабильности, возможны переходы из субкомпенсированной в компенсированную форму, так как данная анатомическая область имеет наибольшее количество вторичных стабилизаторов, что благоприятно сказывается на результате лечения.
Ведение пациентов с передней нестабильностью коленного сустава зависит от многих факторов: возраста, вида профессиональной деятельности, уровня спортивной подготовки, сопутствующих внутрисуставных повреждений, степени нестабильности, риска повторного повреждения, срока с момента получения травмы. В первую очередь пластическое восстановление передней крестообразной связки при разрыве показано профессиональным спортсменам, особенно с сопутствующими повреждениями других структур коленного сустава. Также реконструкцию передней крестообразной связки рекомендуют при хронической нестабильности коленного сустава.
Показаниями к передней артроскопической статической стабилизации считают первичные и рецидивные субкомпенсированные и декомпенсированные формы и виды антеромедиальной (А2М1, А2М2, АЗМ1, АЗМ2, АЗМЗ) и антеролатеральной (А2Л1, А2Л2, А2ЛЗ, АЗЛ1, АЗЛ2, АЗЛЗ) нестабильности, невозможность компенсировать патологию консервативными методами лечения.
Решение о пластическом восстановлении передней крестообразной связки у пациентов старше 50 лет принимают в зависимости от возраста и уровня физической активности пациента, степени деформирующего артроза. Пластику передней крестообразной связки рекомендуют в случае сильного ограничения физической активности в связи с нестабильностью коленного сустава.
В каждом отдельном случае решение об оперативном лечении принимают с учётом индивидуальных особенностей пациента.
Противопоказанием к статической стабилизации считают следующие состояния и заболевания:
- наличие гонартроза III-IV степени;
- выраженную гипотрофию мышц бедра;
- контрактуру сустава;
- срок после травмы более 3 дней и менее 3 нед;
- инфекционные заболевания;
- остеопороз;
- тромбоз сосудов нижней конечности.
На этапе определения показаний и противопоказаний к оперативному лечению передней посттравматической нестабильности иногда возникает дилемма. С одной стороны, последствия хронической нестабильности (гипотрофия мышц бедра, деформирующий артроз) становятся противопоказаниями к выполнению статической стабилизации и артроскопическая стабилизация с использованием трансплантатов с костными блоками приводит к увеличению нагрузки на суставной хрящ (как следствие - к прогрессированию деформирующего артроза). С другой стороны, консервативные методы не обеспечивают достаточного стабилизирующего эффекта, что также способствует развитию деформирующего артроза.
Иногда рекомендуют отложить операцию до увеличения объёма движений в коленном суставе, что может занять 2-3 нед. Отсрочка операции в острой фазе приводит к уменьшению осложнений во время реабилитационных мероприятий, связанных с восстановлением объёма движений в коленном суставе после оперативного лечения.
Выбор аутотрансплантата и метода фиксации
Для восстановления передней крестообразной связки наиболее часто используют аутотрансплантаты из связки надколенника, сухожилия полуперепончатой и нежной мышц, в редких случаях ахиллова сухожилия и сухожилия квадрицепса. Центральная треть связки надколенника с двумя костными блоками остаётся самым частым аутотрансплантатом для реконструкции передней крестообразной связки у спортсменов. Сухожилие квадрицепса с одним костным блоком или без костного блока всё чаще применяют в качестве аутотрансплантата для замещении передней крестообразной связки. Наиболее часто используемым аутоматериалом для трансплантации передней крестообразной связки в ЦИТО служит центральная треть связки надколенника. Этот трансплантат имеет два костных блока (от надколенника и бугристости большеберцовой кости) для обеспечения первичной надёжной жесткой фиксации, что способствует ранней нагрузке.
Преимущества аутотрансплантата из связки надколенника следующие.
- В норме ширина связки надколенника позволяет выполнить забор аутотрансплантата любой необходимой ширины и толщины. Обычно трансплантат имеет ширину 8-10 мм, но иногда, в случаях повторной реконструкции, необходимая ширина может достигать 12 мм.
- Связка надколенника всегда доступна в качестве аутоматериала и имеет незначительные анатомические вариации. Это позволяет в любое время технически просто произвести забор аутоматериала.
- Костные блоки позволяют прочно зафиксировать трансплантат, например, интерферентными винтами, ввинтив их между костным блоком и стенкой костного туннеля. Этот метод обеспечивает очень высокую первичную фиксацию.
Использование аутотрансплантата из сухожилий полусухожильной и нежной мышц, по мнению ряда авторов, увеличивает патологическую наружную ротацию голени до 12%. Успех реконструкции передней крестообразной связки значительно зависит от биологического ремоделирования трансплантата.
В связи с забором полоски связки с костными блоками из надколенника и бугристости большеберцовой кости возникает болезненность этого участка. Хотя костный дефект можно закрыть губчатой костью, не всегда удаётся адекватно закрыть дефект мягкими тканями, особенно если первичное повреждение спровоцировало образование рубца вокруг сухожилия.
Поскольку костный блок забирают из бугристости большеберцовой кости, которая важна для опоры на колено, некоторые пациенты (спорстмены-борцы, артисты, священнослужители и др.) могут жаловаться на боль во время прямой нагрузки на коленный сустав или невозможность опоры на колено. Существуют наблюдения, когда пациент не предъявляет жалоб на нестабильность коленного сустава и недостаточность функций конечности после операции, однако из-за данного осложнения вынужден бросить или ограничить привычную профессиональную деятельность. Поэтому хороший результат основывается не только на стабильности.
В клинике спортивной и балетной травмы ЦИТО отдают предпочтение использованию аутотрансплантатов из связки надколенника с двумя костными блоками и фиксации их интерферентными винтами.
Переднюю статическую стабилизацию коленного сустава свободным аутотранс-плантатом из связки надколенника выполняют вслед за диагностической артро-скопией для определения объёма и видов вмешательства.
Забор аутотрансплантата проводят, как правило, на ипсилатеральной конечности для сохранения контралатеральной в качестве опорной. Сначала выполняют забор костного блока из бугристости большеберцовой кости, потом из надколенника. Один из костных блоков должен быть достаточно массивным для фиксации его в бедренном туннеле.
Чтобы уменьшить вероятность раскалывания костного блока и объём повреждений в донорском участке, забирают костные фрагменты аутотрансплантата трапециевидной формы; такой костный блок легче обработать с помощью обжимающих клещей, что придаёт трансплантату округлую форму, при этом меньше риск перелома надколенника.
Такой аутотрансплантат легче установить во внутрикостных туннелях. Отсечение аутотрансплантата проводят сначала от бугристости большеберцовой кости, затем от надколенника.
С помощью артроскопических обжимов костным блокам придают округлую формую
Одновременно с подготовкой аутотрансплантата определяют оптимальное (изометрическое) положение тибиального туннеля. Для этого используют специальную стереоскопическую систему (угол стереоскопической системы составляет 5,5°). Туннель центрируют, ориентируясь на оставшуюся тибиальную часть передней крестообразной связки, а при её отсутствии - на область между бугорками межмыщелкового возвышения или на 1-2 мм кзади от них.
Диаметр его меняется в зависимости от размера аутотрансплантата (он должен быть на 1 мм больше диаметра трансплантата). Последовательно заданным диаметром сверла формируют внутрикостный туннель (строго по спице, иначе будет расширение канала). Сустав обильно промывают для удаления костной стружки. С помощью артроскопического рашпиля производят сглаживание кромки выхода большеберцового канала.
На следующем этапе с помощью сверла производят определение бедренной точки инсерции на наружном мыщелке бедра (5-7 мм от заднего края) для правого коленного сустава на 11 часах. При ревизионных реконструкциях, как правило, используют «старый» канал с незначительными вариациями его положения. С помощью канюлированного сверла просверливают бедренный канал, его глубина не должна превышать 3 см. Закончив сверлить канал, с помощью артроскопического рашпиля обрабатывают кромки бедренного канала.
В некоторых случаях производят пластику межмыщелковой вырезки (готическая арка, пандус межмыщелковой вырезки).
Перед проведением аутотрансплантата в костных туннелях из полости сустава удаляют все костно-хрящевые фрагменты с помощью артроскопического зажима и тщательного промывания сустава.
Прошитый трансплантат проводят во внутрикостных туннелях и фиксируют в бедренном туннеле интерферентным винтом.
После фиксации бедренного конца трансплантата сустав промывают антисептиками для профилактики гнойных осложнений.
Затем оперированную нижнюю конечность полностью разгибают и выполняют фиксацию в тибиальном канале, обязательно при полном разгибании коленного сустава. Нити натягивают по оси канала, артроскоп вводят в нижний тибиальный портал, с помощью спицы определяют точку и направление фиксации винтом (если костная ткань в этой области твёрдая, вводят мечик). При вкручивании винта по положению и натяжению нитей следят за смещением костного блока, чтобы он не выталкивался из канала в полость сустава. На следующем этапе с помощью артроскопа визуализируют, не выступает ли костный блок в сустав вследствие смещения его вдоль оси канала при закручивании винта (поэтому лучше использовать самонатягивающий винт), далее с помощью артроскопа оценивают степень прилегания костного блока к стенке костного туннеля, после этого винт закручивают полностью.
Если изначальная длина аутотрансплантата с костными блоками превышает 10 см, велика вероятность выступания костного блока из тибиального канала наружу.
Во избежание в послеоперационном периоде болей в пателлофеморальном сочленении после фиксации скусывают выступающую часть костного блока.
Перед закрытием мягкими тканями с помощью рашпиля сглаживают острые выступающие костные кромки и углы, а затем ушивают мягкие ткани.
Далее внимательно осматривают область тибиального винта на наличие кровотечения, в случае необходимости выполняют тщательный гемостаз с помощью коагулирования.
Контрольные рентгенологические снимки в двух проекциях выполняют прямо в операционной.
Раны ушивают послойно наглухо, не рекомендуют устанавливать дренаж, так как он становится входными воротами для инфекции; в случае необходимости (появление выпота в суставе) на следующий день проводят пункцию сустава.
На оперированную конечность накладывают послеоперационный брейс с блокировкой 0-180°.
После операции на сустав накладывают холодовую систему, что значительно снижает количество таких осложнений, как параартикулярный отёк и выпот в суставе.
Впервые в России в ЦИТО начато применение более универсального метода фиксации аутотрансплантатов пинами из полимолочной кислоты системы Rigidfix и интерферентным винтом последнего поколения Mi-La-Gro для трансплантатов с костными блоками. Универсальность метода заключается в его применении как к мягкотканным трансплантатам, так и к трансплантатам с костными блоками. Достоинства метода - отсутствие опасности повреждения мягкотканной части аутотрансплантата с костными блоками в момент фиксации, ригидная фиксация, отсутствие проблем с удалением фиксирующих пинов в связи с их рассасыванием. Жёсткость первичной фиксации и плотное прилегание костных блоков трансплантата обеспечены разбуханием пинов и возникшей компрессией.

