Медицинский эксперт статьи
Новые публикации
Трихомонада
Последняя редакция: 06.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
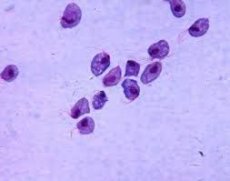
Согласно научным данным, трихомонада обнаруживается у 10% здоровых женщин и более чем у 30% людей, обращающихся в дерматовенерологические клиники.
К воспалительным патологиям мочеполовых органов, возбудителями которых являются простейшие, относят трихомоноз.
Строение трихомонады
Трихомонады относят к простейшим. Они обладают относительно высокой степенью организации, которая включает все основные жизненно-важные функции (основной обмен, подвижность, размножение и пр.).
Трихомонады под микроскопом чаще имеют овально-грушеподобную форму, но некоторые условия могут придавать им удлиненную, восьмиугольную и прочие формы.
Туловище трихомонады состоит из мелкозернистой протоплазмы с множественными вакуолями. Наружный тоненький покров – перипласт, который снабжен на передней стороне туловища едва заметной щелью. Это цистосома, которая исполняет роль рта. Рядом расположено ядро, которое содержит 5 или 6 ядрышек. Возле ядра располагаются несколько зерновидных телец – это блефаропласт, от которого тянется нить аксонем, служащая своего рода скелетом паразита.
Передвигается трихомонада при помощи жгутиков и волнообразной мембраны, питается в человеческом организме фагоцитарным и эндосоматическим путем.
Размножение трихомонады происходит в основном посредством продольного либо множественного деления. Интересно, что при некомфортных условиях для жизнедеятельности (смена температуры, действие медпрепаратов и др.) трихомонады избавляются от своих двигательных органов (жгутиков), становятся круглыми и неподвижно замирают, как бы засыпая на время. Губительным для трихомонад является солнечный свет: он притормаживает движение и замедляет процессы жизнедеятельности паразитов. Также они погибают от пересыхания или при непосредственном воздействии растворов антисептиков. Так, 1% карболовая кислота, 1% хлорамин или дихлорид ртути уничтожают трихомонаду в течение нескольких секунд.
К медпрепаратам у трихомонад может развиваться устойчивость.
Сколько живет трихомонада? Согласно научным данным, она погибает при температуре +55 C в течение 30 секунд, при температуре +43 C – через сутки. К низким температурам паразит устойчив: при температуре – 10 C он живет до 45 минут, при температуре от +1 до +4 С сохраняет жизнеспособность до 114 часов.
Жизненный цикл трихомонады в искусственных питательных средах проходит только при температуре 36,5-37 C. Она может сохранять способность к жизни в кислых, нейтральных и слабощелочных условиях. Оптимальная среда для трихомонад – 5,2-6,2 pH.
Виды трихомонад
Существует несколько разновидностей трихомонад. Одной из наиболее потенциально опасных считается кишечная трихомонада, а самой распространенной – ротовая.
Размножение кишечных трихомонад происходит в кишечнике. Это может спровоцировать развитие таких неприятных заболеваний, как воспаление желчного пузыря, эрозию, малокровие, энтероколит, полипоз. Основными признаками поражения кишечным паразитом являются мышечная слабость и бледность кожных покровов.
Ротовая трихомонада, что становится понятным из названия, обитает в ротовой полости человека. Иногда её обнаруживают в дыхательных каналах, носоглотке, системе кровообращения. Наличие в организме такого паразита может привести к развитию параличей, артритов и артрозов конечностей, заболеваний печени, патологий репродуктивной сферы. Одними из основных признаков поражения ротовой трихомонадой являются пиодермия, прогрессирующий кариес, легочные заболевания.
Урогенитальная трихомонада (Trichomonas vaginalis – влагалищная трихомонада) обитает в половой системе, куда заносится во время сексуального контакта. Питается клетками эпителия и различными видами бактерий. Способ заражения посредством постельных принадлежностей и предметов личной гигиены настолько редко встречается, что его практически не рассматривают. Поражение урогенитальной трихомонадой может проявиться в виде уретрита, эндоцервицита, эпидермита, может стать причиной развития бесплодия и импотенции.
Не существует трихомонад, безопасных для организма. Все виды заболевания требуют обязательного обследования и лечения.
Как передается трихомонада?
Заражение происходит обычно половым путем, причем в основном после случайного полового контакта. Возможна передача инфекции и посредством контакта с предметами личного пользования больного.
Развитию трихомонады могут благоприятствовать:
- высокая вирулентность возбудителя;
- хронические патологии в организме (сахарный диабет, туберкулез);
- снижение иммунных сил в организме под воздействием внешних факторов (токсикоинфекции, переохлаждения, плохого питания);
- уретрит и вагинит различного происхождения.
Зачастую поражение трихомонадой может сочетаться с гонореей или хламидиозом.
Симптомы трихомонады
К трихомонозу, как и к гонорее, иммунитет не вырабатывается.
Инкубационный период при трихомонаде в среднем приравнивается к 10 суткам, однако в некоторых случаях он может сокращаться до 2-3 суток, либо удлиняться до 30-40 суток.
Трихомонада у мужчин протекает, как правило, по типу острой или хронической формы уретрита, зачастую представляя собой вялотекущий процесс. Описаны случаи скрытого течения заболевания, а также носительство трихомонад без каких-либо признаков патологии.
Начальная воспалительная реакция развивается в передней доле уретры, впоследствии распространяясь и на заднюю долю. Болезнь не характеризуется специфической картиной симптоматики. Выраженность субъективных ощущений крайне незначительна и не отличается постоянством. Иногда может наблюдаться зуд и жжение в уретре, может появиться болезненность при акте мочеиспускания. Воспалительная реакция в наружном отверстии уретры встречается редко. Могут присутствовать выделения из мочеиспускательного канала (гнойные, слизистые, прозрачные или слизисто-гнойные, иногда пенистые).
Часто поражается простата, придатки яичка, железистая система крайней плоти, мочевой пузырь, почки. Патология часто осложняется простатитом, баланопоститом и эпидидимитом.
Нет доказательств метастазирования трихомонады. Можно лишь предположить, что иногда в развитии осложнения трихомонады виноваты и другие бактериальные инфекции.
Трихомонада у женщин локализуется чаще всего в мочеиспускательном канале, влагалищной полости и канале шейки матки. Относительно редко трихомонады обнаруживают в полости матки и маточных трубах.
В острой стадии процесса пациенты могут жаловаться на наличие выделений, зуд и жжение наружных репродуктивных органов. Во время осмотра видна выраженная отечность, покраснение, наличие гнойно-серозных выделений. На некоторых участках слизистой возможны эрозии. При зеркальном обследовании пациентки отмечают болезненные ощущения. Соответственно, боли наблюдаются и во время полового акта. Одним из наиболее характерных признаков трихомонады можно считать появление пенистых выделений.
При поражении уретры возникают режущие боли во время мочеиспускания. Если надавить на уретру, из неё может появиться капля отделяемой субстанции.
Хроническая трихомонада обычно малосимптомна.
Трихомонада при беременности
Трихомонада изначально может помешать наступлению беременности, поэтому в период подготовки к зачатию следует посетить врача. Перед началом планирования беременности важно сдать анализ на возможное заражение трихомонадой, так как это довольно частая патология. Причем в половине случаев заболевание протекает без выраженных симптомов, поэтому женщина может даже не догадываться о возможном заражении.
Необходимо обращать внимание на некоторые симптомы: нарушения мочеиспускания, воспалительные заболевания половой сферы. При малейшем подозрении следует обратиться к врачу, так как трихомонада может спровоцировать самопроизвольный аборт, преждевременную родовую деятельность, помешать нормальному физическому росту малыша (ребенок может родиться недоношенным либо слабо развитым – массой менее двух кг).
Если же у беременной обнаружены явные клинические признаки (жжение половых органов, зуд, пенистое отделяемое) – анализ на трихомонады и консультация врача должны быть безотлагательными.
Не стесняйтесь проходить обследование на трихомонады заранее. Это сделает вашу беременность безопасной и сбережет ваше здоровье.
Трихомонады у детей
Наиболее часто заражение детей трихомонадой происходит во время родов, от инфицированной матери. Мальчиков эта болезнь, как правило, не поражает. Девочки же подвержены заражению в силу своих анатомических особенностей: прежде всего возбудитель вызывает воспалительный процесс, который затрагивает наружные половые органы новорожденной. Заболевание у девочек проявляется такими же признаками, как и у взрослых женщин (исключая, конечно же, субъективные ощущения): это признаки отечности, покраснения слизистой влагалища, формирование эрозий, боли во время мочеиспускания.
Первый месяц жизни может не проявляться симптомами заболевания. Это связано с тем, что наряду с возбудителем девочке от матери передаются и антитела к трихомонадам, которые какое-то время борются с инфекцией. Однако к концу первого месяца жизни симптоматика нарастает.
Бытовой путь передачи трихомонады считается крайне редким, однако он существует. Ребенок может заразиться, пользуясь чужими средствами гигиены: полотенцем, бельем, мочалкой. Детям необходимо объяснять, что такое личная гигиена, и для чего она нужна. Развивая в ребенке хорошие привычки, мы заранее заботимся о его здоровом будущем.
Диагностика трихомонады
Необходимо знать тот факт, что далеко не всегда микроскопические исследования гарантированно обнаруживают трихомонаду. Бывают случаи, когда даже при четко обозначенной симптоматике трихомонадного поражения обнаружить паразитов удается лишь при повторном исследовании. В связи с этим, для достижения правдоподобных результатов, следует проводить несколько повторных анализов, по возможности используя различные лабораторные способы. Трихомонада может быть обнаружена как в нативном препарате, так и в окрашенных мазках.
Методика исследования живой трихомонады в мазке весьма проста: на предметное стекло наносится капля подогретого физиологического раствора, к нему прибавляется свежая капля выделений; полученный препарат накрывается специальным стеклом и рассматривается под микроскопом.
Рассмотрение трихомонады под микроскопом проводится сухими системами при увеличении от 100 до 400 раз. Чаще всего паразиты становятся видимыми уже при увеличении в 100 раз. Однако трихомонады могут быть представлены и слишком мелкими экземплярами, которые можно распознать лишь при большем увеличении. Препарат, как правило, рассматривают в затемненном пространстве, потому что достаточная освещенность может скрыть пребывание в мазке прозрачных представителей трихомонад.
Микроскопическое исследование обязательно должно проводиться непосредственно после взятия материала, чтобы не допустить воздействия смены температурного режима и высыхания препарата. Что любопытно, под микроскопом трихомонады распознают по их маятникообразной, толкательной, качательной подвижности.
Играет роль и культуральное исследование – посев на трихомонады. Этот метод используется при подозрении на наличие скрытых и бессимптомных вариантов течения урогенитального трихомоноза, а также для подтверждения эффективности лечения пациентов.
В ситуациях, когда по каким-либо причинам мазок взять не удается, для анализа можно использовать центрифугированную первую утреннюю струю мочи. Из неё специальной пипеткой извлекают появившиеся хлопья, которые затем наносят на предметное стекло для рассмотрения.
Провокация на трихомонады проводится уколом прогинала. Это делается для того, чтобы на некоторое время ослабить иммунную защиту организма, чтобы возбудитель (если он есть) опять был виден в мазке. Провокацией может служить и прием алкогольных напитков или острой и соленой пищи.
Анализ крови на трихомонады не проводят. Есть другое информативное исследование крови, определяющее наличие антител к трихомонадам. Оно называется иммуноферментным исследованием. К положительным моментам этого метода относят и то, что для получения результатов не имеет значения локализация процесса. Кровь сдают натощак, из вены. Единственным условием подготовки к сдаче анализа является исключение за сутки приема алкоголя и острой соленой пищи.
Метод полимеразной цепной реакции – ещё один точный диагностический метод, который основан на исследовании ДНК трихомонады. Для такого исследования можно использовать кровь, выделения из уретры, влагалища и др. Благодаря такому виду диагностики возбудители могут быть обнаружены на начальной стадии их развития, что ускоряет выздоровление и предотвращает дальнейшее прогрессирование заболевания.
При подготовке к экстракорпоральному оплодотворению зачастую используют метод паразитологического обследования на атрофозоиты трихомонад (вегетативные формы возбудителя): при этом исследуют влагалищные выделения (посев).
Лечение трихомонады
Лечебные процедуры при трихомонаде проводят пациентам, как с наличием воспалительного процесса, так и без него. Лечение носителей трихомонад является обязательным, потому что они могут стать источником заражения других людей. Помимо этого, наличие в организме паразитов представляет опасность повторных проявлений заболевания. Терапии подвергают источник инфекции и лиц, имеющих с ним сексуальный контакт.
Сульфаниламидные препараты и антибиотики при трихомонаде не оказывают лечебного эффекта: их назначают лишь в случаях смешанной инфекционной флоры. В таких ситуациях антибиотики снимают воспалительную реакцию и способствуют скорейшему выздоровлению.
Значительным эффектом при лечении трихомонад обладает метронидазол (флагил, трихопол), который используют для приема внутрь.
Схема лечения трихомонады препаратом трихополом представлена в трех наиболее популярных вариантах:
- в суточной дозе 0,5 г, разделенной на два приема, в течение 10 суток;
- первые четверо суток – по 0,25 г трижды в сутки, следующие четверо суток – по 0, 25 г дважды в сутки;
- первые сутки – по 0,5 г дважды, вторые сутки – по 0, 25 г трижды, на третьи и четвертые сутки – по 0, 25 г дважды в сутки.
Некоторые больные избегают применения метронидазола из-за побочных проявлений препарата: это диспептические расстройства, дискомфорт в желудке, рвота. В таких случаях препарат заменяют на орнидазол, который гораздо легче переносится пациентами.
По статистике, выздоровление после первого курса терапии наблюдается примерно в 90% случаев. У некоторых пациентов впоследствии может остаться посттрихомонадное воспаление, которое должно быть пролечено дополнительно.
После купирования признаков острого воспаления женщинам, у которых был выявлен вульвит и вагинит, могут быть назначены спринцевания отваром ромашки, шалфея.
Лечение хронической трихомонады, а также осложненного течения заболевания, может быть сведено к применению, кроме указанного выше лечения, методов, используемых при соответствующей клинике гонореи. Также назначают средства, стимулирующие защитные силы организма (комплексные витамины, иммуностимуляторы – тимоген, кипферон, имунорикс, изопринозин, глутоксим, апилак, миелопид, продигиозан).
Пациентам с трихомонадой назначают тинидазол в количестве 2 г в виде однократного приема. Для внутреннего применения выпускают таблетки Нитазол от трихомонады, которые имеют в своем составе нитазол, молочный сахар, крахмал, тальк и стеариновую кислоту. Средство принимают трижды в сутки на протяжении 5-10 суток.
В качестве местного лечения эффективно сочетание препаратов левомицетина (0,2 г), борной кислоты (0,1 г) и гексаметилентетрамина (0,5 г). В таком составе препарат вводится один раз в сутки во влагалище или в уретру, курс лечения составляет 10-15 суток.
Свечи от трихомонады применяют для лечения урогенитальной формы заболевания. Обычно используют Клион Д, который состоит из метронидазола и миконазола нитрата. Средство назначают женщинам в количестве одной свечи на ночь, перед тем, как лечь спать. Курс терапии таким препаратом составляет 10 дней.
Пациентам мужского пола может быть назначено лечение с применением препарата Клион Д в виде таблеток, принимаемых внутрь. Особый эффект от такого лечения наблюдается при смешанном течении инфекции (одновременное течение трихомоноза с кандидозом).
Пациент с трихомонадой может считаться излеченным, если после пройденного курса лечения на протяжении двух месяцев в лабораторных анализах трихомонады не обнаруживались. Тем пациентам, у которых после лечения трихомонад остались следы воспалительного процесса или дистрофия тканей, могут быть назначены процедуры физиотерапии: применение фонофореза, инстилляции, диатермии, массажа, туширования препаратами серебра, тампонады.
При лечении трихомонады у детей назначают, как правило, тот же метронидазол, но в меньшей дозировке, чем у взрослых. В то же время принимают сидячие ванны или спринцевание с применением слабых растворов антисептиков.
На время лечения требуется соблюдать диету, в которой исключаются соленые, острые и жирные продукты, а также алкоголь.
Лечение трихомонады при беременности
У беременных женщин терапию проводят только с начала II триместра, используя препарат метронидазол и клотримазол. При этом лечение назначают обоим партнерам в обязательном порядке.
- в I триместре разрешено использование препаратов тержинан, ацилакт и бифидумбактерин, которые поддерживают нормальную микрофлору влагалищной среды. Таблетки применяют ежедневно в течение 10 дней по 1 штуке;
- во втором триместре подключают метронидазол (внутрь по 0,5 г дважды в сутки в течение недели), свечи тержинан, клион Д, клотримазол на ночь на протяжении 10 дней, после этого ацилакт или бифидумбактерин в течение 10 дней. Для коррекции иммунитета могут назначить ректальные свечи виферон, дважды в сутки на протяжении 10 дней;
- в третьем триместре также используют метронидазол внутрь по 0,5 г дважды в сутки в течение недели. В целом, лечение в I и во II триместрах практически не отличается.
Каждые две недели рекомендуется сдавать мазок на трихомонады, чтобы проследить положительную динамику лечения.
Народные средства от трихомонады
Лечение трихомонады в домашних условиях может проводиться исключительно как дополнение к традиционному лечению. Не следует лечить трихомонаду самостоятельно, не посоветовавшись с доктором: терапия заболевания должна обязательно контролироваться результатами анализов.
- Трихомонада в кишечнике. Часто используются антипаразитарные растения, такие как настойка полыни, гвоздики, природные фитонциды – чеснок, лук, хрен. Губительно воздействуют на трихомонаду в кишечнике кислые и красные ягоды: клюква, рябина, калина и пр.
- Трихомонада в мочеполовых путях. Вагинальный паразит может погибнуть практически сразу от действия сока хрена, лука, лимона. Однако эти растения могут спровоцировать ожог слизистой, поэтому их применение на половых органах опасно. Для спринцеваний и сидячих ванночек можно использовать настои хвойного дерева, листьев смородины и березы, растения кровохлебки, ягод клюквы, кожицы мандарина.
- Трихомонада в простате. Мужчинам при трихомонаде рекомендуется применять ополаскивания или ванночки из травяных отваров: кора крушины, дуба, пижма, полевой хвощ. Мужчина должен принимать такую сидячую ванночку с теплым отваром в течение 15 минут. Хорошо помогает и каолиновая глина: необходимо взять столовую ложку глины и растворить её в литре теплой прокипяченной воды. Таким раствором можно проводить обмывания половых органов, либо ванночки.
Одновременно с лечением следует изменить питание: не следует есть сладкого, сдобы, острых приправ, соленого, жирного.
В период лечения желательно воздержаться от половых контактов, больше гулять на свежем воздухе, принимать пищу, богатую витаминами, чтобы стимулировать иммунные силы организма.
Профилактика трихомонады
Профилактика инфекций – важнейший момент здорового образа жизни. Причем, если учитывать особенности распространения возбудителя – заражение половым путем – мероприятия по профилактике являются естественными и общедоступными:
- не следует вступать в сексуальный контакт с партнером, в здоровье которого вы не уверены. Если вы все же решаетесь на такую связь, обязательно воспользуйтесь презервативом;
- соблюдайте правила личной и интимной гигиены. Пользуйтесь индивидуальным полотенцем, зубной щеткой, мочалкой, не надевайте чужое белье. Не забывайте один-два раза в день принимать душ, уделяя особое внимание чистоте половых органов;
- периодически обследуйтесь у доктора, даже когда признаки заболевания отсутствуют.
Следует заметить, что не стоит стыдиться лечения половой инфекции. Стыдно, будучи больным или носителем, заражать инфекцией окружающих.
Трихомонада – очень распространенная инфекция, которую необходимо лечить, и делать это нужно в обязательном порядке.
Секс при трихомонаде
Сексуальный контакт – один из основных путей заражения паразитарными микроорганизмами. Перенос возбудителя возможен как от больного человека, так и от носителя инфекции, который в большинстве случаев даже не подозревает о своем носительстве.
Лечение трихомонады обычно проводят двум партнерам одновременно. Поэтому, если мужчина и женщина, которым проводится одновременное лечение заболевания, хотят в этот период жить половой жизнью – это допустимо (при условии пользования презервативом). В таких случаях, когда один партнер начинает курс лечения раньше другого, повышается риск повторного заражения. В данной ситуации от секса следует воздержаться.
Кстати, у многих женщин сексуальный контакт при наличии урогенитального трихомонадного воспалительного процесса протекает крайне болезненно и неприятно. Поэтому некоторые отказываются от секса в период лечения и по этой причине.


 [
[