Медицинский эксперт статьи
Новые публикации
Бариатрическая хирургия
Последняя редакция: 16.05.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Бариатрическая хирургия - это отрасль медицины, которая занимается изучением причин, лечения и профилактики ожирения.
Термин "бариатрия" происходит от греческих слов "барос" - вес и "иатрик" - лечение. Этот термин применяется с 1965 года. Бариатрия включает в себя как медикаментозное лечение, так и хирургическое.
Бариатрические операции
"Золотым стандартом" в бариатрической хирургии является три вида операций:
- введение внутрижелудочного баллона (что, строго говоря, не является операцией - это амбулаторная эндоскопическая процедура)
- операция бандажирования желудка
- операция шунтирования желудка
По современным требованиям все бариатрические операции должны выполняться иссключительно лапароскопически - т.е. без широких хирургических разрезов. Эта технология позволяет значительно облегчить послеоперационный период и снизить риск послеоперационных осложнений.
Внутрижелудочный силиконовый баллон
Установку внутрижелудочного баллона относят к группе гастрорестриктивных вмешательств. Данные баллоны предназначены для уменьшения массы тела, механизм их действия основан на снижении объема полости желудка при его введении в последний, что приводит к более скорому формированию чувства насыщения из - за частичного (уменьшенного) наполнения желудка пищей.
Баллон наполняется физиологическим раствором, за счет чего он принимает сферическую форму. Баллон свободно перемещается в полости желудка. Регулировать наполнение баллона возможно в пределах 400 - 800 см3. Самозакрывающийся клапан позволяет изолировать баллон от внешних катетеров. Баллон помещается внутри катетерного блока, предназначенного для введения самого баллона. Катетерный блок состоит из силиконовой трубки диаметром 6.5 мм, один из концов которой соединен с оболочкой, вмещающей сдутый баллон. Другой конец трубки подходит к специальному конусу Люэра - Лока, подсоединяемого к системе заполнения баллона. Трубка катетера имеет риски для контроля длинны вводимой части катетера. Для повышения жесткости внутрь полой трубки помещается проводник. Система заполнения в свою очередь состоит из Т- образного наконечника. Наполнительной трубки и наполнительного клапана.
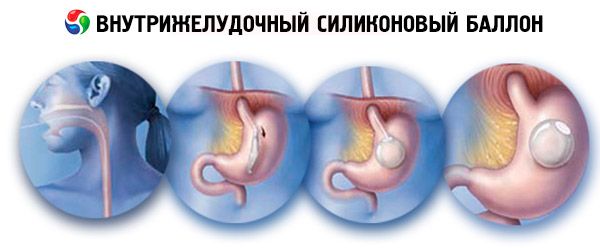
По данным литературы разные авторы приводят различные показания к установке внутрижелудочного баллона для коррекции ожирения и избыточного веса. Мы считаем целесообразным лечить с помощью данной методики всегда, когда нет противопоказаний.
Противопоказания к применению внутрижелудочного баллона
- заболевания желудочно - кишечного тракта;
- тяжелые сердечно - легочные заболевания;
- алкоголизм, наркомания;
- возраст менее 18 лет;
- наличие хронических очагов инфекции;
- нежелание или невозможность соблюдение пациентом режима питания;
- эмоциональная неустойчивость или какие либо психологические качества пациента, которые, по мнению хирурга, делают нежелательным применение указанного метода лечения.
При ИМТ (индексе массы тела) менее 35 внутрижелудочный баллон применяют в качестве самостоятельного метода лечения, при ИМТ более 45 (сверхожирении), внутрижелудочный баллон применяется как подготовка к последующей операции.
Внутрижелудочный силиконовый баллон предназначен для временного применения в лечении больных, страдающих избыточным весом и ожирением. Максимальный период, в течение которого система может находиться в желудке, равняется 6 месяцам. По истечении этого срока система должна быть извлечена. При более длительном нахождении баллона в желудке желудочный сок, воздействуя на стенку баллона, разрушает последнюю, происходит утечка наполнителя, уменьшение баллона в размерах, в результате чего возможна миграция баллона в кишечник с возникновением острой кишечной непроходимости.
Методика установки баллона
После стандартной премедикации пациент в эндоскопическом кабинете укладывается на левый бок. Внутривенно вводится седативный препарат (реланиум). В пищевод вводится зонд с укрепленным на нем баллоном. Затем вводится фиброгастроскоп в желудок и визуально подтверждается наличие баллона в его полости, из зонда удаляется проводник и баллон наполняется стерильным физиологическим раствором хлорида натрия.
Жидкость следует вводить медленно и равномерно во избежание разрыва баллона. В среднем заполняемый объем должен быть равен 600 мл, при этом должна остаться свободной полость желудка. После наполнения баллона фиброгастроскоп проводится в пищевод до уровня кардиального жома, баллон подтягивается к кардии и производится удаление зонда из ниппельного клапана. При этом с помощью фиброгастроскопа создается тракция баллона в противоположную сторону, что облегчает удаление проводника.
После удаления самого зонда баллон осматривается на герметичность. Установку баллона можно проводить амбулаторно в условиях эндоскопического кабинета, без госпитализации пациента в стационар.
Методика удаления баллона
Баллон удаляется при условии полной эвакуации жидкости из него. Для этого используется специальный инструмент, состоящий из иглы диаметром 1,2 мм, укрепленной на длинном жестком проводнике - струне. Данный перфоратор проводится по каналу фиброгастроскопа в желудок под углом 90 градусов к баллону. Баллон при этом смещается к антральному отделу желудка и становится более доступным для манипуляций. Далее перфорируется стенка баллона. Проводник с иглой извлекается, жидкость удаляется электроотсосом. При двуканальном фиброгастроскопе через второй канал можно вводить щипцы, с помощью которых удаляется баллон из полости желудка.
Перед установкой баллона следует учитывать, что эта процедура сама по себе не гарантирует значительного снижения веса. Ингтрагастральный баллон позволяет уменьшить чувство голода, преследующее пациентов во время соблюдения диет. В течение последующих 6 месяцев пациенту будет необходимо придерживаться низкокалорийной диеты, потребляя в день не более 1200 ккал, а так же повышать свою физическую активность (от простых прогулок пешком до регулярного занятия спортом, из которых лучшими являются водные виды).
Так как у больного успевает сформироваться и закрепиться новый условно-безусловный пищевой рефлекс, то пациенты без ущерба для себя продолжают придерживать режима питания, который был во время нахождения у них внутрижелудочного баллона. Обычно масса тела после удаления баллона увеличивается на 2-3 кг. Повторная установка внутрижелудочного баллона производится при условии эффективности первого. Минимальный срок перед установкой второго баллона составляет 1 месяц.
Лапароскопическая горизонтальная гастропластика с использованием силиконового бандажа
Данная операция является наиболее распространенной во всем мире для лечения больных с избыточным весом и ожирением.
Показания
- Ожирение.
Противопоказания к бандажированию
- Заболевания желудочно - кишечного тракта.
- Тяжелые сердечно - легочные заболевания.
- Алкоголизм, наркомания.
- Возраст менее 18 лет.
- Наличие хронических очагов инфекции.
- Частый или постоянный прием пациентами НПВС (в том числе и аспирина).
- Нежелание или невозможность соблюдать пациентом диеты.
- Аллергические реакции на состав системы.
- Эмоциональная неустойчивость или какие либо психологические качества пациента, которые, по мнению хирурга, делают нежелательным применение указанного метода лечения.
Техника проведения
Регулируемый силиконовый бандаж применяется в тех же случаях, что и внутрижелудочный силиконовый баллон. Бандаж представляет собой фиксатор шириной 13 мм, который в застегнутом виде представляет собой кольцо с длиной внутренней окружности 11 см. К фиксатору подсоединена гибкая трубка длиной 50 см. Поверх фиксатора накладывается накачиваемая манжета, что обеспечивает регулируемую накачиванием зону на внутренней поверхности манжеты-фиксатора в сборе.
После наложения бандажа осуществляется присоединение гибкой трубки к резервуару, из которого производится введение жидкости и который, в свою очередь, импланитруется под апоневроз в ткани передней брюшной стенки. Возможно проводить имплантацию так же в подкожную клетчатку в проекции передней брюшной стенки и под мечевидный отросток, однако при последних способах при снижении веса и уменьшения соответственно подкожно - жировой клетчатки данные импланты начинают контурироваться, что вызывает косметические проблемы у пациентов. С помощью манжеты уменьшается или увеличивается размер соустья. Что достигается путем изменения накачиваемой манжеты. С помощью специальной иглы (5 см или 9 см) через кожу можно регулировать объем жидкости в резервуаре добавлением или удалением её.
Механизм действия основан на создании посредством манжеты так называемого "малого желудочка", объем которого равен 25 мл. "Малый желудочек" соединяется с остальным отделом желудка большего по объему узким переходом. В результате чего при попадании пищи в "малый желудочек" и раздражении баррорецепторов формируется чувство насыщение при меньшем объеме потребляемой пищи, что приводит к ограничению потребления пищи и как следствие похуданию.
Первое накачивание жидкости в манжету осуществляется не ранее 6 недель после операции. Диаметр соустья между "малым" и "большим" желудочком легко регулируется введением разных объемов жидкости.
Особенностями этой операции является её органосохраняющий характер, т. е. в ходе данной операции не удаляются органы или части органов, меньший травматизм и большая безопасность по сравнению с другими хирургическими методами лечения ожирения. Следует отметить, что данная методика, как правило, выполняется лапароскопически.
Операция гастрошунтирования
Операция применяется у лиц с тяжелыми формами ожирения и возможно выполнения ее как открытым, так и лапароскопическим доступом. Данная методика относится к комбинированным операциям, сочетающим в себе рестриктивный компонент (уменьшение объема желудка) и шунтирующий (уменьшающий площадь всасывания кишечника). В результате первого компонента происходит эффект быстрого насыщения за счет раздражения рецепторов желудка на меньший объем потребляемой пищи. Второй обеспечивает ограничение всасывания компонентов пищи.
"Малый желудочек" формируется в верхнем отделе желудка объемом 20 - 30 мл, который соединяется непосредственно с тонкой кишкой. Оставшаяся большая часть желудка не удаляется, а просто выключается из пассажа пищи. Таким образом, пассаж пищи происходит по следующему пути: пищевод - "малый желудочек" - тонкая кишка (алиментарная петля, см. рис. ниже). Желудочный сок, желчь и сок поджелудочной железы поступают в тонкую кишку по другой петле (билиопанкреатическая петля) и здесь смешиваются с пищей.
Известно, что чувство насыщения формируется в том числе от импульсации рецепторов желудка, которые актвируются от механического раздражения пищи, попадающей в желудок. Таким образом, уменьшая размер желудка (участвующего в процессе пищеварения), быстрее формируется чувство насыщения и, как следствие, пациент потребляет меньше пищи.
Период потери веса составляет от 16 до 24 месяцев, и снижение массы тела достигает 65 - 75% от исходного избытка массы тела. Другим достоинством операции является эффективное воздействие при сахарном диабете 2 типа и положительное влияние на липидный состав крови, что снижает риск развития сердечно - сосудистых заболеваний.
Основными осложнениями после гастрошунтирования в раннем послеоперационном периоде являются:
- несостоятельность анастомозов;
- острое расширение малого желудочка;
- непроходимость в области Roux-Y- анастомоза;
- развитие сером и нагноения в области послеоперационной раны.
В позднем послеоперационном периоде следует отметить возможность развития осложнений, связанных с выключением части желудка и 12-ти перстной кишки из процесса пищеварения:
- анемии;
- недостаточность витамина В 12;
- недостаточность кальция с развитием остеопороза;
- полиневропатии, энцефалопатии.
Кроме того, могут наблюдаться явления демпинг-синдрома, особенно при употреблении большого количества сладких продуктов.
С профилактической целью в послеоперационном периоде следует принимать поливитамины, витамин В 12 два раза в месяц в виде инъекций, препараты кальция в дозе 1000 мг в сутки, препараты железа женщинам с сохраненной менструальной функцией для предупреждения развития анемии, связанной с выключением части желудка и 12 перстной кишки из пищеварения. Для предупреждения развития пептической язвы рекомендуется принимать омепразол в течение 1 - 3 месяцев, по 1 капсуле в сутки.
Некоторые авторы считают, что в первые 18 - 24 недель беременности операция гастрошунтирования противопоказана.


 [
[