Медицинский эксперт статьи
Новые публикации
Анализ на демодекоз
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
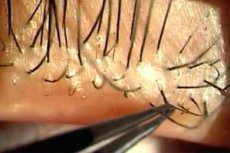
Демодекоз могут подтвердить только лабораторные исследования. Анализ на демодекоз заключается в выявлении паразитирующих микроорганизмов на участках кожи или в выделениях фолликулов волос.
Для выявления клещей проводится соскоб, который не занимает много времени и проводится дерматологом или косметологом.
Показания
Анализ на демодекоз назначают при подозрении заражения паразитами. Заболевание вызывается подкожным клещом из семейства демодекса, который поселяется в сальных железах, волосных фолликулах и питается сальными выделениями.
Симптомами заболевания являются покраснение кожи, расширение кровеносных сосудов, шелушение кожи, зуд. При поражении ресниц появляется сильный зуд, отечность, по утрам пациента беспокоят вязкое вещество на глазах и пр.
Подготовка к анализу на демодекоз
Анализ на демодекоз необходим для выявления клеща и определения его вида.
Перед тем, как врач возьмет соскоб с кожи или ресниц нельзя умываться в течение трех дней, использовать декоративную косметику, а также не пользоваться какими-либо мазями и кремами в течение 10 дней.
Стоит отметить, что демодексы не переносят ультрафиолет и в утренние и дневные часы прячутся в глубокие слои кожи, выбираясь на поверхность ближе к вечеру и ночью.
Эта особенность паразитов играет большое значение при проведении анализа, поскольку если соскоб будет взят, когда паразит прячется в глубоких слоях, анализ может ничего не показать и установить правильный диагноз будет невозможно.
Практически все лаборатории принимают анализы только утром, именно поэтому, даже после многократных сдач демодекс не выявляют, что усугубляет состояние кожи и приводит к активному размножению паразита.
Чтобы избежать ошибки, лучше всего сдать анализ после 6-7 вечера (можно найти дерматологов или косметологов, которые согласятся провести исследование в это время).
Как сдать анализ на демодекоз лица?
Анализ на демодекоз лица заключается в исследовании частиц кожи с пораженных участков.
Врач использует скальпель или глазную ложечку, которыми соскабливает частицы эпидермиса, пораженные заболеванием, также для исследования в лаборатории может быть взято содержимое угревого прыщика.
Сразу после забора врач помещает частицы кожи на стекло с 10% щелочью и изучает под микроскопом.
Исследование занимает примерно 15 минут, положительный диагноз ставится при выявлении личинок, клещей и пустых оболочек. Также как и при исследовании ресниц, при выявлении только пустых оболочек требуется повторный анализ.
К кому обратиться?
Анализ крови на демодекоз
Основным средством выявления демодекса является исследование ресниц, участков эпидермиса на присутствие клеща и его продуктов жизнедеятельности (личинки, яйца, пустые оболочки). Общий анализ крови назначается стандартно, как и при любых других заболеваниях, он поможет выявить общее состояние пациента и определить сопутствующие заболевания (анемия, воспалительные процессы, бактериальные инфекции, аллергические, паразитарные заболевания и пр.).
Анализ ресниц на демодекоз
Исследование под микроскопом ресниц является основным методом выявления демодекса и подтверждения диагноза.
Для анализа врачу необходимо несколько ресниц пациента (обычно берется по 4 ресницы с верхнего и нижнего века), которые помещаются в специальный раствор (щелочной или глицериновый) и исследуются под микроскопом.
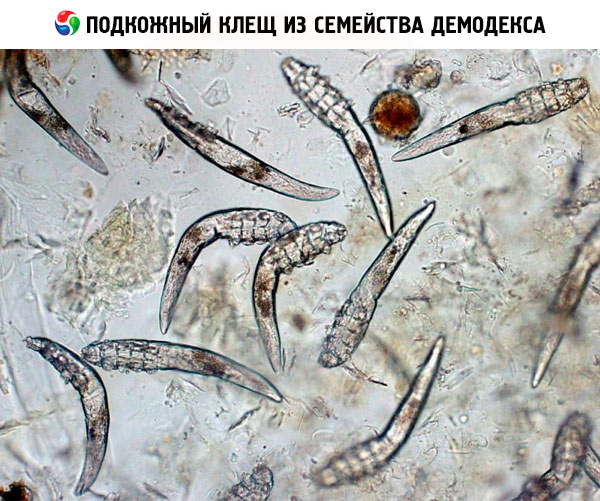
Если на ресницах выявляются особи паразитов, яйца или личинки, пустые оболочки, то специалист заключает положительный результат.
Если выявлены только пустые оболочки, то требуется повторная сдача анализа.
Также анализ на демодекоз помогает определить вид клеща, поскольку от этого зависит лечение и его длительность.
Самый долгий процесс лечения при выявлении Demodex brevis (короткий вид клещей)
Где можно сдать анализ на демодекоз?
Анализ на демодекоз можно сдать практически в любой лаборатории. Обычно направление на анализы выдает врач, он же может порекомендовать лабораторию.
В ряде лабораторий практикуется самостоятельное проведение такого анализа. Пациенту необходимо приклеить на пораженное место кусочек клейкой ленты, желательно на ночь. Утром эту ленту нужно положить между двух стекол (выдают в лаборатории) и как можно раньше отнести в лабораторию. Как и в других случаях, такой подход не всегда позволяет выявить заболевание с первого раза.
Анализ на демодекоз позволяет выявить причину зуда, шелушения и покраснений на коже. К сожалению, сегодня не существует метода, который позволил бы с первого раза выявить болезнь, и в ряде случаев пациенту необходимо несколько раз сдавать соскоб.
Использованная литература


 [
[