Медицинский эксперт статьи
Новые публикации
Артроскопия голеностопного сустава
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
По данным отечественной и зарубежной литературы, повреждения голеностопного сустава составляют от 6 до 21% повреждений опорно-двигательного аппарата. Несмотря на большой арсенал средств, которыми владеют современные травматологи, высокая частота неудовлетворительных исходов лечения этой патологии при консервативном лечении составляет 17%, при оперативном - 11%.
Повреждения костных и мягкотканных образований ведут к развитию вторичных изменений в суставе, дегенеративно-дистрофическим процессам, структурной перестройке как повреждённых, так и интактных тканей голеностопного сустава, что в конечном счёте приводит к его функциональной недостаточности и контрактуре.
Рентгенологическая картина костных повреждений хорошо изучена. Однако ряд внутрисуставных нарушений не может быть определён только с помощью рентгенологических методов. К ним относят растяжения связок, травмы суставного хряща при острой травме, а при застарелых травмах - хондромаляцию, кисты, внутрисуставные тела.
При открытом вмешательстве усугубляется риск прогрессирования патологии сустава: возникновения воспалительного процесса, послеоперационной неустойчивости в голеностопном суставе, нарастающего ограничения движений, боли в голеностопе, синовитов, контрактуры, а иногда - развития анкилоза. У больных с различными повреждениями голеностопного сустава, как правило, бывает нарушение ходьбы, они испытывают боли при длительном стоянии, не могут носить обычную обувь.
Показания и противопоказания к проведению артроскопии голеностопного сустава
Показания к проведению артроскопии голеностопного сустава следующие:
- боли неясной этиологии;
- синовиты, гемартрозы;
- блокады сустава (внутрисуставные тела);
- трансхондральные переломы и отслойки хряща;
- начальные явления деформирующего артроза;
- рассекающий остеохондрит;
- изменения хряща при импинджемент-синдроме;
- хондроматоз;
- артриты;
- переломы лодыжек;
- нестабильность сустава;
- артродез.
Относительные противопоказания:
- инфицирование кожных покровов;
- воспалительные заболевания в параартикулярных тканях;
- выраженные стадии деформирующего артроза;
- осложнённое соматическое состояние больного.
Артроскопические доступы
При диагностической и оперативной артроскопии голеностопного сустава применяют три передних и два задних доступа, которые в разных комбинациях используют для введения артроскопа и инструментов. Передние доступы располагаются вдоль передней суставной щели.
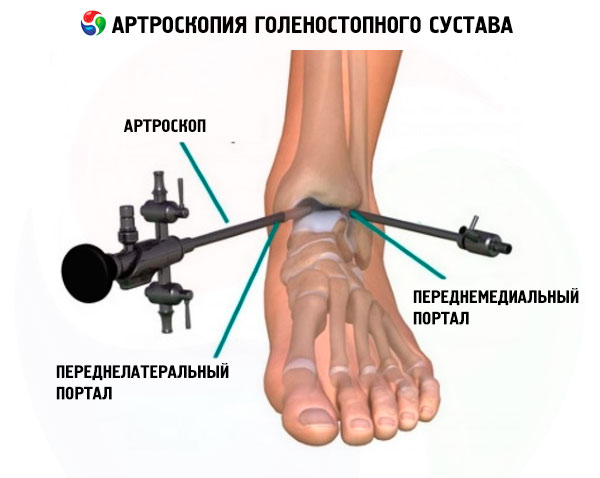
Антеромедиальный (передневнутренний) доступ локализован на 0,5 см ниже суставной щели, несколько медиальнее сухожилия передней болынеберцовой мышцы, латеральнее внутренней лодыжки, проксимальнее медиального края купола таранной кости. Существует риск повреждения терминальной ветви n. saphenous и v. saphenous.
Антеролатеральный (передненаружный) доступ служит основным порталом для выполнения артроскопии. Он находится на 0,5 см дистальнее суставной щели, несколько латеральнее сухожилия V пальца, медиальнее наружной лодыжки, проксимальнее латеральной части купола таранной кости. Возможно повреждение наружной кожной ветви малоберцового нерва.
Антероцентральный (переднецентральный) доступ находится на 0,5 см дистальнее суставной щели, между длинным разгибателем I пальца и сухожилием передней большеберцовой мышцы. Существует опасность повреждения глубокого малоберцового нерва и передней большеберцовой артерии.
Постеролатеральный (задненаружный) доступ - единственный из рекомендованных задних порталов. Он расположен на 1 см ниже передних доступов и на 0,5 см дистальнее суставной щели, прилегает к ахиллову сухожилию. Возможно повреждение v. saphenous и n. surahs.
Постеромедиальный (задневнутренний) доступ находится на 0,5 см дистальнее суставной щели, несколько медиальнее края ахиллова сухожилия на этом уровне. Использовать этот доступ не рекомендуют из-за неэффективности и высокого риска повреждения образований тарзального канала (задний большеберцо-вый нерв и артерия).
Достаточно полный обзор голеностопного сустава возможен из двух переднебо-ковых доступов с помощью артроскопа диаметром 4,5 мм с углом обзора 30°.
Используя перечисленные доступы, удаётся осмотреть 95% суставного пространства: суставные поверхности большеберцовой и таранной костей, обе лодыжки, таранно-лодыжечные суставы, дельтовидную связку, таранно-малоберцовые связки, синовиальные карманы.
Техника выполнения артроскопии голеностопного сустава
Процедуру выполняют под спинальной или проводниковой анестезией. Положение больного на операционном столе - лёжа на спине. Оперируемую конечность фиксируют на уровне средней трети голени и закрепляют на операционном столе в специальной подставке на высоте 20 см. После обработки операционного поля проводят артроскопию голеностопного сустава из двух доступов: антеромедиального и антеролатерального. Одновременно ассистент растягивает суставную щель голеностопного сустава путём тракции за стопу (мануальный способ дистракции). Возможно применение и других способов дистракции: дистракция за счёт манжетного вытяжения (использование груза) и с помощью аппаратов и приспособлений (например, стержневой дистрактор). Оптимальная величина дистракции составляет 7-8 мм.
Сначала осматривают передний, затем задний отдел сустава. После введения артроскопа в полость голеностопного сустава осматривают суставные поверхности большеберцовой и таранной костей, обе лодыжки, таранно-лодыжечные суставы, дельтовидную связку, таранно-малоберцовые связки, синовиальные карманы. В случае начальных явлений деформирующего артроза проводят высокочастотную аблацию, шейвирование суставной поверхности, при наличии внутрисуставных тел осуществляют их удаление. При рассекающем остеохондрите таранной кости применяют высокочастотную аблацию хряща таранной кости.


 [
[