Медицинский эксперт статьи
Новые публикации
Гемартроз коленного сустава
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Суставные части опорно-двигательной системы имеют развитую сосудистую сеть и хорошо снабжаются кровью. Поэтому при определенных повреждениях – например, при травмах – может возникать кровотечение, а кровь при этом будет скапливаться в полости сустава. Подобное происходит, когда развивается гемартроз коленного сустава. В принципе, гемартроз может случиться в любой из суставных полостей, но в травматологической практике именно коленный сустав страдает наиболее часто. [1]
Код по МКБ-10
Эпидемиология
Название гемартроза происходит от слияния греч. слов haima – кровь + arthron – сустав + õsis. Термин используют для обозначения кровоизлияния в суставную полость. По статистике, в большинстве подобных ситуаций страдает именно коленный сустав, так как он обладает более сложной структурой, испытывает большие нагрузки и снабжается разветвленной сетью кровеносных сосудов.
В среде спортсменов частота развития гемартроза составляет порядка 90%. По общей статистике взрослое население страдает патологией в 10% от всех заболеваний опорно-двигательной системы.
Чаще всего причинами данного нарушения – гемартроза – становятся травмы любой степени тяжести (вывихи, ушибы, переломы, капсульные и связочные повреждения).
У больных гемофилией или геморрагическим синдромом даже легкая незначительная травма может вызвать появление кровоизлияния.
Травматический гемартроз коленного сустава чаще диагностируется у мужчин в возрасте от 20 до 49 лет, а у женщин – от 30 до 59 лет. При этом показатель значительно выше у представителей мужского населения.
В возрасте 16 лет и младше боковой вывих надколенника был наиболее частым структурным повреждением, связанным с травматическим гемартрозом коленного сустава, как у мальчиков (39%), так и у девочек (43%); в этой возрастной группе годовая частота бокового вывиха надколенника составила 88 на 100 000 и выше у мальчиков (113 на 100 000), чем у девочек (62 на 100 000). [2]
Причины гемартроза коленного сустава
Все суставы в организме хорошо кровоснабжаются, поэтому при повреждении сосудов и тканей часто возникает кровотечение, вызывающее скопление крови в суставной полости гемартроз.
Наиболее этиологически распространенным фактором выступают травмы, либо патологические нетравматические процессы – в частности, опухоли, дистрофические и дегенеративные патологии, инфекции и пр.
Можно выделить такие конкретные причины развития гемартроза:
- перелом суставных костных поверхностей, что приводит к попаданию крови в сустав из поврежденных сосудов костей, либо из поврежденных тканей (суставной капсулы, хрящей и связок, менисков);
- изолированный разрыв мягкой ткани (нарушение целостности мениска, капсулы, связки);
- оперативное вмешательство по поводу резекции менисков, артроскопическое вмешательство на связочном аппарате (из прооперированных тканей в раннем послеоперационном периоде может выделяться кровь, с накоплением её в суставной полости);
- сосудистые повреждения, спровоцированные дегенеративным или опухолевым процессом;
- новообразования: доброкачественные синовиальные гемангиомы, пигментированный виллонодулярный синовит или любая злокачественная опухоль, возникающая вблизи полости сустава или метастатическая. [3], [4]
Посттравматический гемартроз коленного сустава может развиваться в результате практически любой травмы. Чаще всего это ушиб колена при падении на него, реже – прямой удар, либо спортивные травмы, которые сопровождаются разрывом связок или менисков, внутрисуставными переломами.
Некоторое скопление крови в виде гемартроза отмечается после хирургических вмешательств – в частности, после резекции мениска, сшивания крестовидных связок, остеосинтеза мыщелков бедра или большеберцовой кости.
Пациенты с гиповитаминозами, гемофилией и геморрагическим диатезом могут пострадать от гемартроза даже при минимальной травматической нагрузке.
Гемартроз коленного сустава после эндопротезирования коленного сустава развивается относительно редко. С большей частотой возникают тромбоэмболические или инфекционные осложнения в зоне хирургического вмешательства. [5]
Факторы риска
Наиболее часто коленные суставы повреждаются во время спортивных занятий: это может быть хоккей, футбол, баскетбол, конькобежный и лыжный спорт, борьба. К группе риска относятся профессиональные спортсмены, которые много времени проводят на тренировках и не всегда соблюдают осторожность.
В зимнее время учащаются травмы вследствие неблагоприятных погодных условий, а также в результате катания на лыжах или сноуборде. Эти виды спорта сопряжены с усиленной нагрузкой на коленные суставы, когда человек спускается с горы на полусогнутых ногах, что не является естественной позицией для опорно-двигательного аппарата. В таких видах спорта важно не забывать использовать специальные защитные средства и контролировать нагрузку на коленные суставы.
Среди других факторов риска развития гемартроза:
- дорожно-транспортные происшествия;
- гиповитаминоз C;
- гемофилия;
- геморрагический диатез;
- детский и пожилой возраст;
- оперативные вмешательства на области сустава.
Патогенез
Колено – это один из крупнейших и сложных суставов человеческой опорно-двигательной системы. Он обеспечивает сгибание и разгибание нижней конечности, а также её подвижность в разных направлениях, поддерживает двигательную координацию и правильное положение тела.
Богатая кровеносная система колена питает мышцы и ткани, примыкающие к коленному суставу и принимающие участие в образовании самого сустава, а именно менисков, хрящей и связок. Однако получается так, что присутствие большой сети кровеносных сосудов становится основным фактором формирования гемартроза вследствие около и внутрисуставных травматических повреждений.
Базовые кровеносные сосуды, локализованные в коленной области, располагаются по задней поверхности – под коленом. При этом и венозный, и артериальный сосуд анатомы именуют «подколенными». По артерии кровь переносится от сердца вниз к периферической части нижней конечности, затем по вене поступает вновь к сердцу. Кроме основных сосудов, в коленной области расположено множество ответвлений с меньшим калибром, между которыми пролегают многочисленные анастомозы. Мощная кровеносная сеть обеспечивает питание мышечных и прочих тканевых структур, прилегающих к коленному суставу. Снабжаются кровью мениски, хрящи, связочный аппарат. В то же время, при около и внутрисуставных травмах значительно повышается риск формирования гемартроза. [6]
Симптомы гемартроза коленного сустава
Симптоматика при гемартрозе коленного сустава бывает разной, в зависимости от степени патологии.
- 1 степень характеризуется небольшим объемом крови, скопившейся в суставной полости (не более 15 мл). Пострадавший указывает на наличие болей в колене, с небольшим усилением при осевой нагрузке. Внешне зона коленного сустава без изменений, при прощупывании присутствие жидкости не обнаруживается. Непосредственно гемартроз диагностируется в ходе проведения ультразвукового исследования, после сопоставления симптомов с наличием в анамнезе травмы.
- 2 степень характеризуется скоплением в полости от 15 до 100 мл крови. Внешне коленный сустав увеличивается в объеме. Определяется симптом «баллотирующего надколенника» надавливание на область надколенника приводит к его «утоплению» среди рядом расположенных тканей, рыхлых в связи со скоплением жидкости. Больной указывает на наличие распирающих болей в колене, с усилением при нагрузке, двигательной активности. Движения в большинстве случаев ограничены.
- Для 3 степени характерно скопление более 100 мл крови. Область колена заметно увеличивается в объеме, приобретает синеватую окраску вследствие сдавливания кровоснабжающих сосудов. Больной говорит о сильных распирающих болях, невозможности движений. При нагрузке отмечается резкая болезненность.
При небольшом кровоизлиянии в виде гемартроза симптоматика невыраженная, признаки патологии сглажены.
При разрыве мениска, либо значительном повреждении мягких тканей внешне обнаруживаются такие симптомы, как визуальное увеличение сустава. Пациент отмечает появление болезненного ощущения в суставной сумке.
Основным признаком сильного гемартроза становится флуктуация: в процессе надавливания на область колена отмечается ответная пружинистость. Среди других характерных симптомов:
- распирающая внутрисуставная боль;
- изменение размеров и конфигурации колена (преобладает округлость, шаровидность);
- невозможность полностью разогнуть ногу в колене;
- при сильном кровоизлиянии (гемартрозе) – чувство «плавающего» надколенника (при сжимании коленной чашечки она как бы «всплывает» выше, а при постукивании по колену появляются своеобразные толчки).
Локальный статус при гемартрозе коленного сустава
Гемартроз правого, левого коленного сустава проявляется следующими характеристиками:
- колено увеличено в объеме;
- контуры сглажены;
- присутствует умеренная болезненность;
- надавливание большими пальцами двух рук на область надколенника приводит к зыблению (баллотированию надколенника);
- сгиб сустава ограничен;
- присутствует симптом «прилипшей пятки».
При гемартрозе 1 степени отмечается небольшой отек, покалывание, местное повышение температуры.
При гемартрозе 2 степени обнаруживается распухание, боль, местное повышение температуры.
Разрыв связок коленного сустава с гемартрозом 3 степени проявляется отеком, сильной болью, ограничением движений.
Гемартроз коленного сустава у ребенка
Патологический процесс, сопровождающийся кровоизлиянием в сустав колена, – гемартроз – в детском возрасте может провоцироваться, как травмами, так и геморрагическими гемостазиопатиями (геморрагический диатез, геморрагический синдром). Самопроизвольные суставные кровоизлияния отмечаются у детей с тяжелой формой гемофилии. Зачастую причинами становятся вывихи надколенника, разрывы менисков, связок, либо перелом, полученный в процессе двигательной активности или спортивных занятий. Реже гемартроз становится последствием авитаминоза C.
Основные симптомы патологии гемартроза в детском возрасте неизменны: появляется боль в колене, припухлость, ощущение распирания и ограничение движений. Установить точный диагноз может только врач. Поэтому не следует затягивать по времени, важно своевременно обратиться в травмпункт и выполнить рентгенографию.
Если же ребенок имеет заболевания системы гемостаза, обусловленные генетическим, врожденным или приобретенным повреждением тромбоцитов, стенок сосудов или механизма свертывания крови, то в таком случае он должен находиться на учете у специалиста. Важно как можно скорее сообщить врачу об обнаруженных патологических симптомах. Лечение при гемартрозе в данной ситуации индивидуальное, с постоянным контролем картины крови.
Осложнения и последствия
При отсутствии лечения уже на протяжении нескольких суток скопившаяся в полости кровь подвергается лизису – процессу белкового свертывания, что приводит к трансформации кровяной жидкости в эластичные сгустки, отделяющиеся от плазмы. Далее может происходить кальцификация сгустков (отвердение), значительно усложняющих выполнение движений в коленном суставе.
Лизис может стать причиной развития внутрисуставных дегенеративных нарушений: патологические изменения происходят в хрящах, суставной капсуле, связках. В результате суставные структуры быстро изнашиваются, двигательная активность сильно ограничивается, возможно развитие артрита и артроза.
Кроме осложнений гемартроза с ортопедической стороны, часто развивается асептическая воспалительная реакция в коленном суставе. При открытом травматическом повреждении, гематогенном попадании инфекции в суставную полость, игнорировании правил асептики и антисептики в ходе оперативного вмешательства, может развиваться гнойное воспаление. Излившаяся кровь становится прекрасной средой для жизни многих болезнетворных организмов: лечение в таком случае затягивается и становится более сложным.
Во избежание осложнений важно своевременно обратиться к врачу – травматологу, хирургу, ортопеду. Не следует пытаться вылечить гемартроз коленного сустава самостоятельно: патология не поддается лечению народными методами, которые в большинстве случаев способны лишь усугубить ситуацию.
Диагностика гемартроза коленного сустава
Диагноз гемартроза сустава колена устанавливают, основываясь на типичной клинической симптоматике, внешних проявлениях, а также результатах функциональных проб (симптом «баллотирующего надколенника»). Для оценки объемов накопившейся крови выполняют ультразвуковое исследование. Пациентам с переломами, разрывами менисков, повреждениями связочного аппарата показан рентген коленного сустава, магнитно-резонансная томография, компьютерная томография.
При физикальном обследовании может обращать на себя внимание вынужденная позиция нижней конечности, околоколенный отек, гематома окружающих тканей в области колена.
Пальпаторно могут определяться коленные боли. Болезненность склонна к усилению во время осевой нагрузки и двигательной активности.
Лабораторные анализы крови и мочи демонстрируют отсутствие патологических изменений. Наиболее часто назначают:
- Общее исследование крови. Если отмечается лейкоцитоз, то это говорит о развитии воспалительной реакции, обусловленной присоединением инфекции. Высокий показатель СОЭ указывает на наличие выраженного воспаления. Пониженный уровень гемоглобина и эритроцитарных индексов на фоне повышения уровня тромбоцитов – признак развития железодефицитной анемии.
- Оценка гомеостаза, коагулограмма (для определения способности крови к свертыванию).
Базовая инструментальная диагностика представлена такими исследованиями:
- Рентген коленного сустава в двух проекциях (патология костей отсутствует, однако обнаруживается вторичная симптоматика мягкотканных повреждений: расширение суставной щели, расхождение синдесмоза).
- Ультразвуковое исследование (выявляются признаки присутствия жидкости, повреждение капсулы и связок, сухожилия).
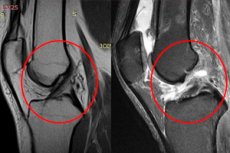
- Магнитно-резонансная томография (обнаруживается картина повреждения связочно-капсульного аппарата и сухожилий). [7]
Пункция коленного сустава при гемартрозе несет и диагностическую, и лечебную нагрузку: во время процедуры удаляют накопившуюся кровь, которую отправляют для исследования. Одновременно в суставную полость вводят растворы лекарственных средств, либо выполняют антисептическое полостное промывание. Пункция позволяет уточнить некоторые диагностические моменты, устранить болевой синдром, остановить развитие воспалительной реакции. Процедура проводится в поликлинических условиях с использованием местного обезболивания. По завершении хирург накладывает давящую повязку. Через определенное время пункцию делают повторно. Лечение может продолжаться несколько недель, в зависимости от степени и тяжести патологии. [8], [9]
Дифференциальная диагностика
Дифференциальный диагноз проводится в соответствии с клинической и рентгенологической картиной:
|
Патология |
Основание для дифференциации |
Диагностика |
|
Закрытая травма коленного сустава |
Анамнестическая информация с указанием травмы. |
На рентгенограмме, МРТ – вторичная картина повреждения мягких тканей. Расширенная суставная щель, видимое повреждение капсулы и связок, сухожилия. |
|
Острая фаза реактивного артрита |
Жалобы на скованность, тугоподвижность вследствие сильного отека и накопления жидкости. Активная и пассивная подвижность сильно ограничены. |
На рентгенограмме, МРТ – грубая дегенерация синовиальных тканей и крестовидных связок, хрящевые разрушения. Возможно возникновение остита, остеомиелита. |
|
Острая фаза туберкулеза коленного сустава |
Присутствие первичного очага туберкулеза, положительная реакция Манту, двигательная ограниченность. |
На рентгенограмме, МРТ – деструктивные полиморфные изменения поверхностей сустава. |
К кому обратиться?
Лечение гемартроза коленного сустава
Особенности лечения при гемартрозе коленного сустава зависят от степени патологического процесса и первопричины данного нарушения.
1 степень не требует специфической терапии, а необходимость в инструментальном удалении скопившейся крови отсутствует. Скопление рассасывается на протяжении нескольких дней. Лечебные мероприятия могут направляться лишь на устранение и коррекцию причины патологии.
2 и 3 степень гемартроза требуют выполнения суставной пункции – выведения крови из полости с помощью прокола (иглы). После пункции врач накладывает давящую асептическую повязку, а само колено фиксирует с помощью ортопедического ортеза или гипсовой лонгеты. К поврежденной зоне прикладывают холод, а через несколько суток колено вновь осматривают и, при необходимости, пункцию повторяют.
Дополнительные лечебные манипуляции назначаются в зависимости от патологического процесса, спровоцировавшего гемартроз.
Обезболивающие средства применяются для облегчения болевых ощущений, но их использование должен одобрить лечащий врач. Любой медикамент, в состав которого входит ацетилсалициловая кислота, противопоказан из-за опасности усугубления кровотечения ввиду измененной тромбоцитарной функции.
Сильнодействующие анальгетики (в частности, наркотические) применяют лишь в случае сильных болей и их тяжелой переносимости. Гормональные пероральные средства назначают для торможения воспалительного процесса, связанного с кровоизлиянием (наиболее распространенный препарат – преднизолон, который применяется по 1-2 мг/кг веса на протяжении 3-4 дней).
Нестероидные противовоспалительные средства не особенно эффективны в плане устранения острого воспалительного процесса при гемартрозе. Их негативным свойством является торможение тромбоцитарной функции и повышение вероятности усиления кровотечения. Тем не менее, разумное их применение помогает успокоить артрозные боли.
В сложных ситуациях необходимо проводить хирургическое вмешательство. [10]
Иммобилизация при гемартрозе коленного сустава
При травмах и гемартрозе колена применяют глубокую, длинную или короткую гипсовую повязку. Чаще используется короткий вариант, который подходит и для повреждений мениска, и для частичных повреждений крестовидных и боковых связок. Повязку накладывают от верхней трети бедра до нижней трети голени – то есть, к нижним краям лодыжки. Начинают наложение с формирования задней гипсовой лонгеты. После схождения мягкотканого отека лонгету перестраивают в циркулярную гипсовую повязку.
Целесообразность применения лонгеты часто оспаривается. Так, некоторые травматологи избегают использования короткой гипсовой повязки из-за того, что она не способна обеспечить полную неподвижность коленного сустава, а в зоне лодыжек зачастую развиваются застойные явления и поверхностные травмы кожи.
Длинная гипсовая лонгета накладывается с охватом всей травмированной ноги, исключая тазовый пояс.
Иммобилизация осуществляется на срок от 10 дней до 10 недель, в зависимости от показаний.
Хирургическое лечение
Одним из наиболее распространенных и современных методов хирургии для диагностики и лечения травм и заболеваний коленного сустава является артроскопия. Речь идет о малоинвазивной операции, которую выполняют через несколько кожных проколов: пациент может ходить уже на следующий день.
Проведение операции актуально при разрывах и прочих повреждениях менисков, разрыве связок коленного сустава, воспалении синовиальной оболочки, патологиях хряща. Зачастую артроскопию применяют и для уточнения некоторых диагностических моментов – при смазанной симптоматике, либо при неэффективности консервативного лечения.
Артроскопию выполняют при помощи специального аппарата – артроскопа. Он представляет собой полую трубку с диаметральным размером 4 мм: на её концевом сегменте имеется специальная оптика и подсветка. Аппарат подключают к видеокамере, что позволяет выводить картинку на экран монитора.
Для введения артроскопа в сустав выполняют небольшой разрез – порядка 6 мм. Дополнительные разрезы (1, реже 2) могут потребоваться для введения хирургического инструментария.
В большинстве случаев артроскопии применяют спинальную анестезию. Сама операция продолжается около получаса, иногда дольше (например, если требуется сшивание мениска). Часто пациенту разрешается опираться на ногу уже через 12 часов после вмешательства. Иногда может потребоваться фиксация ортезом. В целом, нагрузка повышается постепенно – на протяжении месяца. Схема реабилитации определяется индивидуально.
Сроки лечения
У большинства пациентом с гемартрозом коленного сустава травматического происхождения при адекватной терапии суставная функция восстанавливается на протяжении 3-4 недель. При этом небольшой гемартроз может не требовать продолжительной иммобилизации: рекомендуется использование эластичных бинтов, шин или поддерживающих повязок. Показано также прикладывание холода (льда).
Длительный покой, соблюдение постельного режима – это необходимое условие для устранения острых признаков нарушения. Но надолго растягивать период отдыха также не стоит, так как увеличивается риск формирования двигательных ограничений и мышечной атрофии. Чтобы этого не допустить, восстановительные процедуры для колена следует начинать, как только это представляется возможным: на первом этапе предпочтительнее практиковать изометрические упражнения. После устранения острой симптоматики разрешается приступать к занятиям с постепенным увеличением двигательной амплитуды. Сроки начала того или иного реабилитационного этапа оговариваются с лечащим врачом.
Восстановление и реабилитация
После снятия лонгеты или гипсовой повязки в обязательном порядке назначают восстановительное лечение. Пациентам показан курс физиотерапии: особенно полезной считается ударно-волновая терапия – современный метод, основанный на воздействии ударных (акустических) колебаний. Сталкиваясь с тканями, происходит высвобождение волновой энергии, благодаря чему оказывается необходимое биологическое действие: уменьшаются боли, уменьшаются воспалительные явления, восстанавливается подвижность сустава колена, ускоряются регенеративные реакции, улучшается микроциркуляция. Каждый второй пациент отмечает улучшение уже после первого лечебного сеанса. Противопоказаниями к ударно-волновой терапии считаются:
- опухоли в области проведения процедуры;
- сосудистый тромбоз, вне зависимости от его локализации;
- острые инфекции;
- заболевания, сопровождающиеся нарушением со стороны свертывания крови;
- период беременности;
- аритмии;
- дерматологические патологии в области проведения процедуры.
Дополнительно назначают курс лечебной физкультуры – для восстановления адекватной степени подвижности в бурсе сустава.
Длительность реабилитационного периода индивидуальна и зависит от степени кровоизлияния, его причин, а также от своевременности обращения за медицинской помощью.
Профилактика
Активные занятия спортом, травмы и прочие нагрузки неблагоприятно отражаются на состоянии всех суставов, и коленей в частности. Чтобы не допустить травматических повреждений с дальнейшим развитием гемартроза, важно придерживаться простых правил, которые представляют собой профилактику появления подобных проблем.
Конечно, в большинстве случаев травмы случаются внезапно, и от них никто не застрахован. Однако важное правило, существующее для спортсменов, гласит: всегда нужно советоваться со спортивным врачом, который определит «слабые места» в различных мышечных группах, оценит общее состояние организма и подскажет, как можно предотвратить появление возможных проблем.
Что можно сделать для снижения вероятных рисков?
- Нельзя приступать к тренировке без предварительной разминки и мышечного разогрева.
- Если чувствуется сильная усталость, важно сделать перерыв или завершить тренировку, так как натруженные мышцы и суставы более подвержены разного рода травмам.
- Интенсивные занятия спортом требуют достаточного поступления в организм питательных и витаминных веществ. Поэтому питание должно быть максимально полноценным и сбалансированным, а при необходимости следует принимать дополнительные витаминно-минеральные препараты.
- И во время занятий спортом, и в любых других ситуациях нужно носить максимально удобную обувь, подобранную по размеру и виду деятельности, изготовленную из качественных материалов.
Если травма все же произошла, следует сразу же посетить специалиста. Затягивать с посещением не стоит, так как нарушение может осложниться, и незначительный гемартроз коленного сустава перерастет в более серьезную проблему.
Прогноз
При чрезмерном внутрисуставном скоплении крови увеличивается риск нарушения кровообращения. Это может стать причиной формирования болезненных дистрофических расстройств, как в случае настоящего дегенеративного артроза. Риски развития такого осложнения увеличиваются, если гемартроз коленного сустава возникает повторно. Поэтому стоит внимательно относиться к своему здоровью и не допускать повторного появления патологии гемартроза.
Кроме этого, вследствие внутрисуставного накопления крови отмечается природный распад элементов гемоглобина, плазмы: происходит их оседание на капсуле и гиалиновом хряще, что неблагоприятно отражается на структуре коленного сустава, ухудшает эластичность.
При отсутствии лечения ткани скапливают в себе гемосидерин – пигментное вещество, образующееся в процессе распада клеток крови. Это влечет за собой очаговое разрушение с постепенным повреждением хряща. Одновременно развивается деструктивный артроз: больной утрачивает возможность двигать коленом, появляется скованность и постоянный болевой синдром. Далее гемартроз может трансформироваться в коксартроз.
Ухудшается прогноз и при развитии синовита – воспалительной реакции, затрагивающей синовиальную оболочку. Если своевременно не начать лечение проблемы, развивается гнойный артрит, требующий усиленной антибиотикотерапии.
В большинстве случаев при условии своевременного обращения за медицинской помощью прогноз можно считать благоприятным. Полное восстановление отмечается на протяжении нескольких недель или месяцев.
Армия
Нет единого ответа на вопрос о возможности несения воинской службы пациентами с гемартрозом коленного сустава. Отсрочка или освобождение от армии возможно:
- при выраженной дисфункции коленного сустава;
- при стойкой контрактуре с выраженной двигательной ограниченностью;
- при выраженной деформации оси конечности;
- при наличии искусственного коленного сустава;
- при нестабильности надколенника с частыми вывихами, нестабильности коленного сустава второй или третьей степени.
Наличие патологии, препятствующей прохождению воинской службы, должно быть подтверждено частыми обращениями к врачу и эпизодами стационарного лечения, удостоверенными рентгенограммами (УЗИ, МРТ).
После успешного оперативного вмешательства должно присутствовать заключение о предоставлении отсрочки с дальнейшим возможным освобождением от строевой, физической подготовки.
Точные возможности несения службы, годность к призыву определяется специалистом врачебно-военной экспертизы после внимательного изучения истории болезни и общего состояния здоровья призывника. Сам по себе гемартроз коленного сустава не имеет определенной категории годности: вопрос решается индивидуально.

