Медицинский эксперт статьи
Новые публикации
Неврома Мортона
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
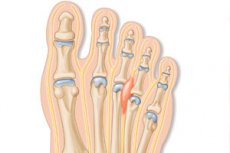
Распространенное явление, связанное с утолщением нерва в межплюсневой и плюснефаланговой области нижней конечности, имеет множество названий, одно из которых – неврома Мортона стопы. Среди других возможных терминов: болезнь или невралгия Мортона, периневральный плантарный фиброз, межплюсневая неврома, синдром метатарзалгии Мортона и пр. Все виды патологии сопровождаются сильной болью при ходьбе и ограничением движений в области стопы. Лечение – как консервативное, так и хирургическое, в зависимости от показаний. [1]
Код по МКБ-10
Эпидемиология
Неврома Мортона связана с поражением пальцевого нерва подошвы в области головки плюсневой кости. Нервный тяж может испытывать давление со стороны поперечной межплюсневой связки.
В большинстве случаев страдает общий пальцевой нерв на третьем межпальцевом промежутке на одной конечности. Менее часто диагностируют поражение нерва в других межпальцевых промежутках стопы.
Неврома Мортона – это преимущественно «женское» заболевание. Специалисты связывают этот факт с регулярным использованием женщинами обуви на высоких каблуках. Лечением патологии занимаются неврологи и травматологи-ортопеды. Средний возраст пациентов, которые обращаются к врачам по поводу невромы Мортона – 45-55 лет.
Термин «неврома Мортона» сложился, благодаря фамилии доктора, который впервые описал болевую патологию межпальцевых нервов и назвал ее невромой стопы. К слову, «неврома» в данном случае – не совсем корректное название, поскольку синдром не имеет ничего общего с доброкачественной опухолью. Специалисты указывают, что правильнее было бы называть данный синдром метатарзалгией. В перечне Международной Классификации Болезней (МКБ 10) неврома Мортона обозначена в строке G57.6, как поражение подошвенного нерва. [2]
Причины невромы Мортона
Наиболее вероятная причина возникновения невромы Мортона – это избыточная и регулярная нагрузка на переднюю часть стопы, что, в свою очередь, преимущественно обусловлено повседневным использованием обуви на высоком каблуке. Реже «виновниками» становятся:
- некомфортная, тесная, неправильно подобранная обувь;
- нарушенная походка (в том числе и в силу других патологических причин);
- лишний вес (дополнительная нагрузка на стопу);
- профессиональная деятельность, связанная с длительным пребыванием «на ногах».
Неврома Мортона зачастую развивается у пациентов, имеющих искривление стопы, страдающих плоскостопием, плоско-вальгусной деформацией. [3]
Провоцирующую роль играют:
- всевозможные травматические поражения дистального отдела нижней конечности, в том числе ушибы, вывихи, переломы, а также прочие травмы, которые сопровождаются повреждением, сдавливанием нерва;
- инфекционные процессы, такие как тендовагиниты или бурситы суставов ступни, облитерирующие эндартериит или атеросклероз, любые опухолевые процессы в области стопы.
Факторы риска
Развитие невромы Мортона происходит под воздействием отдельных внутренних и внешних факторов. Такими факторами могут стать:
- Лишний вес, оказывающий избыточную нагрузку на нижние конечности и способствующий постоянному сдавливанию нервных волокон в области ступни.
- Травмы мягких тканей и костно-суставных механизмов дистального отдела ног.
- Инфекции (особенно хронического характера), затрагивающие опорно-двигательную систему.
- Искривления ступни, плоскостопие.
- Частое использование некомфортной обуви (тесной, искривленной, с высоким каблуком).
- Опухолевые процессы дистальных отделов нижних конечностей.
- Чрезмерные нагрузки на ноги (спортивные, профессиональные перегрузки, регулярное длительное стояние или ходьба).
Патогенез
Патогенетические механизмы развития невромы Мортона изучены лишь частично, но специалисты выдвинули несколько наиболее вероятных предположений по данному вопросу. Так, в ходе морфологического изучения было обнаружено, что в определенный момент на межплюсневом ответвлении большеберцового нерва формируется утолщение, которое не является собственно невромой, а ложной невромой, схожей с таковой, которая возникает в стволе срединного нерва выше области сдавливания при запястно-канальном синдроме. Патологический процесс, скорее всего, имеет ишемическое происхождение.
Другим стартовым фактором может стать повторная или множественная микротравма, либо сдавливание нерва, проходящего между третьей и четвертой плюсневыми костями. В результате указанных патологических процессов поперечная межплюсневая связка стопы испытывает постоянное давление, расслаивается, формируется отек. Смещается срединный подошвенный нерв и рядом проходящие сосуды, возникает ишемия.
Согласно исследованиям, средние размеры невромы Мортона составляют 0,95-1,45 см в длину и 0,15-0,65 см в ширину. Конфигурация патологического элемента – продолговатая, веретенообразная. [4]
Симптомы невромы Мортона
Неврома Мортона может протекать бессимптомно, но только тогда, когда ее размеры не превышают 5 мм. По мере прогрессирования патологии появляются «простреливающие», тянущие боли в зоне третьего и четвертого пальцев стопы. Боль связана с физическим воздействием, обычно сочетается с онемением, аллодинией. В период отдыха (например, ночного покоя) симптоматика чаще всего отсутствует.
При отсутствии лечения на этой стадии невромы Мортона клиническая картина постепенно усугубляется. Боли беспокоят чаще, интенсивнее, из ноющих становятся острыми, жгучими, начинают беспокоить не только при физической нагрузке, но и в состоянии покоя. Зачастую пациенты говорят и о таком ощущении, как чувство присутствия посторонней частицы в обуви. Внешне стопа не изменена.
При попытке прощупать больное место появляется резкая боль. Со временем чувствительные расстройства усугубляются, вплоть до потери чувствительности в области патологического очага.
Начальные болезненные признаки невромы Мортона обычно возникают на фоне или сразу после физической нагрузки (ходьбы, бега, продолжительного стояния):
- ощущение зуда, точечная, а после и разлитая боль в зоне третьего и четвертого пальца стопы;
- покалывающий дискомфорт в области ступни, усиливающийся при нагрузке;
- частичная или полная потеря чувствительности пальцев стопы;
- онемение, отек дистального отдела нижней конечности;
- резкая боль в стопе после нагрузки, с возможной иррадиацией в другие пальцы, пятку, голеностоп.
Первые симптомы зачастую быстро утихают, возникая повторно лишь через несколько месяцев. Часто проблема устраняется, если сменить обувь с высокими каблуками на обувь с плоской подошвой.
Осложнения и последствия
Если игнорировать лечение невромы Мортона, не обращаться к врачам, либо не выполнять ортопедические предписания, то болезненный процесс будет неуклонно усугубляться. Возрастет риск развития неблагоприятных последствий:
- ухудшений болевого синдрома, появления ночных болей;
- хромоты, нарушения походки;
- необходимости ношения только специальной обуви (ортопедической);
- искривления позвоночного столба;
- вовлечения в патологический процесс других суставов, что обусловлено нарушением суставной биомеханики;
- развития неврозов, депрессий, что связано с постоянными болями и невозможностью осуществления обычной повседневной деятельности.
Со временем болевой синдром становится интенсивнее, а приступы – более длительными и частыми. В запущенных ситуациях консервативные методы терапии утрачивают свою эффективность, приходится использовать оперативное вмешательство, за которым следует довольно длительный реабилитационный период. [5]
Диагностика невромы Мортона
Диагностические мероприятия при подозрении невромы Мортона относительно несложные и базируются, в первую очередь, на типичном расположении болезненного очага (третий-четвертый палец стопы). В ходе пальпаторного сдавливания третьего межплюсневого пространства примерно через полминуты больной ощущает жжение и онемение. Суставные функции в норме. Чувствительные расстройства указывают на наличие повреждения нервного ствола.
Анализы при невроме Мортона неспецифичны, но могут быть назначены в рамках общеклинических исследований.
Инструментальная диагностика представлена преимущественно рентгенографией, в некоторых случаях позволяющей выявить костную узурацию в области сдавливания невромой.
Несмотря на то, что УЗИ – ультразвуковой метод исследования – обычно и активно применяется для оценки состояния мягких тканей, в диагностике патологии периферических нервов его используют редко.
МРТ также не всегда способна подтвердить диагноз невромы Мортона, а в некоторых случаях предоставляет искаженную информацию. Недостаточно информативна и компьютерная томография, что обусловлено отсутствием минеральных отложений в мягкотканой невроме.
Лечебно-диагностическая блокада при невроме Мортона является наиболее распространенным способом достоверной диагностики. После ее проведения в зону межплюсневого нерва болевой синдром регрессирует, что и доказывает наличие невромы. [6]
Дифференциальная диагностика
Дифференциальную диагностику невромы Мортона проводят со следующими патологиями:
- плюснефаланговый синовит;
- плюсневый стресс-перелом;
- плюснефаланговый артрит;
- костные новообразования;
- патологии поясничного отдела позвоночного столба (боль может отдавать в зону локализации межплюсневых промежутков);
- остеонекроз головки плюсневой кости.
Кроме инструментальных диагностических методов, в рамках дифференциации привлекают для консультации других узкопрофильных специалистов: невролога, ортопеда, травматолога, подолога. Окончательный диагноз невромы Мортона ставят после проведения всех необходимых исследований, и только после этого выбирают подходящую лечебную тактику.
К кому обратиться?
Лечение невромы Мортона
Большинству пациентов с невромой Мортона успешно проводят консервативное лечение, которое первоочередно включает в себя:
- разгрузку стопы;
- применение плюсневых подкладок, вкладышей, супинаторов, ортопедических стелек;
- использование ретрокапитального упора (при ходьбе понижает давление на нерв).
Различные ортопедические приспособления нормализуют нагрузку на стопу, балансируют поперечный свод, уменьшают давление костно-связочного аппарата на пораженный нервный ствол, что помогает затормозить прогрессирование патологического процесса. Одновременно с этим стихает воспалительная реакция, исчезают боли, восстанавливается функционал стопы, улучшается походка.
Кроме этого, возможно использование сложных компрессов с местными анестезирующими и нестероидными противовоспалительными средствами, Димексидом, миорелаксантами. Дополнительно подключают мануальную терапию, инъекции кортикостероидов в межплюсневое пространство с внешней части стопы. Такой подход уже приводит к выздоровлению каждого третьего больного, а у других вызывает стойкое улучшение самочувствия.
Если указанные методы оказываются неэффективными, обращаются за помощью к хирургам. [7]
Лекарства
Для купирования болей в стопе пациентам с невромой Мортона назначают нестероидные противовоспалительные препараты, миорелаксанты, анальгетики, инъекции кортикостероидов, [8], [9], склерозирующие инъекции этанола. [10] Эти медикаменты успешно обезболивают, снимают спазмы мускулатуры и ослабляют течение воспалительной реакции. Препараты можно использовать в виде таблеток, инъекций, наружных препаратов (мазей, гелей), суппозиториев.
Наиболее популярные таблетированные средства:
- Кеторолак (Кетанов, Кетокам, Кетофрил) – принимают в однократной дозе 10 мг, а в случае повторного приема – по 10 мг до четырех раз в сутки, в зависимости от интенсивности болев,ых ощущений. Предельная суточная дозировка – 40 мг. Наиболее вероятные побочные проявления: проблемы с пищеварительными органами, гематологические осложнения, нарушения функции почек.
- Залдиар (трамадол с ацетаминофеном) – назначается врачом по показаниям. Максимальная доза в сутки составляет 8 таблеток. Интервал между приемами не меньше шести часов. Побочные действия: боль в голове, бессонница, аллергия, тошнота, гипогликемическое состояние.
- Ибупрофен – принимают по 200-400 мг через каждые 5 часов, по необходимости. Не следует принимать более шести таблеток на протяжении суток. Лечение следует завершить в течение пяти суток. При длительном применении возможны проблемы со стороны желудочно-кишечного тракта.
- Диклофенак – назначают по 75-150 мг в сутки, разделив на 2-3 приема. При длительном применении возможно появление головокружения, звона в ушах, тошноты, вздутия живота.
Для внутримышечного введения назначают преимущественно:
- Мелоксикам – вводят внутримышечно по 15 мг один раз в сутки, разово или в течение 2-3 дней. При длительном применении может развиваться диспепсия, обострение колита, гастрит.
- Флексен – вводят внутримышечно после предварительного разведения лиофилизата растворителем. Доза составляет 100-200 мг в сутки. После устранения острого болезненного процесса рекомендуется перейти с инъекций на капсулы или суппозитории. Предельная суточная доза – 300 мг.
Для разового введения с целью обезболивания подходят Спазган, Баралгин, Триган.
Наружные средства в виде мазей, гелей, кремов назначаются только в комплексе с другими медикаментами системного воздействия. Самостоятельное применение мазей нецелесообразно и неэффективно. Список наружных препаратов примерно следующий:
- Мази Индометацин наносят местно, на пораженное место, до четырех раз в сутки, осторожно втирая. Оптимально наносить мазь через каждые шесть часов.
- Кетопрофен – используют 2-3 раза в сутки, нанося тонким слоем с дальнейшим аккуратным втиранием. Можно применять для фонофореза. Нельзя использовать при повышенной чувствительности к кетопрофену или другим нестероидным противовоспалительным средствам.
- Финалгон – после определения чувствительности и при отсутствии аллергической реакции наносят на пораженное место 2-3 раза в сутки, используя специальный аппликатор. После нанесения следует тщательно вымыть руки.
Если больной соблюдает постельный режим, то для него отлично подойдут ректальные суппозитории с обезболивающим и противовоспалительным действием, например:
- Вольтарен применяют перед сном, а также в течение дня (по необходимости), по одному суппозиторию. Оптимальный курс лечения – до 4-х дней.
- Оки (кетопрофен) назначаются врачом и используются в качестве обезболивающего средства. Как правило, ставят по одному суппозиторию (160 мг) ежедневно на ночь.
Поможет ли массаж?
Массажные процедуры во многих случаях способствуют снятию болей и расслаблению спазмированной мускулатуры – особенно, если ими занимается профессиональный массажист.
Больным с невромой Мортона стопы массируют ежедневно на протяжении двух недель. Это позволяет:
- расслабить напряженные мышцы;
- облегчить боли, снизив давление на пораженный нерв;
- остановить развитие воспалительной реакции;
- улучшит суставную функцию.
Важно во время массажа не слишком интенсивно прижимать головки костей стопы. Грубое и неправильное (непоследовательное) воздействие часто приводит к усугублению проблемы и усилению болевых ощущений.
Хороший эффект отмечается от использования «холодного» массирования. Для процедуры берут небольшую пластиковую бутылочку, насыпают в нее кубики льда и массируют (катают) больной стопой по полу.
Хирургическое лечение
Известно несколько вариантов хирургического лечения невромы Мортона. Наиболее распространено вмешательство с использованием местного обезболивания – собственно удаление патологического очага. Так как неврома – это гипертрофированная часть нервного тяжа, то ее выделяют и иссекают. Обычно эта операция приводит к устранению болевого синдрома, однако в области стопы остается небольшая зона потери чувствительности. Все функции нижней конечности и ступни сохраняются, процесс восстановления продолжается около одного месяца.
Многие специалисты полагают, что подобное вмешательство во многих случаях излишне радикально, и зачастую может быть достаточно провести рассечение (релиз) поперечной связки между плюсневыми костями, что освободит нерв. Дополнительным «плюсом» данной техники является отсутствие остаточных нарушений чувствительности на стопе. К более радикальным методам уместно прибегать лишь при неэффективности релиза.
Остеотомия четвертой плюсневой кости, или операция по декомпенсации нерва при невроме Мортона используется относительно редко. Нервная декомпрессия осуществляется методом смещения головки четвертой плюсневой кости после остеотомии. Вмешательство выполняют посредством миниатюрного разреза или прокола тканей под контролем рентгенолога. [11]
Профилактика
Профилактические мероприятия по предупреждению развития невромы Мортона довольно просты и включают в себя следующие моменты:
- ношение комфортной обуви, не излишне узкой, правильно подобранной по размеру, без высоких каблуков;
- комплексное и своевременное лечение любых патологий стопы, с применением по показаниям медикаментозной терапии, физиотерапии, лечебной физкультуры, ортопедических приспособлений;
- недопущение перегрузок и переохлаждений нижних конечностей;
- контроль массы тела;
- предупреждение искривлений ступней и пальцев;
- недопущение травм.
Если избежать повышенной нагрузки на ноги не удалось, рекомендуется сразу же провести расслабляющий массаж пальцев и всей стопы, сделать контрастную ножную ванночку. Людям, страдающим плоскостопием или другими искривлениями ступни желательно посоветоваться со специалистом по поводу подбора ортопедической обуви или специальных приспособлений (стелек, корректирующих вкладышей, супинаторов).
Прогноз
Прогноз может быть благоприятным, если больной своевременно обращается к врачам – при первых болезненных признаках, когда еще имеется возможность остановить патологический процесс и не допустить развития необратимых изменений в тканях.
Более позднее лечение обычно и более сложное. Зачастую приходится обращаться за помощью к хирургам, чтобы не допустить масштабное усугубление неврологической функции и появление выраженных ограничений двигательных возможностей человека.
В запущенных случаях речь может идти об устойчивом нарушении моторики в результате сильнейших болей. Больной, по сути, становится инвалидом, ему требуется срочное хирургическое вмешательство.
Вывод можно сделать только один: Неврома Мортона стопы успешно лечится консервативно на начальном этапе, поэтому при появлении первых признаков следует без промедлений проконсультироваться с врачом. Запущенное заболевание также поддается лечению, но более сложному и комплексному: может потребоваться хирургическая операция.

