Медицинский эксперт статьи
Новые публикации
Острый геморрой
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
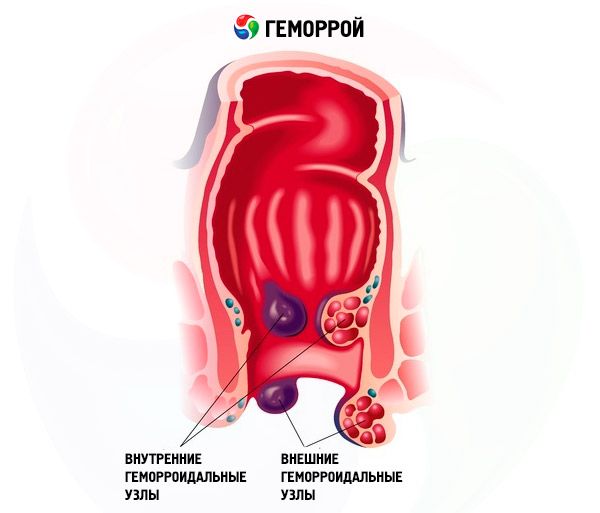
Когда кто-то страдает от заболевания под названием острый геморрой, это означает, что кровеносные сосуды в нижней части прямой кишки распухли и в области ануса могут появиться шишечки. Это внешний геморрой. У человека может быть также внутренний геморрой. Он обычно не вызывает боли. Тем не менее, анус пострадавшего может кровоточить. Выпадение геморроидальных узлов происходит изнутри, но в конце концов они достигают анальной области. Они могут быть безболезненными, но в зависимости от индивидуальных симптомов могут вызвать зуд или боль. Подробнее об острой форме геморроя.
Код по МКБ-10
Почему развивается острый геморрой?
Это серьезная проблема для здоровья человека. Геморрой в острой форме имеет тенденцию развиваться на фоне хронической формы геморроя, который может длиться довольно долго. Он может оставаться не леченным и беспокоить человека на протяжении месяцев, а то и лет. И вот внезапно состояние человека может резко ухудшиться. Это – характерный признак острого геморроя.
Самый яркий признак геморроя в острой форме – боль в анусе и промежности, очень сильная боль. Ее появление может быть большой неожиданностью для человека, которой до этого считал себя абсолютно здоровым. Или почти здоровым. Это значит, что человек или не обращал внимание на проявления внешнего геморроя, о котором мы упоминали выше, или же внутренний геморрой протекал незаметно, бессимптомно.
Факторы риска острого внешнего геморроя
Что касается факторов риска, люди с семейной историей болезни (наследственностью) имеют большую вероятность развития этого заболевания.
Другим фактором риска является вес. Люди с избыточным весом, как правило, страдают от острого геморроя чаще других. Это обстоятельство является очень распространенным явлением среди беременных женщин. Это связано с весом ребенка, который увеличивает давление на кишечник. Есть безрецептурные препараты и упражнения, которые могут быть использованы для лечения этого состояния.
Группы риска для острого геморроя
Острый геморрой, согласно отзывам врачей, возникает чаще у тех людей, которые замечали у себя симптомы хронического геморроя, но старались не обращать на это внимания и уж тем более - не обращаться к врачам. Это усугубило их положение и течение заболевания, которое в конце концов перешло в острую форму. Чтобы не подвергать себя такому риску, никогда не поздно пойти к врачу на обследование и изменить образ жизни.
Итак, кто находится в группах риска, кроме неаккуратных пациентов, забывающих обратиться к врачу?
Те, кто рискует пострадать от острого геморроя
- Те, у кого тяжелые физические нагрузки, спортивные или рабочие, например, у грузчиков, землекопов, носильщиков
- Те, кто часто ездит в автомобилях
- Те, кто часто ездит на мотоциклах и велосипедах
- Те, кто увлекается верховой ездой
Такие поездки нужно чередовать с ходьбой пешком, физическими упражнениями. Иначе геморрой может усугубиться и вместо хронической перетечь в острую форму.
Острая форма наружного геморроя
Наружный геморрой, как правило, очень болезненный. Шишки образуются в венах, которые находятся за пределами ануса. Они часто могут трескаться и кровоточить. Это вызвано рядом факторов. Одной из причин является напряжение, которое происходит, когда человек пытается произвести дефекацию. Другая причина - запор или понос. Запор или понос могут быть причиной болезни, и это может способствовать острой боли.
Еще одна причина - люди имеют привычку сидеть в течение длительных периодов времени.
Состояние острого геморроя обусловлено также анальным половым актом, а также различными инфекциями.
 [6]
[6]
Виды острого геморроя
Врачи выделяют два типа острого геморроя: один тип возникает из-за того, что выпали внутренние геморроидальные шишки (узлы) и их ущемляет анальным кольцом, а другой – из-за того, что возникают тромбы внутренних узлов или наружных – то есть закупорка вен, пораженных геморроидальными сгустками крови.
Боли при остром геморрое
Когда у человека возникает острый геморрой, это сразу может быть видно по характеру болей. Эти боли становятся просто невозможными по ощущениям при акте дефекации. Когда у человека возникают такие боли, он может даже перестать принимать еду в страхе перед актом дефекации. При тяжелой работе, спорте, беге боли могут усиливаться. От этого человек становится нервным, раздражительным, агрессивным. Бывает так, что у человека поднимается температура, его бьет озноб.
Узлы при остром геморрое
Узлы при геморрое, которые выступают наружу из ануса, имеют свойство отекать, становиться больше по размерам, цвет их меняется на синеватый или багровый. Эти узлы могут не вправляться вообще или вправляться с сильной болью. Если до узлов дотрагиваться пальцами даже легонько, это может быть очень болезненно, особенно на осмотре у врача.
Независимо от того, какая это форма геморроя – хроническая или острая – в узлах геморроя нарушается кровообращение. А если не лечить эти узлы, то они могут покрыться язвочками, иногда они очень глубокие и болезненные. Если с течением времени язвочки не лечить, ткани могут даже отмереть. Это называется некрозом тканей.
 [7]
[7]
Бактерии в геморроидальных узлах
Когда на узлах возникают язвочки, в эти язвочки – пораженную ткань – могут проникнуть бактерии и болезнетворные организмы. Они имеют способность проникать в поврежденные геморроидальные ткани в анальной зоне, где очень быстро размножаются. Поэтому возникают воспалительные процессы в области ануса, часто с выделением гноя.
Если человек вовремя спохватился и начал лечиться, то этих симптомов и неприятных ситуаций можно избежать. Даже меры профилактики, когда человек изменил виды своих занятий, физические нагрузки и диету, могут помочь избежать развития геморроя и травмы, которым подвергается прямая кишка.
Осложнения после острого геморроя
Эти осложнения могут быть очень опасными и болезненными. Чаще всего не леченный геморрой приводит к гною и воспалению области ануса и даже промежности. Очень тяжело переносить эти боли и дискофмфорт от такого состояния. Человек становится неработоспособным. Боли часто невозможно терпеть. Он не может ни есть, ни спать, ни работать, ни ходить в туалет. Кожа промежности становится ярко-красной. Она горячая при пальпации и очень болезненна.
При таком состоянии дефекации не могут состояться, и тогда организм травится – то есть наполняется и заражается токсинами. При этом температура тела больного может быть от 38 до 40 градусов, человек просто сгорает, при этом испытывая еще и мучительную боль. Сердце начинает работать неравномерно, сердечные сокращения становятся слишком быстрыми и частыми. Дыхание тоже частое и затрудненное. Человек становится слабым, его энергия и жизненная сила от перенесенной боли иссякает. Ему нужно дополнительная энергия, чтобы просто подняться и пройтись.
Эту энергию можно получить из пищи, но есть человек не может, поскольку у него на нуле аппетит. И тогда наступает истощение организма, которое лишает человека всех его жизненных сил. Бывает, что это истощение приходит быстро, а бывает, что требуются месяцы, и все это время человек лишен возможности полноценно жить.
Сепсис
Сепсис возникает в результате осложненного острого геморроя. Когда болезнетворные микробы проникают в пораженные ткани геморроидальных узлов, они этим не ограничиваются. Защитные барьеры человека нарушены, и болезнетворные организмы очень быстро оказываются в крови. Пациенты. Которые ослаблены в результате болезни. А также пожилые люди больше всего подвержены воздействию сепсиса.
При сепсисе (гнойной инфекции, тяжелом состоянии организма) у пациента наступает интоксикация, которую очень тяжело переносить. Это состояние характерно для геморроя при запущенных ситуациях.
Чтобы вылечить сепсис, чаще всего применяется хирургическое вмешательство. Нужны внутривенные инъекции, капельницы, а также прием антибиотиков, на лечение требуется очень много времени и усилий.
Чтобы справиться с таким опасным заболеванием, как сепсис, усилий одного врача часто бывает недостаточно. В спасении жизни больного принимают участие и терапевты, и проктологи, и хирурги, и кардиологи, и врачи-нефрологи. И все же часто больного не удается спасти. Его жизнь под большой угрозой и может прерваться в любой момент не смотря на все усилия врачей.
Последствия острого геморроя
Сепсисом острый геморрой может не ограничиться, даже если его жизнь удалось спасти. Иногда осложнения могут привести к рецидивам этого заболевания, приводить к свищам анального отверстия и влагалища. Их можно убрать зачастую только с помощью хирургического вмешательства. И даже тогда деятельность прямой кишки может быть восстановлена не полностью. Поэтому при возникновении малейших признаков. указывающих на геморрой, необходимо обязательно обратиться к врачу для диагностики геморроя, чтобы в дальнейшем избежать негативных последствий со здоровьем.
К кому обратиться?
Как с этим справиться?
Простое домашнее средство для острого геморроя - принимать сидячую ванну в течение 10 минут. Пакеты со льдом можно также наносить на пораженный участок. Болеутоляющие препараты, такие как аспирин, могут быть очень полезными. Существуют также различные кортикостероидные кремы, которые можно использовать, чтобы уменьшить опухоль и облегчить боль.
Зачем обращаться к врачу?
Если у вас не получилось уберечься от факторов риска и ваше самочувствие ухудшилось, то нужно знать, какие симптомы говорят о наличии острого геморроя. Это может быть общая слабость, более сильные боли в области ануса. Период успокоения боли может наступить временно, если вы начнете использовать свечи, таблетки, мази, сидячие ванны. Но это не значит, что не нужно обращаться за помощью к врачу, потому что при прекращении симптомов геморроя (временном) он может возникнуть снова.
Дополнительно о лечении
Лекарства
Профилактика
Острого геморроя можно избежать, соблюдая сбалансированную диету, которая имеет высокое содержание клетчатки. И всегда пить много жидкости. Это хорошее средство потому, что сочетание пищи с высоким содержанием клетчатки и воды может предотвратить запор, который является причиной острого геморроя.

