Медицинский эксперт статьи
Новые публикации
Пилоидная астроцитома
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
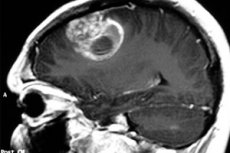
Такой медицинский термин, как «пилоидная астроцитома», применяется для обозначения новообразований, ранее именуемых кистозными церебральными астроцитомами, либо гипоталамо-зрительными глиомами, либо юношескими пилоцитарными астроцитомами. Опухолевый процесс происходит из нейроглии и чаще всего поражает пациентов детского и подросткового возраста, хотя может встречаться и у пожилых людей. Опухоль может быть, как доброкачественной, так и злокачественной. Лечение преимущественно хирургическое. [1]
Эпидемиология
Название «пилоидный» известно еще с 1930 годов. Оно использовалось для описания астроцитом, в клеточном строении которых присутствовали волосовидные, биполярные ответвления. В настоящее время пилоидной астроцитомой называют опухоль, ранее имевшую множество названий, в том числе «полярная спонгиобластома», «юношеская астроцитома» и др. Пилоидная астроцитома принадлежит к категории новообразований малой злокачественности: согласно классификации опухолевых процессов ВОЗ – GRADE I.
Пилоидная астроцитома – самое распространенное новообразование головного мозга в педиатрии. Оно составляет более 30% среди всех глиом, которые развиваются в возрасте от новорожденности до 14 лет, и более 17% среди всех первичных мозговых новообразований в детском возрасте. Кроме детей, заболевание часто регистрируется у молодых людей 20-24 лет. У пациентов старше 50 лет патология отмечается реже.
Пилоидная астроцитома способна развиваться в любом из отделов центральной нервной системы. Зачастую болезнь поражает зрительный нерв, гипоталамус/хиазму, мозговые полушария, базальные ганглии/таламус, мозговой ствол. Но подавляющая часть подобных новообразований – это либо пилоидная астроцитома мозжечка, либо опухоль ствола мозга.
Причины пилоидной астроцитомы
Первопричины развития пилоидной астроцитомы на сегодняшний день изучены недостаточно. Предположительно, некоторые типы опухолей формируются еще на этапе эмбрионального развития. Но ученым до сих пор не удалось проследить механизм зарождения этой патологии. Не был выяснен и способ, который мог бы предотвратить или блокировать развитие заболевания.
В некоторых случаях причиной становится облучающее воздействие на область головы или шеи, проводимое по поводу терапии другой патологии. Риски возникновения пилоидной астроцитомы несколько выше у пациентов с нейрофиброматозом второго типа и опухолями грудных желез. Возможно влияние гормонального фона – а именно, уровней прогестерона, эстрогенов, андрогенов.
В настоящее время нейрохирурги-онкологи располагают несколько большим количеством информации о пилоидной астроцитоме, чем 20-30 лет назад. Однако в развитии данного заболевания все же присутствует множество нераскрытых вопросов. Определенно, среди возможных причин появления опухоли называют радиокативное воздействие, влияние онковирусов, генетическую предрасположенность, неблагоприятное влияние вредных привычек, экологии и профессиональных вредностей. [2]
Факторы риска
На данный момент специалисты не могут назвать ни одного гарантированного фактора риска развития пилоидной астроцитомы. Тем не менее, информация о предположительных факторах присутствует:
- Возраст. Наибольшее количество пилоидных астроцитом регистрируется в возрасте от 0 до 14 лет.
- Влияние окружающей среды. Особую неблагоприятную роль играют регулярные контакты с пестицидами, продуктами нефтепереработки, растворителями, поливинилхлоридом и пр.
- Генетические патологии. Известна связь развития астроцитомы с нейрофиброматозом, туберозным склерозом, синдромами Ли-Фраумени и Гиппеля-Линдау, синдромом базально-клеточного невуса.
- Черепно-мозговые травмы и судорожный синдром, прием противосудорожных препаратов.
- Воздействие ионизирующего излучения (радоны, рентгеновское излучение, гамма-излучение, прочие типы высокоэнергетических лучей).
Патогенез
Пилоидная астроцитома – это разновидность глиальной опухоли. Клеточными основами для ее развития становятся астроциты – звездоподобные или пауковидные клетки, именуемые также нейроглиальными. Целевая направленность астроцитов заключается в поддержке нейронов, базовых структур головного мозга. От этих клеток зависит доставка необходимых веществ из стенок сосудов к нейронной оболочке. Структуры клеток принимают участие в формировании нервной системы, поддерживают жидкостное межклеточное постоянство.
Пилоидная астроцитома в белом веществе головного мозга формируется на основе волокнистых, фиброзных клеток, а в сером веществе – из протоплазматических клеток. И первый, и второй вариант обеспечивает нейронную защиту от агрессивного воздействия химических и прочих травмирующих факторов. Звездоподобные структуры обеспечивают нервным клеткам питание и адекватный кровоток в головном и спинном мозге. [3]
Опухолевый процесс чаще всего может поражать:
- мозговые полушария, связанные с процессами памяти, решения проблем, мышлением и чувствами;
- мозжечок, отвечающий за вестибулярную и координационную регулировку;
- мозговой ствол, расположенный под полушариями и впереди мозжечка, ответственный за функции дыхания и пищеварения, сердцебиение и кровяное давление.
Симптомы пилоидной астроцитомы
Заподозрить наличие пилоидной астроцитомы можно при появлении проблем с двигательной координацией. В большинстве случаев этот симптом указывает на нарушения со стороны мозжечковой функции, что часто бывает обусловлено именно развитием опухоли. В общем, клиническая картина формируется слиянием факторов, таких как локализация, размеры новообразования. Наличие астроцитомы у многих пациентов негативно отражается на качестве речи, некоторые больные жалуются на ухудшение памяти и зрительной функции.
Пилоидная астроцитома с локализацией в левой части головного мозга способна вызывать паралич правой половины тела. У пациентов отмечаются сильные и постоянные головные боли, страдают практически все виды чувствительности. Большинство больных указывают на появление сильной слабости, нарушений со стороны сердца (в частности, аритмий, тахикардии). Показатели артериального давления нестабильны.
Если пилоидная астроцитома расположена в области гипофиза, гипоталамуса, то страдает эндокринная функция. [4]
В зависимости от расположения пилоидной астроцитомы, отличается и ее клиническая картина. Тем не менее, первые признаки патологии в большинстве случаев примерно одинаковы. [5] Речь идет о таких проявлениях:
- боль в голове (регулярная, мигренеподобная, интенсивная, приступообразная);
- головокружения;
- общая слабость, разбитость;
- тошнота, иногда до рвоты, часто с усилением в предутренние часы;
- речевые нарушения, зрительные и/или слуховые расстройства;
- внезапные немотивированные перепады настроения, поведенческие изменения;
- судорожные приступы;
- вестибулярные нарушения;
- перепады артериального давления.
Первые признаки, в зависимости от локализации пилоидной астроцитомы:
- Мозжечок: координационные и вестибулярные нарушения.
- Мозговые полушария: правое – сильная слабость в левых конечностях, левое – слабость в правой половине тела.
- Лобная часть головного мозга: личностные и поведенческие расстройства.
- Теменная часть: нарушения мелкой моторики, патологии ощущений.
- Затылочная часть: появление галлюцинаций, ухудшение зрения.
- Височная часть: речевые нарушения, расстройства памяти и координации.
Пилоидная астроцитома у детей
Симптоматика пилоидной астроцитомы в детском возрасте отличается своим разнообразием. У некоторых детей проявления усиливаются постепенно, что более характерно для небольших малозлокачественных опухолей.
В целом, детская клиническая картина зависит, как от возраста малыша, так и от расположения, размеров, скорости увеличения пилоидной астроцитомы. [6] Основными симптомами зачастую становятся:
- боли в голове, с усилением по утрам и облегчением после рвотного приступа;
- тошнота и рвота;
- ухудшение зрения;
- проблемы с вестибулярным аппаратом (что заметно даже при ходьбе);
- ощущение слабости, онемение половины тела;
- личностные, поведенческие расстройства;
- судороги;
- речевые и слуховые проблемы;
- постоянное и немотивированное ощущение усталости, сонливости;
- ухудшение успеваемости и трудоспособности;
- колебания веса в ту или иную сторону;
- эндокринные расстройства;
- у грудных младенцев – увеличение объема головы, размеров родничка.
Стадии
Астроцитома классифицируется по ее микроскопическим характеристикам. Кроме этого, новообразование оценивают по стадиям злокачественности: более выраженные структурные изменения свидетельствуют о более высокой степени злокачественности.
Пилоидная астроцитома головного мозга первой и второй степени относится к менее злокачественным новообразованиям. Клетки таких опухолей выглядят малоагрессивными, а их рост – относительно медленный. Прогноз таких новообразований более благоприятный.
Астроцитомы третьей и четвертой степени относятся к высокозлокачественным, агрессивным. Они отличаются быстрым ростом и развитием. Прогноз, как правило, неблагоприятный.
К низкозлокачественным астроцитомам относятся:
- юношеская пилоидная астроцитома;
- пиломиксоидная астроцитома;
- -плеоморфная ксантоастроцитома;
- -гигантоклеточная субэпендимальная, диффузная (фибриллярная) астроцитома.
К высокозлокачественным новообразованиям относятся:
- анапластическая, плеоморфная анапластическая астроцитома;
- глиобластома;
- срединная диффузная глиома.
Осложнения и последствия
Пилоидная астроцитома относится к малозлокачественным новообразованиям. Ее трансформация в более высокую степень злокачественности отмечается редко. У пациентов с пилоидной астроцитомой десятилетняя выживаемость оценивается примерно в 10%. Но вместе с тем прогноз для детей раннего возраста в большей части случаев намного хуже, чем для подростков и более старших людей.
Патология является медленно развивающейся опухолью, растущей поэтапно. В детском возрасте заболевание чаще поражает мозжечок и зрительный путь. Базовым способом устранения патологического процесса считается операция. Но, к сожалению, не всегда пилоидную астроцитому удается удалить хирургически. Это обусловлено повышенными рисками повреждения рядом расположенных жизненно важных структур головного мозга.
На вероятность развития неблагоприятных последствий и осложнений особое влияние оказывают следующие факторы:
- степень злокачественности опухолевого процесса (высокозлокачественные астроцитомы плохо реагируют на лечение и могут возникать повторно);
- локализация опухолевого процесса (мозжечковые и полушарные астроцитомы имеют больше шансов на излечение, в отличие от новообразований, расположенных в средине или стволе головного мозга);
- возраст пациента (чем раньше поставлен диагноз и проведено лечение, тем лучше прогноз);
- распространенность пилоидной астроцитомы (метастазирование в другие части головного или спинного мозга);
- нейрофиброматоз первого типа.
Рецидив пилоидной астроцитомы встречается относительно часто. Причем повторное развитие опухоли может наблюдаться, как в течение первых трех лет после хирургического удаления, так и в более позднем периоде. Тем не менее, некоторые новообразования даже после частичного удаления останавливают свой рост, что можно приравнять к излечению пациента.
Метастазы в спинной мозг при пилоидной астроцитоме
Основа формирования новообразования не относится к эпителиальной ткани, так как имеет сложную структурную организацию. При озлокачествлении процесса редко наблюдается метастазирование вне мозговых структур. Однако внутри мозга могут образовываться многочисленные очаги атипичных клеток, которые разносятся с кровотоком из других органов и тканей. Злокачественная пилоидная астроцитома спинного мозга в данной ситуации сложно отличается от доброкачественной. Операция по удалению новообразования может быть затруднена из-за отсутствия четких очертаний.
Имеется опасность развития поликлональных опухолей – так называемых «новообразований внутри новообразования». Лечение заключается в комплексном медикаментозном воздействии, так как первая опухоль может реагировать на одни медикаменты, а вторая – на другие.
Сложные и метастатические астроцитомы чаще диагностируются у детей и молодых людей до 30 лет. Реже патологию обнаруживают у пожилых людей.
Диагностика пилоидной астроцитомы
Пилоидную астроцитому обнаруживают, либо случайно, либо при появлении у больного явной неврологической симптоматики. При подозрении опухолевого процесса специалист должен изучить историю болезни пациента, выполнить тщательный осмотр, проверить зрительную и слуховую функцию, работу вестибулярного аппарата и координацию движений, силу мускулатуры и рефлекторную активность. Наличие какой-либо проблемы зачастую указывает на примерную локализацию новообразования.
По итогам только лишь осмотра врач может дать направление больному на консультацию невропатолога или нейрохирурга.
В рамках лабораторной диагностики пилоидной астроцитомы выполняют анализы ликвора, крови и прочих биологических жидкостей, в которых наиболее вероятно выявление опухолевых клеток. Исследуются также гормональный фон и онкомаркеры.
Ликвор получают при помощи спинномозговой пункции: под местным обезболиванием делают прокол кожи, мышечной ткани и оболочки спинного мозга специальной иглой. Далее откачивают необходимый объем жидкости, используя шприц.
Биологические жидкости зачастую задействуют и для выявления специфических микроскопических фрагментов генетического материала. Речь идет о био и онкомаркерах. На сегодняшний день в клинической практике повсеместно используют диагностику пилоидной астроцитомы при помощи онкомаркеров.
Инструментальная диагностика может быть представлена следующими процедурами:
- Магнитно-резонансная томография и компьютерная томография – классические методики исследования мозговых структур. По полученным снимкам специалист не только выявляет опухолевый процесс, но и уточняет его локализацию и типовую принадлежность. При этом наиболее оптимальным исследованием считается магнитно-резонансная томография, которая является более информативной и менее вредной для организма, в отличие от КТ.
- ПЭТ – позитронно-эмиссионная томография – применяется для выявления мозговых новообразований (особенно злокачественных агрессивных опухолей). Перед проведением диагностики пациенту вводят радиоактивный компонент, задерживающийся в опухолевых клетках.
- Биопсия тканей заключается в изъятии и исследовании полученного образца. Процедура может проводиться обособленно, либо в ходе операции по удалению пилоидной астроцитомы. Обособленная биопсия чаще практикуется, если предположительное новообразование является труднодоступным, либо локализуется в жизненно-важных мозговых структурах с высоким риском их повреждения при проведении хирургического вмешательства.
- Генетические пробы помогают выявить мутации в структурах опухоли.
Диагноз пилоидной астроцитомы практически всегда нуждается в уточнении. Для этого возможно подключение других вспомогательных диагностических методик – в частности, исследование зрительных полей, вызванных потенциалов и пр.
Дифференциальная диагностика
При помощи магнитно-резонансной томографии достаточно хорошо визуализируются невринома, менингиома, холестеатома, аденома гипофиза и многие другие мозговые опухоли. А вот выявление глиом, отличие астроцитом от метастазов или воспалительных очагов может столкнуться с некоторыми затруднениями.
В частности, почти в половине случаев доброкачественных астроцитом контрастные агенты не накапливаются, что создает проблемы в дифференцировке опухолевого и неопухолевого заболевания.
Важно проводит разностороннюю диагностику для отличия пилоидной астроцитомы от неопухолевых новообразований головного мозга, воспалительных патологий (микробных очаговых энцефалитов, абсцесса, сосудистого поражения) и послеоперационных рубцовых некротических или грануляционных нарушений.
Максимальную диагностическую информацию предоставляет сочетание показателей магнитно-резонансной томографии и позитронно-эмиссионной томографии.
К кому обратиться?
Лечение пилоидной астроцитомы
Диапазон лечебных мероприятий при пилоидной астроцитоме определяется, как степенью злокачественности, так и локализацией патологического очага. В подавляющем большинстве случаев, насколько это возможно, предпочтение отдается хирургической операции. Если вмешательство выполнить не удается, то акцент ставят на химиопрепаратах и радиотерапии.
Пилоидная астроцитома у большинства пациентов развивается постепенно, поэтому зачастую в организме срабатывают механизмы адаптации, «сглаживающие» симптоматику. Ранние стадии развития опухоли лучше поддаются коррекции при помощи химиотерапии и лучевой терапии. Однако, пилоидная астроцитома хиазмально селлярной области часто принимает агрессивно-злокачественный характер и способна распространять регионарные метастазы вокруг опухоли и по путям циркуляции спинномозговой жидкости.
В целом, используются следующие основные методы лечения:
- нейрохирургическая операция, которая заключается в частичном или полном удалении патологического очага;
- лучевая терапия, предполагающая уничтожение и блокировку дальнейшего роста опухолевых клеток при помощи облучения;
- химиотерапия, предусматривающая прием цитостатических препаратов, замедляющих и уничтожающих злокачественные структуры;
- радиохирургический метод, сочетающий в себе лучевое и хирургическое воздействие.
Лекарственное лечение
Пациентам с пилоидной астроцитомой особенно показана так называемая таргетная терапия, представляющая собой направленное воздействие на опухолевые клетки. Используемые при этом медикаменты влияют на импульсы и процессы на уровне молекул, что приводит к блокировке роста, размножения и взаимодействия клеток опухоли.
У малозлокачественных астроцитом наблюдается изменение гена BRAF, который контролирует работу белка, ответственного за рост и функцию клеток. Такое нарушение является точечной мутацией BRAF V600E или удваиванием BRAF. С целью остановки импульсов, помогающих клеткам опухоли расти, используют соответствующие медикаменты.
- Вемурафениб и Дабрафениб (ингибиторы BRAF).
- Траметиниб и Селуметиниб (ингибиторы МЕК).
- Сиролимус и Эверолимус (ингибиторы mTOR).
В ходе применения Вемурафениба пациенту следует регулярно проводить анализ крови для оценки уровня электролитов и наблюдения за функцией печени и почек. Кроме этого, пациенту систематически осматривают кожные покровы и отслеживают изменения сердечной деятельности. Возможные побочные эффекты: мышечные и суставные боли, общая слабость и утомляемость, тошнота, утрата аппетита, выпадение волос, появление высыпаний, покраснений, кондилом. Вемурафениб принимают ежедневно в одинаковое время. Таблетки не измельчают, запивают водой. Дозировка и длительность приема определяются индивидуально.
Сиролимус – препарат, подавляющий иммунную систему (иммунодепрессант). Наиболее частые побочные эффекты: повышение артериального давления, нарушения со стороны почек, ощущение жара, анемия, тошнота, отеки конечностей, боли в животе и суставах. Наиболее опасным неблагоприятным последствием приема Сиролимуса считается развитие лимфомы или рака кожи. На протяжении всего курса лечения важно пить много жидкости и оберегать кожу от ультрафиолетового воздействия. Дозировка препарата – индивидуальная.
В качестве симптоматического лечения возможно применение стероидных и антиконвульсивных медикаментов.
Хирургическое лечение
Операция позволяет удалить максимальное количество опухолевых клеток, поэтому считается основной методикой лечения пилоидной астроцитомы. На ранних стадиях развития новообразования хирургическое вмешательство наиболее эффективно, хотя в некоторых случаях оно все же бывает невозможным из-за рисков повреждения рядом расположенных мозговых структур.
Операция не требует какой-либо специфической подготовки. Исключение – необходимость приема пациентом флюоресцентного раствора – вещества, накапливающегося в новообразовании, что улучшает его визуализацию и понижает риски затрагивания рядом расположенных сосудов и тканей.
Чаще всего в ходе операции используют общую анестезию. Если пилоидная астроцитома располагается возле важнейших функциональных центров (таких как речевой, зрительный), то больного оставляют в сознании.
Для лечения пилоидной астроцитомы головного мозга обычно применяют два вида операции:
- Эндоскопическая трепанация черепа – предполагает удаление опухоли при помощи эндоскопа, который вводится через небольшие отверстия. Вмешательство малоинвазивное, продолжается в среднем 3 часа.
- Открытое вмешательство – предусматривает удаление части черепной кости в последующими микрохирургическими манипуляциями. Вмешательство продолжается до 5-6 часов.
После операции больной поступает в отделение интенсивной терапии. Там он пребывает примерно в течение одной недели. Для оценки качества проведенного лечения дополнительно проводится компьютерная или магнитно-резонансная томографическая диагностика. При подтверждении отсутствия осложнений пациент переводится в реабилитационную палату или клинику. Полный период реабилитации длится около трех месяцев. Программа восстановления обычно включает в себя лечебную физкультуру, массаж, психологические и логопедические консультации и пр.
Профилактика
Так как точной причины появления пилоидной астроцитомы ученые назвать не могут, то специфической профилактики патологии не существует. Все профилактические мероприятия следует направлять на соблюдение здорового образа жизни, предупреждение травм головы и спины, общее укрепление организма.
Основу профилактики составляют:
- разнообразное питание здоровыми натуральными продуктами, с преимущественной долей в рационе овощей, фруктов, зелени, орехов, семян, ягод;
- полное исключение употребления алкогольных, тонизирующих, газированных, энергетических напитков, снижение потребления кофе до минимума;
- стабилизация нервной системы, избегание стрессов, конфликтов, скандалов, борьба с фобиями и неврозами;
- достаточный полноценный отдых, качественный ночной сон, позволяющий восстановить работоспособность мозга;
- здоровая физическая активность, ежедневные прогулки на свежем воздухе, исключение перегрузок – как физических, так и умственных;
- полный отказ от курения и употребления наркотиков;
- минимизации вредных профессиональных воздействий (негативное влияние химических веществ, пестицидов, чрезмерного тепла и пр.).
Прогноз
Пилоидная астроцитома не обладает однозначностью прогноза, поскольку он зависит от многих факторов и обстоятельств. Оказывают влияние:
- возраст больного (чем раньше стартует болезнь, тем неблагоприятнее прогноз);
- расположение опухолевого процесса;
- восприимчивость к проводимому лечению, своевременность и полнота терапевтических мероприятий;
- степень злокачественности.
При I степени злокачественности исход заболевания может быть условно благоприятным, больной может прожить около пяти-десяти лет. При III-IV степени злокачественности продолжительность жизни составляет примерно 1-2 года. Если менее злокачественная пилоидная астроцитома трансформируется в более агрессивную опухоль, то на фоне распространения метастазов прогнозы значительно ухудшаются.

