Медицинский эксперт статьи
Новые публикации
Синдром карпального канала
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Когда говорят о туннельном синдроме или синдроме запястья, имеют в виду синдром карпального канала – это патологическое ущемление или сдавливание нерва, который отвечает за чувствительность ладонной поверхности руки.
Данное заболевание считается пороговым и требует обязательного лечения. В противном случае могут возникнуть необратимые изменения пораженного нерва, что со временем приведет к полной потере чувствительности ладони и некоторым дегенеративным нарушениям.
Код по МКБ-10
Эпидемиология
Как мы уже говорили, синдром запястного канала считается достаточно распространенной патологией. Бо́льшую часть пациентов составляют женщины, а доля заболеваемости мужчин составляет примерно 10%.
Болезнь может начаться вне зависимости от возрастных особенностей. Тем не менее, основное количество случаев приходится на период угасания гормональной активности, то есть, после 45 лет. Среди общего количества пациентов можно встретить больных до 30 лет. Но, как правило, их в 15 раз меньше, чем лиц постарше.
Причины синдрома карпального канала
Синдром карпального канала начинает развиваться тогда, когда появляются провоцирующие обстоятельства, при которых происходит уменьшение его диаметра или отек – что-либо, приводящее к сдавливанию нерва. К непосредственным причинам можно отнести:
- травмирование запястного сустава, с последующим отеком или гематомой;
- нарушение целостности кости запястья;
- воспалительный процесс в лучезапястном суставе;
- новообразования, выступающие в карпальный канал;
- воспалительный процесс в сухожилиях мышечных сгибателей;
- другие причины отеков мягких тканей верхних конечностей (сахарный диабет, гипотиреоз и пр.).
Наиболее распространенной причиной принято считать тендосиновиит сгибательной мускулатуры запястья, что может быть следствием физического переутомления кисти.
Факторы риска
Анализируя вышеперечисленные причины синдрома, можно выделить соответствующие факторы риска:
- сосудистые заболевания;
- болезни сухожилий и связочного аппарата;
- кисты сухожильных влагалищ;
- кальцификаты;
- артриты и псевдоартрозы;
- инфекционные заболевания.
Среди системных патологий, которые могут вызвать развитие синдрома карпального канала, можно назвать болезни эндокринной системы, аутоиммунные заболевания, полиневропатии.
Патогенез
Срединный нерв сформирован из волокон 4-х корешков нервов спинного мозга, которые участвуют в своеобразной сетке плечевого сплетения. Он имеет протяженность книзу вдоль руки и иннервирует основную кистевую мускулатуру, в том числе и мышцы, отвечающие за сгибание запястного сустава и двигательную способность большого, указательного и среднего пальцев. Сдавливание срединного нерва приводит к ухудшению в нем кровообращения, либо даже его блокаду. Развивается ишемия нервных волокон.
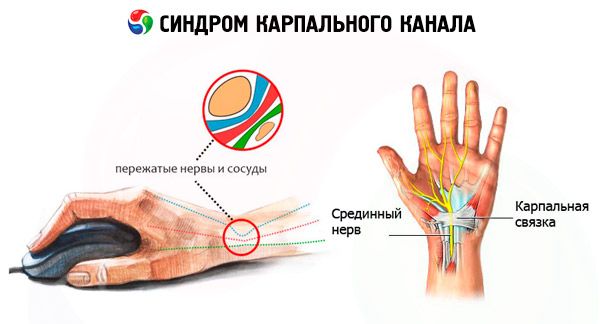
На начальном этапе страдают лишь поверхностные участки нерва. Однако со временем ситуация усугубляется и поражает более глубоко расположенные ткани. Как следствие – появляются рубцовые изменения, что и провоцирует боли и парестезию кисти и пальцев.
Симптомы синдрома карпального канала
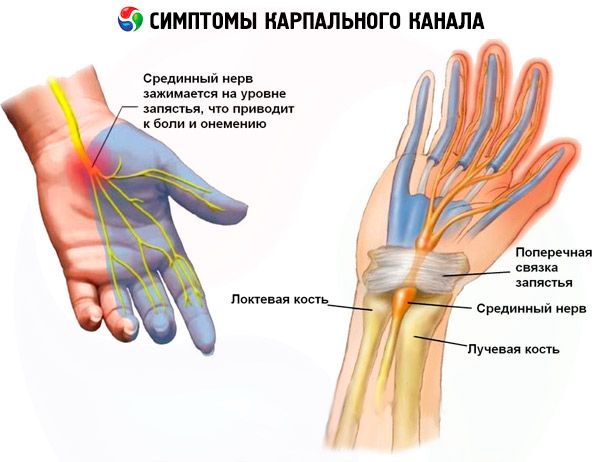
Первые признаки синдрома карпального канала проявляются в виде потери чувствительности пальцев на руке, чаще с утра. Ближе к середине дня чувствительность восстанавливается.
Несколько позже онемение распространяется на все пальцы, за исключением мизинца. Кроме этого, появляется болезненность, «мурашки» и ощущение жара на кончиках пальцев.
Боль наблюдается по всему пальцу, а не только в области сустава.
Иногда перечисленные симптомы захватываю всю кисть, или даже доходят до локтевого сгиба.
Неприятные ощущения могут доставлять немалый дискомфорт, особенно по ночам. Вследствие этого может развиваться бессонница.
Если во время приступа сделать легкую гимнастику верхних конечностей, то состояние временно улучшается в результате восстановления нарушенного кровообращения.
С прогрессированием синдрома карпального канала появляются все новые и новые симптомы. Больные отмечают слабость в кисти и некоторое нарушение координации, могут ронять предметы, теряя возможность удерживать их пальцами.
У каждого третьего пациента с туннельным синдромом наблюдается изменение оттенка кожных покровов: как правило, кожа на пораженной кисти имеет бледный вид.
В тяжелых случаях, при сильном пережатии нерва, онемение может захватывать всю руку до локтя, и даже до плечевого сустава или шеи. Такое состояние зачастую приводит к диагностическим ошибкам, так как врачи принимают его за признаки шейного остеохондроза.
Формы
Выделяют несколько стадий развития туннельного синдрома:
- Болевая стадия, когда единственным признаком пережатия срединного нерва является боль.
- Стадия онемения, которая характеризуется появлением боли и онемения в пальцах.
- Стадия двигательных нарушений, когда движения в кисти становятся ограниченными и нескоординированными.
- Стадия нарастающей слабости, которая развивается на фоне болезненности, нарушений чувствительности и ограниченности в движениях.
- Стадия гипотрофии, которая часто представляет собой необратимые изменения в тканях.
Кроме этого, определены также различные виды патологии запястного канала:
- невропатия лучевого нерва;
- синдром карпального и кубитального каналов.
Данная классификация принята для более точного описания болезни при постановке диагноза, что делает его максимально подробным.
Осложнения и последствия
Синдром карпального канала нельзя отнести к патологиям, которые являются опасными для жизни пациента. Но вялотекущий болезненный процесс постепенно может привести к значительному ограничению подвижности пораженной конечности. Поэтому проведение грамотного лечения считается не только желательным, но и необходимым для дальнейшей полноценной активности. Только после успешной квалифицированной терапии прогноз синдрома можно назвать благоприятным.
Диагностика синдрома карпального канала
Сбор жалоб пациента, осмотр и прощупывание проблемных участков руки. Доктор обнаруживает пониженную чувствительность первых 3-4 пальцев со стороны ладони. При запущенном процессе обнаруживается мышечная слабость и атрофические изменения мышцы, ответственной за отведение большого пальца.
Специальное тестирование:
- тест Тиннеля – одновременно с простукиванием в зоне проекции срединного нерва появляется чувство покалывания в пальцах;
- тест Фалена – если согнуть кисти в области запястья и поднять руки кверху, то на протяжении одной минуты в пальцах можно почувствовать онемение;
- тест Жилета – если на область предплечья надеть пневмоманжету и накачать её, то пациент почувствует в пальцах боль и признаки онемения.
Инструментальная диагностика:
- метод электроневромиографии используется для визуализации частичной блокады проведения импульса посредством срединного нерва в карпальном канале;
- рентгенографический метод – помогает исключить заболевания костной системы;
- метод ультразвуковой диагностики (ультрасонографии) – может указывать на утолщение Lig. retinaculum и ухудшение подвижности нерва;
- метод магнитно-резонансной томографии – позволяет обнаружить уплощение срединного нерва, что свидетельствует о его сдавливании.
Лабораторная диагностика при синдроме карпального канала практически не применяется, только лишь в случае исключения других заболеваний. Такие анализы, как ОАК, ОАМ могут указывать на наличие воспалительного процесса.
Дифференциальная диагностика
Дифференциальная диагностика проводится с компрессионной невропатией других нервных окончаний, с остеохондрозом шейного отдела (корешковый синдром C6-C7), с транзиторным расстройством мозгового кровообращения и пр.
К кому обратиться?
Лечение синдрома карпального канала
Пациентам с неосложненным течением синдрома карпального канала может быть назначена медикаментозная терапия, которая состоит в применении антивоспалительных медикаментов одновременно с фиксацией (обездвиживанием) пораженной кисти.
Если такое лечение оказалось нерезультативным, то единственным вариантом выбора может стать лишь операция. Её суть – рассечение поперечной запястной связки, участвующей в формировании карпального канала. При осложнённых ситуациях прибегают к иссечению видоизмененных рубцовых тканей, близлежащих к нерву, а также к частичному иссечению сухожильных влагалищ.
- Лекарства, которые используют для лечения синдрома карпального канала:
|
Кортикостероидные препараты |
||
|
Диспроспан |
Кеналог |
|
|
Дозы и способ применения |
Вводят в очаг поражения от 0,25 до 2 мл препарата. |
Вводят внутрь сустава, по 10-40 мг на один раз. |
|
Меры предосторожности |
Перед введением препарата учитывают возможную аллергию к бетаметазону. |
Не применяют при беременности, сахарном диабете, при склонности к образованию тромбов и кровотечениям. |
|
Побочные эффекты |
Отек, аллергическая реакция. |
Местные аллергические реакции. |
|
Нестероидные противовоспалительные препараты |
||
|
Ибупрофен |
Ацетилсалициловая кислота |
|
|
Дозы и способ применения |
Принимают внутрь по 400-800 мг трижды в день. |
Используют внутрь после приема пищи по 0,5-1 г до трех-четырех раз в сутки. |
|
Меры предосторожности |
Не применяют при язве желудка, колите, расстройствах кроветворения, при склонности к аллергии. |
Препарат противопоказан при язве желудка, склонности к аллергии, при беременности. Не следует принимать длительно. |
|
Побочные эффекты |
Боль в желудке, диспепсия, головная боль. |
Боль в животе, тошнота и рвота, сонливость, повышенное потоотделение. |
Для восстановления периферического кровообращения могут быть назначены сосудистые средства, такие как Трентал, Ксантинол, Никотиновая кислота, в комплексе в антивоспалительными и мочегонными препаратами, снимающими отек (Диакарб, Триампур). При потере чувствительности ладоней применяют лекарства на основе карбамазепина например, Тегретол, в количестве 200 мг до 3-х раз в сутки.
Ранние стадии болезни могут с успехом излечиваться введением в карпальный канал новокаина.
- Физиотерапевтическое лечение помогает ускорить облегчение состояния, устранить болезненность, онемение. Нередко использование таких процедур:
- УВЧ – воздействие на пораженную зону ультравысоких частот, что способствует усилению кровообращения;
- СМТ – метод амплипульстерапии.
Кроме этого, рекомендуется применять мышечную, суставную и корешковую технологии мануальной терапии, лечебную физкультуру (о ней мы расскажем ниже), рефлексотерапию.
- Лечение синдрома карпального канала в домашних условиях возможно только на ранней стадии заболевания. При этом необходимо принимать противовоспалительные препараты, а также обязательно фиксировать кисть на ночь специальной повязкой – лангетой, которая предотвращает сгибание лучезапястного сустава. Кроме того, врачи советуют понизить двигательную активность конечности, особенно, что касается усиленных хватательных движений, выгибания и наклона кисти в запястье.
Если перечисленные действия не принесли результата, либо проблема появилась вновь, то не следует медлить с походом к врачу.
Народное лечение синдрома карпального канала
Прежде чем приступать к народному лечению синдрома, необходимо тщательно взвесить все «за» и «против». Если лечение не окажет ожидаемого эффективного действия, то болезнь можно запустить, и тогда вылечить её станет сложнее.
- Первый рецепт. Заливаем кипятком (желательно в термосе) 1 ст. л. порошка лаврового листа и 3 ст. л. фенугрека. Через 2 ч настой фильтруем и принимаем по 100 мл 3-4 раза в сутки.
- Второй рецепт. Заливаем 0,5 л емкость с сухоцветом зверобоя теплым подсолнечным маслом, ставим в прохладное место на три-четыре недели. После этого масло сливаем через марлю, примешиваем порошок имбиря (1 ст. ложку). У нас получилась мазь, которую следует использовать для массажа конечности и запястья.
- Третий рецепт. Завариваем в термосе равное количество череды, корневища лопуха, шишек хмеля, березовых листьев, цвета бузины и вербены. Настаиваем 2-3 ч и принимаем по 100-150 мл 4 раза в сутки.
- Четвертый рецепт. Разведем белую глину теплой питьевой водой до кашеобразной плотности. Нанесем на ткань или марлю, сложенную в несколько слоев, и приложим к пораженному участку. Держим компресс до полного подсыхания глины.
Также хорошо помогает компресс на основе козьего молока. Кусок х/б ткани или марли смачиваем в свежем козьем молоке и накладываем на 2-3 минуты на пораженную зону. Процедуру повторяем по нескольку раз в сутки, до стойкого облегчения состояния.
Оперативное лечение синдрома карпального канала
Оперативное лечение – одно из самых эффективных при туннельном синдроме. Его не применяют до тех пор, пока есть надежда на медикаментозное решение проблемы. Операцию назначают лишь в следующих случаях:
- при постоянных рецидивах заболевания;
- при запущенном, или так называемом «давнем» заболевании;
- при атрофических изменениях в мышцах;
- при значительной блокаде проведения импульса (согласно результатам электроневромиографии).
Операция представляет собой рассечение запястной связки и, в некоторых случаях, иссечение рубцовой ткани (невролиз).
Хирургическое вмешательство можно проводить открытым или эндоскопическим способом. И тот, и другой вариант преследует одну цель – устранение компрессии срединного нерва.
Эндоскопическая операция считается более щадящей, так как такой способ подразумевает минимальное повреждение наружных тканей. Соответственно, и рубец после операции будет практически незаметен.
Плюсы открытого оперативного вмешательства – это абсолютный доступ к осмотру зоны операции. Доктор может внимательно рассмотреть проблему и устранить её.
Как правило, операция считается стандартной, без каких-либо сложностей, и длится 30-50 минут. Госпитализация не потребуется: пациенту проводят местную анестезию, а после вмешательства накладывают гипс (примерно на 2 недели). Прооперированный больной в этот же день может отправиться домой, где будет самостоятельно принимать выписанное врачом лечение.
Реабилитация после операции
Эффективность операции во многом зависит от квалификации хирурга, от давности патологического процесса. Но немаловажен и послеоперационный уход за поврежденной конечностью. Поэтому после хирургического вмешательства необходимо придерживаться таких правил:
- внимательно выполнять все предписания доктора;
- регулярно посещать врача для осмотра.
Непосредственно после операции на конечность накладывают гипсовую повязку, либо используют специальный бандаж, который позволяет пальцам двигаться, но при этом надежно фиксирует запястный сустав. Примерно через 12-14 суток пациент приходит для снятия швов.
Ночные и утренние боли в конечности должны исчезнуть в течение нескольких дней после операции. Небольшое онемение временно остается: для полного восстановления иннервации может потребоваться немного больше времени.
После снятия швов пациенту уже можно выполнять несложные движения рукой, однако значительные физические нагрузки будут запрещены ещё в течение как минимум трех месяцев.
На месте разреза остается небольшой шрам: как правило, он малозаметен и не доставляет неудобств человеку.
Гимнастика при синдроме карпального канала
При синдроме карпального канала показаны занятия ЛФК. Цель подобной гимнастики – восстановить функцию и подвижность сустава, укрепить атрофированные мышцы.
Часто лечебная гимнастика сочетается с электростимуляцией, когда пациенту проводят синхронное раздражение мышц, которое производится одновременно с их сокращением.
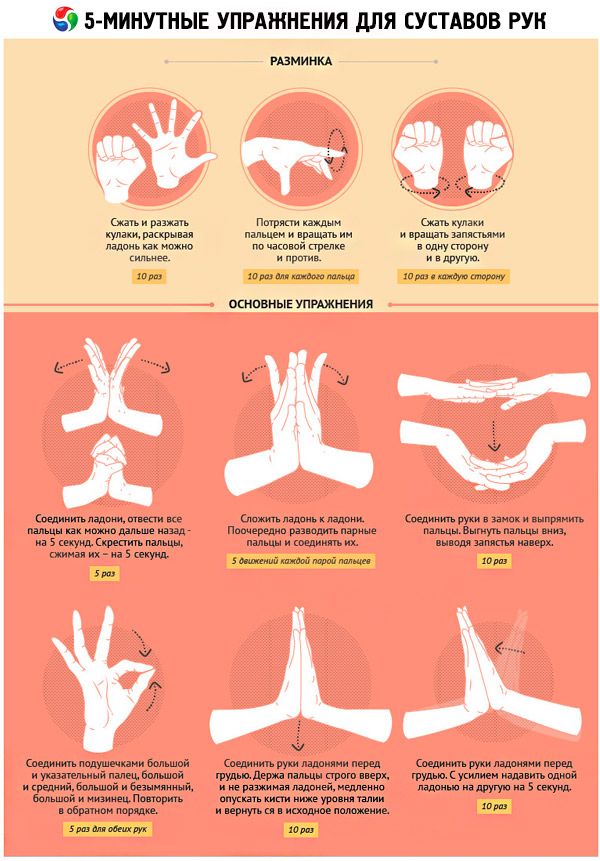
На первом этапе лечения рекомендуют проводить такие упражнения:
- Руку кладут на поверхность стола. Делают интенсивные сгибательные и разгибательные движения всеми пальцами, и каждым отдельным пальцем.
- Рука упирается на поверхность стола. Фиксируют проксимально находящуюся фалангу здоровой рукой, после чего делают интенсивные сгибания и разгибания межфаланговых суставов.
- Локтями упираются на поверхность стола, кисти устанавливают вместе, расположив их кверху. Сводят и разводят пальцы, помогая здоровой рукой.
- Достают подушечками пальцев до различных точек на той же ладони.
- Захватывают пальцами разнокалиберные предметы, от мелких до крупных.
- Используя пальцы, вращают на столе небольшой мячик, в одну и в другую сторону.
Упражнения проводят медленно, с повторами от 5 до 8 раз.
Кроме того, практикуют подобные упражнения в теплом бассейне. При этом в воде должна находиться вся конечность до плеча.
Второй восстановительный этап состоит из следующих занятий:
- выполнение щелчков пальцами по различным по весу и текстуре предметам (мягкая подушечка, дерево, мячик и пр.);
- натягивание резинки пальцами;
- бросание и ловля небольшого мячика;
- подбрасывание шариков разного размера.
Дополнительный эффект оказывает перевязка кисти на ночь, а также общее облегчение трудового процесса, до полного восстановления функции конечности.
Профилактика
Профилактика запястного синдрома заключается в умеренных физических нагрузках, которые способствовали бы расслаблению кисти. Немаловажно также закрепить и ввести в привычку некоторые двигательные навыки:
- держать осанку;
- избегать резких движений;
- научиться расслабляться.
Для профилактики карпального синдрома следует тщательно спланировать и обустроить рабочее место. Оно должно быть оборудовано таким образом, чтобы периодически можно было расслабить кисть и запястный сустав.
Сиденье должно быть комфортным, с анатомической спинкой и поручнями, расположенными так, чтобы рука опиралась на локтевой сустав, но не на лучезапястный.
Примерно через каждых 45-60 мин желательно встать с рабочего места, размяться, проделать гимнастические упражнения для рук и кистей.
Если придерживаться перечисленных простых правил, то вполне можно предупредить появление синдрома карпального канала.


 [
[