Медицинский эксперт статьи
Новые публикации
Синдром Валленберга-Захарченко
Последняя редакция: 05.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
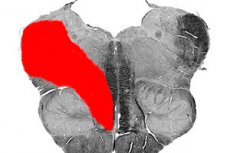
В медицине существует целый ряд заболеваний, именуемых альтернирующими медуллярными синдромами мозгового ствола. Среди них одним из наиболее распространенных считается синдром Валленберга-Захарченко. Заболевание было описано ещё в 1895 году доктором-психотерапевтом Адольфом Валленбергом. Впоследствии, через 16 лет, другой врач-невропатолог М. А. Захарченко дополнил описание патологии.
Синдром Валленберга-Захарченко характеризуется поражением заднелатеральной области медуллярной части покрышки, локализованной на уровне продолговатого мозга. Пораженные структуры представлены двойным ядром (9, 10 нервы), ядром пути спинного мозга (5 нерв), симпатическими волокнами центра Будге, веревчатым телом, медиальной петлей, вестибулярными ядрами (8 нерв) и пр.
Далее предлагаем вашему вниманию описание классического развития синдрома Валленберга-Захарченко.
Альтернирующий синдром Валленберга-Захарченко
Такие патологии, которые все вместе именуют альтернирующими синдромами, получили данной название от термина «альтернанс», что с латыни переводится как «противоположный». В их число входит и синдром Валленберга-Захарченко, а также другие синдромы, сопровождающиеся поражением черепно-мозговых нервов на фоне центральных двигательных парезов и гипестезий в противоположной половине туловища. Так как парез затрагивает и тело, и конечности, то его именуют гемипарезом, а протекающие по аналогии сенсорные нарушения – гемигипестезией. Из-за специфики клинических особенностей альтернирующие синдромы в невропатологии называют также «перекрестными симптомокомплексами».
Неврологи выделяют ряд таких перекрестных симптомокомплексов. Среди них – бульбарные (связанные с поражением продолговатого мозга), понтинные (связанные в поражением моста) и педункулярные (связанные с дефектом ножки мозга) нарушения. Синдром Валленберга-Захарченко в данном ракурсе относится к бульбарным заболеваниям.
Код по МКБ-10
Эпидемиология
Особенно часто синдром Валленберга-Захарченко развивается в результате ишемического инсульта. При закупорке интракраниальной зоны позвоночной артерии сочетаются устойчивые альтернирующие признаки повреждения продолговатого мозга и преходящие признаки ишемии оральных участков ствола мозга, височной и затылочной доли. Синдром Валленберга-Захарченко развивается примерно в 75% подобных случаев.
Синдром диагностируется преимущественно у пациентов старше 50 лет, вне зависимости от половой принадлежности.
 [1]
[1]
Причины синдрома Валленберга-Захарченко
Наиболее часто встречающейся причиной развития синдрома Валленберга-Захарченко считается тромбоз задненижней мозжечковой артерии (ветви позвоночной артерии), а также дефицит кровотока в вертебрально-базилярном бассейне.
Основу для болезненных процессов могут составлять такие состояния:
- Инсульт – это наиболее распространенная причина, провоцирующая развитие синдрома. Так, этиологическим фактором при ишемическом инсульте является тромбоэмболия, спастическое состояние системы артериальных сосудов (в частности, позвоночная, мозговая, базилярная артерия). О геморрагическом инсульте говорят, когда имеется кровоизлияние из названных артерий.
- Опухолевый процесс в головном мозге может затрагивать непосредственно ствол, либо располагаться рядом с ним, оказывая давление на стволовые структуры.
- Воспалительные реакции в головном мозге – энцефалит, абсцесс, менингит, с распространением на стволовые ткани.
- Травмы головы, черепно-мозговые повреждения – в частности, переломы черепных костей, которые участвуют в формировании задней черепной ямки.
- Полиомиелит, сифилис.
Факторы риска
Существуют внешние и внутренние факторы, которые способны повлиять на развитие синдрома Валленберга-Захарченко:
- возраст старше 50 лет;
- нарушения со стороны свертывающей системы крови;
- высокое содержание холестерина в крови;
- вредные привычки – курение и употребления спиртных напитков;
- травмы головы;
- наследственные патологии;
- ожирение, сахарный диабет;
- септические осложнения;
- длительное употребление оральных контрацептивных препаратов, гормональная терапия;
- химиотерапия;
- тяжелый восстановительный послеоперационный этап;
- малоподвижный образ жизни;
- вынужденное длительное неудобное положение тела и конечностей;
- сильные перепады температур, длительные переохлаждения, тепловые удары;
- злокачественные образования;
- болезни сердечно-сосудистой системы;
- стрессы, нестабильность нервной системы.
Патогенез
Продолговатый мозг отличается небольшими размерами, а также сложным анатомическим строением и многочисленной функциональной нагрузкой. Даже незначительные болезненные очаги в нем приводят к появлению различных клинических признаков – односторонних или двусторонних. При патологиях продолговатого мозга обнаруживаются нарушения функциональной способности 9-12 пары черепно-мозговых нервов. Характеризуется заболевание также пирамидными двигательными расстройствами, изменениями чувствительности в области лица и тела, сбоями функций мозжечка, вазомоторной системы, а также другими нарушениями со стороны вегетативной нервной системы.
Поражение продолговатого мозга часто наблюдается на фоне сосудистых, воспалительных или опухолевых патологий, касающихся нервной системы. Непосредственное истечение крови в продолговатый мозг случается редко: синдром Валленберга-Захарченко чаще обусловлен размягчением мозговых структур – например, при полиомиелите. Такое поражение наиболее опасно, из-за высокого риска развития паралича дыхательной системы.
 [2]
[2]
Симптомы синдрома Валленберга-Захарченко
Классическое течение синдрома Валленберга-Захарченко определяется такой симптоматикой:
- дисфункция мускулатуры мягкого неба с голосовыми связками;
- одностороннее нарушение двигательной координации по мозжечковому типу;
- симптомокомплекс (триада) Горнера (Бернара-Горнера): опущение верхнего века, аномальное сужение зрачка, западание глазного яблока;
- диссоциированное нарушение чувствительности (страдают преимущественно средние и каудальные зоны Зельдера).
Течение заболевания может несколько отоличаться, в зависимости от варианта патологии (их мы описали ниже).
Первые признаки синдрома Валленберга-Захарченко довольно типичны:
- нарушенное глотание;
- нарушенная речь (вплоть до полной невозможности говорить);
- частичная потеря функциональности мягкого неба;
- обездвиживание голосовых связок;
- триада Горнера (птоз, миоз, энофтальм);
- вестибулярно-мозжечковые нарушения («пустая» двигательная активность конечностей, дрожь, потеря равновесия, нистагм);
- боли в голове или лице (частичные или полные).
Перечисленные клинические особенности объясняются перекрытием задненижнего мозжечкового артериального сосуда, что влечет за собой некроз наружных областей продолговатого мозга, зоны выхода тройничного нерва и волокон симпатической системы.
Стадии
Классификация синдрома Валленберга-Захарченко по стадиям не всегда целесообразна, поэтому её используют не многие специалисты. Тем не менее, она существует и состоит из четырёх этапов патологического процесса:
- Острый период синдрома Валленберга-Захарченко.
- Ранний восстановительный период пациента, с формированием участков некроза и развитием коллатерального кровотока.
- Поздний период восстановления, с формированием рубцовых изменений тканей.
- Период остаточных явлений синдрома Валленберга-Захарченко.
Формы
Синдром Валленберга-Захарченко развивается в результате закупорки задненижней мозжечковой артерии. Болезнь проявляется со стороны поражения парезом или параличом мягкого неба с голосовой связкой, поражением симпатических волокон и тройничного нерва (сегментарный тип), мозжечковыми нарушениями (атаксия, нистагм). С противоположной стороны теряется болевая и температурная чувствительность, движения нарушаются в виде формирования параличей или парезов.
Невропатолог М. А. Захарченко выделил ряд вариантов патологии:
- Первый вариант синдрома Валленберга-Захарченко протекает с развитием паралича мягкого неба с голосовой связкой и отклонением языка в сторону, противоположную пораженной. Наблюдается симптомокомплекс Горнера, потеря небного и глоточного рефлекса, ухудшается электровозбудимость мягконебной мускулатуры, нарушается глотание и речь, пропадает болевая и температурная чувствительность части лица со стороны патологии. Происходят нарушения трофики кожных покровов ушной раковины, появляется герпетическая сыпь, сухость и шелушение кожи в зоне роста волос и на лице, развивается атрофический насморк. Со здоровой стороны наблюдаются диссоциированные нарушения болевых и температурных ощущений на теле, конечностях.
- Второй вариант синдрома Валленберга-Захарченко несколько отличается от первого варианта. При распространении патологического процесса к вышерасположенным структурам до моста происходит повреждение 6-7 черепных нервов. Фиксируется симптом Горнера, нарушается координация и статика, появляется парез голосовой связки с мягким небом. С противоположной стороны регистрируется гемианестезия.
- Третий вариант течения синдрома Валленберга-Захарченко характеризуется параличом части мягкого неба с голосовой связкой и отклонением языка в противоположную сторону. Отсутствует глоточный и небный рефлекс, нарушается глотание и речь, наблюдается симптомокомплекс Горнера, нарушается чувствительность одной стороны лица, ухудшается трофика кожных и слизистых покровов. Развивается атрофический насморк, локомоторная атаксия, нарушается статика. Обнаруживается замедление сердечного ритма, изменяются вкусовые ощущения на одной стороне языка. Пациента беспокоит головокружение (иногда – с рвотой), нистагм по направлению к пораженной области. С противоположной стороны регистрируется диссоциированный сбой чувствительности на теле и конечностях.
- Четвертый вариант течения синдрома Валленберга-Захарченко наблюдается при распространении процесса в нисходящие отделы вплоть до пересечения пирамидных путей. Наблюдается парез мягкого неба с голосовой связкой, симптомокомплекс Горнера, нарушается координация конечностей и статика, обнаруживается перекрестная триплегия (либо гемиплегия), а также альтернирующее чувствительное расстройство (в области поражения на лице, с противоположной стороны – на теле и конечностях).
 [3]
[3]
Осложнения и последствия
При синдроме Валленберга-Захарченко, как и при всех альтернирующих синдромах, могут возникать серьезные осложнения. При спастических гемипарезах развиваются суставные контрактуры, которые только усугубляют двигательные нарушения. При парезе нервов наблюдается нарушение симметрии лица, что становится значительной эстетической проблемой. При одностороннем парезе глазодвигательной группы возникает двоение, негативно влияющее на функцию зрения.
Наиболее опасные осложнения развиваются на фоне прогрессирования патологии, при распространении процесса на мозговые участки, отвечающие за дыхательную и сердечно-сосудистую функциональность.
Качество восстановления пациентов зависит от множества факторов, и заранее предсказать последующее развитие событий и исход синдрома Валленберга-Захарченко практически невозможно.
Диагностика синдрома Валленберга-Захарченко
Определить наличие синдрома Валленберга-Захарченко можно уже во время осмотра невропатолога. Полученная визуальная информация позволяет поставить предварительный диагноз, установив локализацию проблемы. По характеристикам течения заболевания можно примерно представить и этиологию синдрома. Поэтому зачастую дифференциальная диагностика проводится уже в момент первичного врачебного осмотра.
Для опухолевых процессов характерно неуклонное усиление симптоматики на протяжении пары месяцев (в некоторых случаях – даже нескольких недель).
При воспалительных процессах наблюдаются преимущественно общие интоксикационные признаки: высокая температура, слабость, сонливость, сухость слизистых и пр.
При инсультах альтернирующий синдром всегда развивается резко, с быстрым нарастанием симптоматики одновременно с изменением показателей кровяного давления.
При геморрагическом инсульте наблюдается атипичная картина альтернирующего синдрома, что можно объяснить нечеткостью ограничения болезненного очага вследствие выраженных перифокальных реакций (отечность, реактивные признаки).
Для уточнения причины развития синдрома Валленберга-Захарченко врач назначает дополнительную диагностику.
Инструментальная диагностика включает в себя такие процедуры:
- Магнитно-резонансная томография головного мозга (помогает рассмотреть воспаленную область, место кровоизлияния, опухолевый процесс, зону инсульта, различить геморрагический или ишемический инсульт, оценить выраженность давления на стволовые структуры).
- Транскраниальная допплерография мозговых сосудов (выявляет нарушения мозгового кровообращения, симптомы тромбоэмболии, локальный спазм сосудов головного мозга).
- Ультразвуковое исследование экстракраниальных сосудов (помогает диагностировать окклюзию позвоночных, сонных артерий).
Анализы крови и мочи проводят в общем порядке, однако они малоинформативны в диагностике синдрома Валленберга-Захарченко. Возможно проведение люмбальной пункции – если подозревается инфекционно-воспалительная патология. При инфекционном воспалении ликвор будет мутным, будет наблюдаться повышенное содержание клеточных элементов за счет нейтрофилов, также будут определяться бактерии. Дополнительные бактериологические и вирусологические анализы помогут идентифицировать возбудителя.
К кому обратиться?
Лечение синдрома Валленберга-Захарченко
Начинать лечение синдрома Валленберга-Захарченко необходимо как можно раньше. Основная цель такого лечения заключается в нормализации функции жизненно важных органов и участков мозга, а также в устранении отека тканей и стабилизации кровообращения.
Общие мероприятия включают в себя применение противоотечных препаратов и нейропротекторов, а также средств, корректирующих показатели артериального давления. При формировании тромба назначают тромболитическую, сосудистую терапию.
В целом начальная терапия при синдроме Валленберга-Захарченко состоит из следующих этапов:
- кислородные ингаляции, аппаратное искусственное дыхание;
- стабилизация артериального давления (при повышении показателей вводят Магния сульфат, Энап, Метопролол);
- устранение отека мозговых тканей (L-лизин, Фуросемид, Маннит);
- коррекция питания нервных клеток (Пирацетам, Кавинтон, Нейробион, Цераксон, Нейромакс и пр.);
- введение тромболитиков или антикоагулянтов (Актилизе, Гепарин, Клексан);
- симптоматическая терапия с применением анальгетиков, противовоспалительных препаратов, антибиотиков.
Реабилитационный период контролируется общей командой таких специалистов, как реабилитолог, мануальный терапевт, врач ЛФК, физиотерапевт.
Лекарства при синдроме Валленберга-Захарченко
|
Способ применения и дозировка |
Побочные проявления |
|
|
Метопролол |
В остром периоде препарат вводят внутривенно, в индивидуальных дозах (аналог Беталок). В дальнейшем, при необходимости, принимают внутрь по 100-150 мг в сутки за 1-2 приема. |
Брадикардия, ощущение сердцебиения, ощущение усталости, головокружение, тошнота, одышка. |
|
Фуросемид |
Вводят инъекционно, в индивидуально подобранной дозе, с учетом рекомендованной среднесуточной дозировки 1500 мг. |
Нарушения электролитного баланса, артериальная гипотензия, тошнота, острый панкреатит, зуд, крапивница. |
|
Нейробион |
Вводят внутримышечно, в остром периоде – по одной ампуле в сутки, далее – по одной ампуле 1-3 раза в неделю. |
Нервное возбуждение, головокружение, тошнота, боль в животе. |
|
Клексан |
Вводят подкожно, в индивидуально подобранной дозировке, под контролем свертывающих свойств крови. |
Геморрагические эпизоды, боль в голове, аллергические реакции. |
|
Гепарин |
Вводят внутривенно или подкожно, в индивидуальных дозировках. За 1-3 суток до отмены препарата назначают непрямые антикоагулянты. |
Тромбоцитопения, боль в голове, повышение уровня печеночных трансаминаз, остеопороз, кожная сыпь. |
Витамины и особенности питания
Рацион питания пациентов, у которых был диагностирован синдром Валленберга-Захарченко, должен быть максимально витаминизирован. Он должен состоять из фруктов, овощей, злаков, ягод, молочной продукции и растительных масел. В ежедневное меню включают продукты, содержащие пищевые волокна – для нормализации функции кишечника и предупреждения повышения уровня холестерина.
Важно употреблять продукты с повышенным содержанием омега-3 жирных кислот. Они присутствуют в рыбе (скумбрия, тунец, лосось), рыбьем жире, и помогают препятствовать тромбообразованию и стабилизировать кровообращение.
Также рекомендуется потреблять больше продуктов, состав которых включает витамин E: это проростки пшеницы, растительные масла (льняное, оливковое), льняное семя, семечки подсолнечника, авокадо. Витамин E обладает свойствами антиоксиданта. Он укрепляет сосуды, улучшает иммунитет, предупреждает развитие ишемической болезни сердца.
Исключают из рациона маргарин, жирные мясные продукты, копчености, кондитерские изделия.
Решение об употреблении дополнительных витаминов комплексных аптечных препаратов, принимает лечащий доктор. Может быть рекомендован дополнительный прием никотиновой кислоты, фолиевой кислоты, витаминов B6 и B12.
Физиотерапевтическое лечение
Для получения наиболее оптимального терапевтического результата для пациентов, перенесших синдром Валленберга-Захарченко, применяют специфические варианты физической нагрузки, предполагающей воздействие на пораженную зону. При помощи такого воздействия удается устранить отечность, восстановить поврежденные сосуды и ткани головного мозга.
Современные методы позволяют повлиять на ту область, которая сильней всего пострадала при синдроме. Стимуляция кровообращения и питания тканей особенно необходимы для скорейшей реабилитации больного.
Физиотерапия в данном случае преследует такие цели:
- восстановление речевой активности;
- регуляция физической активности (восстановление координации и некоторых утраченных функций).
- Среди наиболее эффективных методов физического воздействия можно выделить:
- Электрофорез, на фоне параллельного лечения медикаментами. Продолжительность одного сеанса может составить 10-30 минут.
- Электромиостимуляция, помогает восстановить кровообращение и кровоснабжение пораженных областей. Процедуры проводят в течение длительного курса, до стойкого улучшения состояния пациента.
- Дарсонвализация, используется для активизации базовых процессов в поврежденных конечностях.
- Магнитная терапия, повышает сопротивляемость организма заболеваниям, нормализует сосудистый тонус, ускоряет сосудистый кровоток, расширяет капиллярную систему.
Кроме этого, для восстановления организма после синдрома Валленберга-Захарченко часто назначают вибрационный массаж, холодовые и тепловые процедуры, аппликаторное нанесение парафина на пораженные области, а также применение компрессов из озокерита. Прекрасные отзывы получены от пациентов, принимавших лечебные ванны с хвойными и солевыми экстрактами.
Народное лечение
На протяжении острого периода синдрома Валленберга-Захарченко пациент должен лечиться только в условиях стационара. На реабилитационном этапе, когда происходит восстановление функциональной способности организма, разрешается проводить домашнее лечение, с использованием средств традиционной и народной медицины. Так, народные лекари предлагают для ускорения выздоровления применять такие рецепты:
- Измельчают 1 ч. л. измельченного корневища пиона, настаивают в 200 мл кипятка в течение часа. Принимают по 1 ст. л. средства через каждые три часа.
- Принимают теплые ванны с добавлением отвара корневища коричного шиповника. Такие процедуры проводят один раз в два дня, на курс предполагается проведение не менее 25 процедур.
- Заливают 200 мл кипятка 1 ст. л. еловых иголок, настаивают в течение часа, фильтруют. Добавляют сок от половины лимона и принимают на пустой желудок понемногу в течение дня. Курс лечения – не менее 60 дней подряд.
- Принимают мумие в количестве 2 г перед сном, в течение 28 дней. Далее следует сделать перерыв 10 дней, после чего курс можно возобновить.
- Смешивают 5 частей иголок сосны с 2 частями шелухи лука и 2 частями ягод шиповника. Заливают 2 ст. л. смеси 1 литром воды, кипятят в течение 10 минут, далее переливают в термос и выдерживают в нем 10-12 часов. Полученное средство готовят ежедневно и пьют в течение дня вместо воды или чая.
- Смешивают 100 г меда и столько же лукового сока. Принимают средство по 1 ст. л. после каждого приема пищи. Хранят в холодильнике.
В течение всего восстановительного периода пациентам рекомендуют включать в рацион финики и сырые перепелиные яйца.
Лечение травами
- Смешивают по 100 г ромашкового цвета, зверобоя, бессмертника и почек березы. Всыпают в кастрюлю 10 г смеси, заливают 500 мл кипятка, выдерживают 30 минут, фильтруют. Принимают по 200 мл настоя на ночь, с одной чайной ложкой меда, а также утром за 30 минут до первого приема пищи.
- Делают смесь из мелиссы, вереска, боярышника, душицы, ягод шиповника и мордовника. Запаривают в термосе 500 мл кипятка и 40 г смеси. Пьют настой на протяжении дня. Курс лечения – 2 месяца.
- В 200 мл кипятка насыпают 1 ст. л. шалфея, принимают внутрь вместо чая. Также принимают ванны с отваром шалфея (300 г растения на 10 л воды).
- Берут равные части корней валерианы, пиона и синюхи. Заливают 20 г смеси одним литром воды, кипятят 30 минут на малом огне, фильтруют. Принимают перед сном по 100 мл, ежедневно.
- Корневища щавеля нарезают, заливают водкой (1 часть корня на 10 частей водки), настаивают 3 недели. Фильтруют и принимают по 40 капель с водой три раза в сутки.
Гомеопатия
В период восстановления после синдрома Валленберга-Захарченко врач-гомеопат может порекомендовать лечение одним или несколькими гомеопатическими средствами. Основная цель такого лечения – это восстановление утраченных функций и улучшение качества жизни больного. К примеру, пациенту могут быть предложены такие гомеопатические препараты:
- Ликоподиум клаватум – восстанавливает двигательные возможности конечностей;
- Калькарея флуорика – стабилизирует обменные процессы, улучшает состояние сосудов;
- Арника – ускоряет тканевую регенерацию, особенно подходит для левостороннего поражения;
- Лахезис – «левосторонний» препарат, улучшающий микроциркуляцию в пораженных отделах головного мозга;
- Ботропс – «правосторонний» препарат, улучшающий кровоснабжение тканей и ускоряющий рассасывание тромба;
- Буфо рана – помогает восстановить нарушенную речевую функцию, обладает успокаивающими свойствами;
- Латирус сативус – восстанавливает двигательные возможности нижних конечностей;
- Геллеборус нигер – проясняет сознание больного, избавляет от заторможенности;
- Нукс вомика – улучшает работу нервной системы, восстанавливает функциональность органов брюшной полости и малого таза.
Среди комплексных гомеопатических средств при синдроме Валленберга-Захарченко зачастую применяют следующие:
- Убихинон композитум (Heel) – позволяет восстановить трофику и нервную проводимость. Вводят препарат внутримышечно, по 2,2 мл 1-3 раза в неделю, в течение 2-5 недель;
- Церебрум композитум – предупреждает нарушения мозгового кровообращения, ускоряет регенерацию тканей головного мозга. Препарат вводят внутримышечно, по 2,2 мл до трех раз в неделю, на протяжении 3-6 недель;
- Эскулюс композитум – нормализует сосудистое кровообращение, стимулирует восстановление нервных структур. Препарат принимают по 10 капель трижды в сутки, примерно за 15 минут до приема пищи, в течение 4-6 недель.
Препараты подбирает специалист, основываясь не только на имеющейся симптоматике, но и на общем самочувствии пациента, на его конституциональных особенностях.
Хирургическое лечение
- Каротиноидная эндартерэктомия.
Данная операция предусматривает удаление внутренней оболочки пораженного артериального сосуда вместе с образовавшимся внутри него тромбом. Такое вмешательство позволяет минимизировать риск повторных поражений головного мозга: чаще всего оно показано в случае, если сужение просвета артерии превышает 70%, либо при диагностированном хроническом дефиците мозгового кровообращения. Хирургический доступ к месту вмешательства находится в районе шеи. Один из рисков данной операции – это отрыв тромба от стенки артерии с дальнейшим развитием ишемического инсульта. Чтобы избежать такого осложнения, хирург вводит в просвет артерии своеобразный «фильтр».
- Операция ангиопластики и стентирования.
Оба вышеупомянутых метода обычно сочетаются друг с другом. Сущность ангиопластики заключается в следующем: в просвет пораженного участка артериального сосуда вводят специальный катетер (чаще через подводящий сосуд, с обязательным рентгенографическим наблюдением). Далее на конце катетера надувают баллончик, который помогает расширить просвет сосуда. Проводят ангиопластику пораженных артерий. Далее приступают к стентированию: устанавливают специальную конструкцию в виде каркаса, которая фиксирует просвет сосуда и предупреждает формирование в нем тромбов.
Профилактика
Профилактика синдрома Валленберга-Захарченко должна проводиться комплексно и по нескольким направлениям. В первую очередь, желательно определить вероятность наследственной предрасположенности, провести генно-молекулярное и биохимическое исследование крови. Особенно актуально проведение тщательной диагностики тем людям, которые обладают факторами, предполагающими риск повышенного тромбообразования. Например, высокая степень риска однозначно присутствует у пациентов, которые ранее уже имели эпизоды беспричинных или повторных тромбозов, появившихся после незначительных провоцирующих факторов: мелких травматических повреждений, беременности и пр.
Основными мерами, которые позволят избежать развития синдрома Валленберга-Захарченко, являются такие:
- обеспечение умеренных физических нагрузок, с исключением чрезмерной активности и гиподинамии (оптимальными считаются пешие прогулки в зеленой зоне – в парке, сквере, в лесу);
- ежедневное употребление достаточного количества жидкости, ношение удобной одежды;
- профилактика инфекционных патологий, процедуры закаливания, укрепление иммунной защиты, полноценный витаминизированный пищевой рацион;
- отказ от курения и злоупотребления спиртными напитками;
- исключение длительного пребывания под палящими солнечными лучами, в условиях жары или сильного холода;
- периодическая профилактическая витаминотерапия, прием антикоагулянтов (при наличии показаний).
Прогноз
Исход заболевания во многом зависит от того, насколько своевременно балы оказана больному медицинская помощь. Промедление с госпитализацией приводит к тому, что пациент становится инвалидом – меньше 20% таких людей смогут прожить дольше пяти лет.
Неотложная помощь пациенту с синдромом Валленберга-Захарченко должна быть оказана в первые 2-3 часа, начиная с момента появления первого признака патологии. Только в такой ситуации человеку можно спасти жизнь и добиться дальнейшего относительного восстановления утраченных функций. Вероятность полного исцеления составляет не более 2-3%.
На возможный неблагоприятный прогноз указывают следующие признаки:
- развитие синдрома «запертого» человека (синдрома деэфферентации), при котором теряется адекватная реакция пациента на любые внешние раздражители вследствие тетраплегии и паралича бульбарных, мимических и жевательных мышц;
- нарушения дыхательной, сердечно-сосудистой и терморегулирующей функции;
- присутствие неврологических нарушений в течение 12 и более месяцев.
Как правило, синдром Валленберга-Захарченко приводит к тому, что пациент становится инвалидом.

