Медицинский эксперт статьи
Новые публикации
Субаортальный стеноз
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
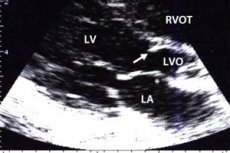
При гипертрофии и других дефектах миокарда в зоне межжелудочковой перегородки происходит нарушение транспортировки крови в аорту. Данный участок предшествует области аортального клапана, поэтому данное сужение характеризуют, как субаортальный стеноз выводящего канала. У пациентов в момент сокращения левого желудочка возникает обструкция, препятствующая кровотоку, что проявляется головокружением, нарушением сознания и дыхания. Лечение может быть, как консервативным, так и хирургическим, в зависимости от формы и клинической картины заболевания.
Идиопатический гипертрофический субаортальный стеноз
Если причины появления субаортального стеноза выявить не удается, и также невозможно найти взаимосвязь между развитием патологии и какими-либо повреждающими и наследственными факторами, то такое заболевание называют идиопатическим.
Термин применяют по отношению к стенозам, спровоцированным неустановленными причинами или возникшим самопроизвольно.
Говоря о гипертрофическом субаортальном стенозе, имеют в виду аномальное разрастание миофибрилл, которое может проявляться следующими формами:
- кольцевидный гипертрофический стеноз (имеет вид воротника, охватывающего канал);
- полулунный гипертрофический стеноз (обладает формой гребня на перегородке или створке митрального клапана);
- тоннельный стеноз (поражается весь канал крововыведения из левого желудочка).
Анатомические варианты
Существует спектр вариантов подклапанного аортального стеноза, возникающего изолированно или в сочетании с другими. Они заключаются в следующем:
- Тонкая дискретная мембрана: наиболее распространенное поражение
- Фиброзно-мышечный гребень
- Диффузное фиброзно-мышечное туннелеобразное сужение выносящего тракта левого желудочка (LVOT). [1], [2]
- Дополнительная или аномальная ткань митрального клапана
У большинства пациентов обструкцию вызывает мембрана, прикрепленная к межжелудочковой перегородке или охватывающая выносящий тракт левого желудочка. [3], [4], [5] Его положение может быть любым: от непосредственно под аортальным клапаном до левого желудочка. Отмечено, что основание створок аортального клапана вовлекается в эту субаортальную ткань, что ограничивает подвижность и расширяет выносящий тракт левого желудочка.
Код по МКБ-10
Эпидемиология
Подклапанный аортальный стеноз — редкое заболевание, наблюдаемое у младенцев и новорожденных, но второй наиболее распространенный тип аортального стеноза. Он ответственен примерно за 1% всех врожденных пороков сердца (8 из 10 000 новорожденных) и от 15% до 20% всех фиксированных обструктивных поражений выносящего тракта левого желудочка.
У детей с врожденным стенозом аорты наблюдается от 10 до 14% случаев подклапанного стеноза аорты. Это чаще встречается у мужчин и составляет от 65% до 75% случаев, [6], [7] с соотношением мужчин и женщин 2:1. Распространенность подклапанного аортального стеноза составляет 6,5% от всех врожденных пороков сердца у взрослых. [8]
Одклапанный аортальный стеноз связан с другими пороками развития сердца в 50–65% случаев. [9] В отчете о 35 пациентах были обнаружены сопутствующие поражения.
- Дефект межжелудочковой перегородки (ДМЖП) (20%)
- Открытый артериальный проток (34%)
- Легочный стеноз (9%)
- Коарктация аорты (23%)
- Различные другие поражения (14%)
Среди всех обструкций выводящего отдела левого желудочка субаортальный стеноз встречается примерно в 10-30% случаев.
Отмечается, что проблема чаще возникает у мужчин (в полтора-два раза чаще, чем у женщин).
Сопутствующими патологиями в большинстве случаев становятся:
- двустворчатый аортальный клапан;
- клапанный стеноз аорты;
- коарктация аорты;
- открытый артериальный проток;
- дефект межжелудочковой перегородки;
- тетрада Фалло;
- полная атриовентрикулярная коммуникация.
Примерно 20-80% пациентов с врожденным субаортальным стенозом имеют сопутствующие врожденные сердечные пороки, а у 50% диагностируется нарастающая недостаточность аортального клапана, что связано с гемодинамическими нарушениями. Помимо этого, субаортальный стеноз может быть одним из проявлений комплекса Шона.
Врожденный изолированный стеноз – редкий диагноз среди новорожденных младенцев и детей первого года жизни. В более старшем возрасте патология может существовать скрыто в течение многих лет. Тем не менее, после 30 лет врожденный субаортальный стеноз уже практически не встречается. [10]
Причины субаортального стеноза
Развитию фиксированного подклапанного стеноза аорты способствуют многие механизмы, например, генетические факторы, гемодинамические нарушения, наблюдаемые при других поражениях сердца, или лежащая в основе морфология выносящего тракта левого желудочка, которая увеличивает турбулентность в выносящем тракте. [11] Различные дефекты (преимущественно врожденные) могут вызывать развитие субаортального стеноза. В частности, к таким дефектам можно отнести:
- неправильное прикрепление передней митрально-клапанной створки к межжелудочковой мембране, нарушения со стороны митрального клапана или хорд;
- утолщение, уплотнение митрального клапана с формированием механического препятствия;
- обособленное расхождение передней митрально-клапанной створки с хордами;
- парашютовидное искривление митрального клапана;
- гипертрофия мускулатуры выводного канала левого желудочка;
- фиброзные утолщения ниже аортального клапана с циркуляторным охватом выводного отдела левого желудочка и пр.
Патологические изменения могут касаться, как структур подклапанного пространства аортального клапана, так и расположенных в непосредственной близости анатомических элементов (например, митрального клапана). [12]
Факторы риска
Основным фактором развития субаортального стеноза является генетическое нарушение. Наследственные формы заболевания сопровождаются недостатком формирования белков сокращения миокарда. Нередки и случаи идиопатического спонтанного субаортального стеноза.
В большинстве случаев специалисты упоминают о следующих провоцирующих факторах:
- гипертрофия межжелудочковой перегородки;
- обменные расстройства, в том числе сахарный диабет, тиреотоксикоз, ожирение, амилоидоз;
- химиотерапевтическое лечение;
- употребление анаболиков, наркотических средств;
- соединительнотканные заболевания;
- бактериальные и вирусные инфекционные патологии;
- хроническая алкогольная зависимость;
- облучение, в том числе и лучевое лечение;
- синдром спортивного сердца.
Субаортальный стеноз, обусловленный гипертрофией межжелудочковой перегородки, приводит к стойкому нарушению кровообращения. В момент сократительной активности кровь транспортируется между клапанной створкой и перегородкой. Вследствие недостаточного давления происходит большее перекрытие митрального клапана выводящего канала левого желудочка. В итоге в аорту поступает недостаточно крови, затрудняется легочной отток, развивается сердечный и мозговой дефицит, развивается аритмия.
Патогенез
Врожденный субаортальный стеноз сопровождается структурными изменениями подклапанного пространства аортального клапана, либо дефектами развития близко расположенных структур – например, митрального клапана.
Мембранозно-диафрагмальный стеноз может обусловливаться присутствием в выводящем отделе левого желудочка циркулярно-фиброзной мембраны с отверстиями, либо фиброзно-серповидной складки, уменьшающей более половины выводящего пути левого желудочка. Мембранное отверстие может достигать 5-15 мм. В большинстве случаев мембрана локализуется сразу под фиброзным кольцом аортального клапана, либо немного ниже, и прикрепляется по основанию передней митрально-клапанной створки к межжелудочковой перегородке ниже правокоронарной или некоронарной створки.
Валиковидный субаортальный стеноз проявляется фиброзным уплотнением по типу валика, с локализацией на 5-20 мм ниже аортального клапана.
Фиброзно-мышечный субаортальный стеноз – это своеобразное утолщение, похожее на «воротник», с локализацией на 10-30 мм ниже аортального клапана, контактирующее с передней митрально-клапанной створкой, «обнимающее» выводящий отдел левого желудочка по типу полулунного валика. Сужение может быть довольно длинным, до 20-30 мм. Патология часто обнаруживается на фоне гипоплазии клапанного фиброзного кольца и изменениями со стороны клапанных створок.
Туннелевидный субаортальный стеноз – это наиболее выраженный тип данной патологии, который характеризуется интенсивными гипертрофическими изменениями мускулатуры выводящего пути левого желудочка. В результате формируется фиброзно-мышечный туннель длиной 10-30 мм. Просвет его сужен, что связано с плотными фиброзными наслоениями. Левожелудочковая мускулатура гипертрофирована, отмечается субэндокардиальная ишемия, фиброз, иногда – сильная гипертрофия межжелудочковой перегородки (сравнительно с задней левожелудочковой стенкой), а также гистологически дезориентированные волокна мускулатуры. [13]
Симптомы субаортального стеноза
Выраженность и интенсивность клинической картины зависит от степени сужения выводного канала. Чаще всего фиксируются следующие первые признаки:
- периодические эпизоды помутнения сознания, полуобмороки и обмороки;
- одышка;
- боли в груди (эпизодические или постоянные);
- нарушения ритма сердца;
- тахикардия, приступообразное учащенное сердцебиение;
- головокружения.
Симптоматика усиливается на фоне физических нагрузок, при переедании, употреблении алкоголя, волнении, страхе, резкой смене положения тела. Сердечные боли имеют сходство со стенокардией, однако при субаортальном стенозе прием нитратов (Нитроглицерина) не облегчает, а усиливает боль.
Со временем патология усугубляется. В ходе врачебного осмотра выявляется левостороннее смещение верхушечного толчка, его раздвоение или усиление. В области сонных артерий пульс двухволновой (дикротический), склонный к быстрому возрастанию. Вследствие повышенного венозного давления шейные сосуды расширены, нижние конечности отекают, отмечается накопление жидкости в брюшной полости (асцит) и в плевральной полости (гидроторакс).
Сердечный шум аускультируется в момент систолы над верхушкой, его громкость усиливается в вертикальном положении, на вдохе и в период задержки дыхания. [14]
Осложнения и последствия
Специалисты говорят о нескольких характерных вариантах течения субаортального стеноза:
- При доброкачественном течении больные чувствуют себя удовлетворительно, а в процессе диагностических мероприятий не выявляются явные расстройства гемодинамики.
- При сложном прогрессирующем течении больные отмечают усиление слабости, нарастание сердечных болей, появление одышки в покое, периодические обмороки.
- Терминальная стадия сопровождается развитием тяжелой недостаточности кровообращения.
Наиболее частые осложнения:
- приступообразные учащения сердцебиения (тахикардии);
- экстрасистолия;
- приступообразная мерцательная аритмия и угрожающая тромбоэмболия мозговых сосудов;
- внезапная остановка сердца.
Диагностика субаортального стеноза
На начальном диагностическом этапе оценивается симптоматика, проводится пальпация и перкуссия зоны сердца и шейных сосудов. При субаортальном стенозе возможно выявление перкуторного расширения сердечных границ влево из-за левожелудочковой гипертрофии, а также при пальпации – размытость верхушечного толчка. При пальпации может определяться у сердечного основания систолическое дрожание с продолжением вдоль сонных артерий.
При аускультации обнаруживается:
- грубый систолический шум, доминирующий во втором межреберье справа, отдающий в сонные артерии;
- диастолический шум регургитации у аортального клапана.
Рекомендуются следующие анализы: коагулограмма, определение количества тромбоцитов для прогнозирования риска периоперационного кровотечения и размеров кровопотери. Кроме этого, проводят гематологическое исследование для обнаружения анемии. [15]
Инструментальная диагностика предполагает применение таких методик:
- рентгенография грудной клетки с определением размеров сердца (при субаортальном стенозе сердце увеличено, приобретает шарообразную конфигурацию);
- электрокардиография (субаортальный стеноз сопровождается признаками гипертрофии мышцы левого желудочка, появлением глубоких зубцов Q, снижением ST, аномалией T в первом стандартном отведении, V5, V6; обнаруживается расширенный P во втором и третьем отведении в результате увеличенного левого предсердия);
- электрокардиография по Холтеру (для выявления тахикардических приступов, фибрилляций предсердий, экстрасистол);
- ультразвуковое исследование (при субаортальном стенозе перегородка имеет толщину в 1,25 раз большую, чем левожелудочковая стенка; отмечается недостаточная вместимость левого желудочка, снижение кровотока через аортальный клапан, закрытие последнего посреди систолы, расширение полости левого предсердия);
- сердечное зондирование (изменяется давление при дыхательной задержке на вдохе, повышается финальное диастолическое давление);
- вентрикулография, ангиография (выявляется проблема с выходом крови в аорту в момент левожелудочкового сокращения).
Дифференциальная диагностика
Дифференциальная диагностика в ряде случаев проводится между врожденным субаортальным стенозом и гипертрофической кардиомиопатией с нарушенным оттоком из левого желудочка. Полученные диагностические результаты играют большую роль для выбора последующей лечебной тактики.
К кому обратиться?
Лечение субаортального стеноза
Сложность заключается в том, выполнение хирургического вмешательства при субаортальном стенозе всегда высокотравматично и сопряжено с повышенными жизненными рисками, а консервативная терапия не всегда приводит к требуемому эффекту.
С целью уменьшения сердечной нагрузки, улучшения функции левого желудочка возможно назначение таких лекарственных средств:
- β-блокаторы (Анаприлин, с постепенным повышением суточной дозировки от 40 до 160 мг);
- ингибиторы кальциевых каналов (Изоптин);
- противоаритмические средства (Кордарон).
Если возникает угроза развития воспалительных осложнений (например, эндокардит), может назначаться антибиотикотерапия цефалоспориновыми антибиотиками (Цефазолин) или аминогликозидами (Амикацин). [16]
Не рекомендуется применение при субаортальном стенозе таких распространенных препаратов:
- мочегонные средства;
- Нитроглицерин;
- сердечные гликозиды;
- Дофамин, Адреналин;
- вазодилататоры.
При тяжело текущей патологии и отсутствии эффекта от консервативной терапии, при перепадах давления в желудочке и аорте более 50 мм рт. ст. врачи могут поставить вопрос о проведении оперативного вмешательства, в частности:
- протезировании митрального клапана с целью оптимизации работы желудочка;
- миоэктомии – иссечения миокарда для улучшения функции перегородки.
Среди альтернативных методов лидирует постановка кардиостимулятора или кардиовертера.
Лечение в обязательном порядке дополняется изменениями в рационе больного. Рекомендуется:
- принимать пищу часто и понемногу, без перееданий;
- исключить соль, животные жиры, острые специи и приправы (для улучшения состояния сосудистой системы);
- ограничить объем употребляемой жидкости до 800-1000 мл в сутки;
- исключить спиртные напитки, газировку, кофе и крепкий чай;
- в рационе отдавать предпочтение вегетарианским супам, кашам и тушеным овощам, отварной морской рыбе, молочным продуктам, фруктам, орехам, зелени и ягодам.
Критерии и сроки хирургического вмешательства при подклапанном стенозе аорты противоречивы. Раннее вмешательство у этих больных уравновешивается высокой частотой послеоперационных рецидивов, поздними повторными операциями и развитием аортальной регургитации после купирования обструкции. [17], [18]
- У детей и подростков со средним градиентом допплерографии менее 30 мм рт.ст. и отсутствием гипертрофии левого желудочка лечение подклапанного аортального стеноза заключается в невмешательстве и медицинском наблюдении.
- У детей и подростков с допплерометрическим средним градиентом 50 мм рт. ст. и более необходимо хирургическое лечение.
- У детей и подростков со средними градиентами допплерографии от 30 до 50 мм рт. ст. может быть рассмотрено хирургическое вмешательство, если они имеют симптомы стенокардии, обморока или одышки при нагрузке, если они бессимптомны, но развиваются изменения на ЭКГ в покое или при нагрузке или в более старшем возрасте. при постановке диагноза. [19]
- Профилактика аортальной регургитации сама по себе, как правило, не является критерием хирургического вмешательства. Однако прогрессирование и ухудшение регургитации до значительной степени является показанием к хирургическому вмешательству.
Профилактика
Наследственные формы субаортального стеноза предупредить невозможно, однако профилактические мероприятия необходимы для предотвращения развития осложнений заболевания. В первую очередь, необходимо следить за физической активностью, не допускать перегрузок, избегать силовых тренировок и прочих упражнений, повышающих риски гипертрофических изменений в миокарде.
Любые занятия спортом отменяют, если обнаруживаются следующие изменения:
- явное несоответствие давления в левых сердечных отделах;
- выраженная гипертрофия миокарда;
- желудочковая или наджелудочковая аритмия;
- случаи внезапного летального исхода среди прямых родственников (причина смерти может быть неопределенной, либо результатом кардиомиопатии с гипертрофией).
При появлении систематической слабости, головокружения, болей при физической нагрузке, одышки следует обязательно проконсультироваться с врачом. В случае наследственной предрасположенности рекомендуется ежегодно проходить профилактическую диагностику, включая УЗИ, электрокардиографию и вентрикулографию. Желательно в течение всей жизни соблюдать диету с ограничением соли и животных жиров, а также с дробным питанием. Важно постоянно контролировать физическую нагрузку, не перегружать организм силовыми тренировками, заниматься исключительно под наблюдением врача и тренера.
Профилактические мероприятия по предупреждению развития субаортального стеноза тесно сопряжены с профилактикой атеросклероза, ревматизма, инфекционных воспалительных поражений сердца. Пациенты с сердечно-сосудистыми заболеваниями подлежат диспансеризации, так как требуют регулярного наблюдения со стороны кардиолога и ревматолога.
Прогноз
Субаортальный стеноз иногда протекает скрыто, без какой-либо выраженной симптоматики, на протяжении многих лет. При появлении явных клинических проявлений говорят о существенном увеличении вероятности развития осложнений, в том числе и летального исхода. Среди основных неблагоприятных признаков:
- стенокардия;
- предобмороки, обмороки;
- явления левожелудочковой недостаточности (обычно в подобных ситуациях пятилетняя выживаемость составляет от двух до пяти лет).
Младенцев и детей необходимо часто наблюдать (каждые 4–6 месяцев), чтобы понять скорость прогрессирования, поскольку подклапанный стеноз аорты является прогрессирующим заболеванием.
Выживаемость у пациентов, перенесших операцию по иссечению субаортальной мембраны, превосходна, но за этими пациентами необходимо наблюдать, поскольку градиент выносящего тракта левого желудочка со временем медленно увеличивается. Важное значение имеет долгосрочное последующее наблюдение за послеоперационными пациентами. Большинству пациентов в какой-то момент жизни потребуется повторная операция из-за рецидива. [20]
Независимыми предикторами увеличения частоты повторных операций являются следующие:
- Женский пол
- Пиковое мгновенное прогрессирование градиента LVOT с течением времени
- Разница между предоперационными и послеоперационными пиковыми мгновенными градиентами ЛЖВ
- Предоперационный пиковый мгновенный градиент ЛЖЖ, превышающий или равный 80 мм рт. ст.
- Возраст старше 30 лет на момент постановки диагноза
С развитием недостаточности левого желудочка и при своевременном проведении хирургической операции о пятилетней выживаемости говорят более чем в 80% случаев, а о десятилетней – в 70% случаев. Осложненный субаортальный стеноз обладает неблагоприятным прогнозом.

