Медицинский эксперт статьи
Новые публикации
Глиома головного мозга
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
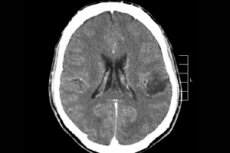
Среди множества опухолевых процессов центральной нервной системы чаще всего диагностируется глиома головного мозга – этот термин собирательный, новообразование объединяет все диффузные олигодендроглиальные и астроцитарные очаги, астроцитому, астробластому и пр. Такая опухоль может иметь разную степень злокачественности, формируется из глиальных структур – клеток, локализованных вокруг нейронов. Основной зоной расположения глиом становятся мозговые полушария, стенки желудочков мозга и хиазма – область частичного пересечения волокон зрительных нервов. Внешне опухоль представляет собой узловатый элемент розоватого или красноватого оттенка, округлой или веретеновидной конфигурации с нечеткими границами. [1]
Код по МКБ-10
Эпидемиология
Примерно в 5% случаев глиомы связаны с наследственными патологиями – в частности, с нейрофиброматозом, а также с другими синдромами, имеющими доминантный тип наследования. Специалисты указывают на то, что абсолютное большинство глиом головного мозга развиваются спорадически – то есть, без явной на то причины.
В целом, первичные новообразования центральной нервной системы составляют примерно 2% среди всех опухолей, либо немногим более 21 случая на сотню тысяч населения. Среди них глиомы встречаются в 35-36% случаев, и более 15% из них – это глиобластомы.
По некоторым данным мужчин глиома поражает чаще, чем женщин – особенно распространена опухоль среди людей старше 50 лет.
За последние десятилетия мировая заболеваемость глиомами среди пожилых людей значительно увеличилась. Причины этого явления пока не установлены.
По определению Всемирной Организации Здравоохранения, выделены три основных варианта глиальных опухолей, отличающихся своей гистологической характеристикой. Это олигодендроглиомы, астроцитомы и сочетанные олигоастроцитомы. Частота заболеваемости каждым подтипом низкозлокачественной патологии достоверно не определена. Некоторые исследования указывают на учащение случаев олигодендроглиом с 5% до 30% и уменьшение частоты встречаемости астроцитом.
Глиальные опухоли способны к инфильтрации мозговой ткани, а подавляющая часть малозлокачественных очагов озлокачествляются на протяжении нескольких лет. [2]
Причины глиомы головного мозга
Глиома головного мозга – это целая группа опухолевых процессов, общий признак которых заключается в формировании их из глиальных структур ЦНС, расположенных в ткани мозга. Подобные опухоли подразделяют на два гистопатологических варианта: высокозлокачественные и малозлокачественные глиомы.
Источник роста образования – это клетки нейроглии (астроциты, олигодендроциты), которые обеспечивают структурную основу и жизнеспособность мозговых нейронов.
Глиальные опухолевые процессы сильно отличаются между собой, как по структуре, так и по наличию мутационных изменений в генах, агрессивности, клиническим особенностям, диагностическим характеристикам, реакции на лечение, да и по предполагаемому прогнозу для пациентов. Отличаются по гистологической структуре, но имеют схожесть в плане лечения эмбриональные и эпендимальные новообразования центральной нервной системы – в частности, медуллобластомы и эпендимомы.
Глиальные элементы впервые отнесли к отдельной структурной категории нервной системы в конце XIX века.
Ткань нейроглии состоит из клеток, которые несут вспомогательную функцию: трофическую, опорную, защитную, секреторную. Нейроны и глиоциты существуют совместно друг с другом, они вместе формируют нервную систему и имеют огромное значение в общих процессах жизнедеятельности организма.
Глиоциты условно подразделяют на несколько основных форм: астроциты, олигодендроциты, эпендимные клетки и микроглии.
По сегодняшний день ученые не могут ответить на вопрос о достоверных причинах формирования нейроглиальных опухолей. Предположительно, определенный негативный вклад вносят радиоактивные воздействия, инфекционные заболевания, интоксикации (особенно химические, профессиональные). Важен и наследственный фактор.
Глиома головного мозга возникает из аномальных нейроглиоцитов, имеющих генетический дефект, который приводит к неправильному росту и функциональности – подобные структуры именуют «незрелыми». Неполноценные клетки чаще располагаются в какой-либо одной области, где и формируется опухоль.
Проще говоря, глиальное образование – это результат хаотического и спорадического роста видоизмененных клеток нейроглии. Процесс может развиваться из эпендимоцитов, олигодендроцитов, астроцитов (астроцитома, в том числе гигантоклеточная и анапластическая). [3]
Факторы риска
Несмотря на то, что специалисты не могут точно охарактеризовать причины формирования глиальных онкопатологий, в ряде случаев их появление можно предотвратить путем устранения основных факторов риска:
- Ионизирующее лучевое воздействие обладает канцерогенной активностью, способно вызывать развитие лейкемии и формирование онкологических процессов с плотной структурой, в том числе и у лиц молодого возраста. Частые и необоснованные радиологические медицинские процедуры, ультрафиолетовое излучение (в том числе и солярий) также относятся к потенциальным канцерогенным влияниям и могут вызывать появление опухолей в различных органах, в том числе и в головном мозге.
- Профессиональные неблагоприятные воздействия, интоксикации часто обладают причинной связью с развитием раковых опухолей. Особенно опасными считаются производство резины и стекла, пестицидов и топлива, металлов и текстильной продукции, красок и лабораторных реактивов. В группу риска входят работники аэрокосмической, угольной и металлургической промышленности, предприятий по производству химических веществ и субпродуктов, строительных материалов и электродов, топлива и смазочных материалов, пластмасс и мономеров.
- Загрязнения атмосферы, воды и почвы – «виновники» до 4% всех раковых патологий в мире. Канцерогены, присутствующие в больших количествах в окружающей среде, попадают в организм и с вдыхаемым воздухом, и с питьевой водой, и с пищевыми продуктами. Особенно опасным считается проживание в экологически небезопасных зонах – рядом с большими промышленными объектами, нагруженными транспортными развязками.
- Инфекционные патологии – в частности, вирусные инфекции – также могут создавать условия, благоприятные для развития опухолевых процессов. Важно не забывать об этом и заблаговременно вакцинироваться, а также выполнять профилактику инфекционных и паразитарных болезней.
- Табачные и алкогольные интоксикации считаются факторами риска многих разновидностей онкологии, и не только глиомы головного мозга.
- Недостаточная физическая активность, лишний вес, неправильное питание, нарушения обмена веществ, черепно-мозговые травмы, сосудистые патологии – дополнительные стрессовые факторы, способные спровоцировать старт внутриклеточных нарушений.
- Пожилой возраст – наиболее распространенный период развития новообразований в организме, поэтому лицам старше 55 лет следует особенно тщательно заниматься собственным здоровьем.
Однако основным и наиболее значимым фактором риска развития глиомы остается наследственная предрасположенность.
Патогенез
На сегодняшний день специалисты располагают целым рядом предположений относительно развития глиом головного мозга. Каждая теория имеет свои основания, однако единственно правильного и достоверного патогенетического механизма учеными пока не выявлено. В большинстве случаев речь идет о следующих факторах развития новообразований:
Сбой эмбриогенеза, который заключается в нарушении в ходе закладки органов и формировании «неправильных» клеточных структур;
- воздействие ионизирующих лучей, потенциальных канцерогенов в виде химических агентов, пищевых дополнений и пр.;
- травмы головы;
- генные нарушения, передающиеся из поколения в поколение («семейная» глиома);
- нарушения иммунной функции, нейроинфекции.
Большинство глиом имеют диффузный рост, с проникновением в окружающие нормальные ткани головного мозга. В зависимости от степени злокачественности, опухоль способна развиваться по нескольку лет, никак себя не проявляя. При агрессивном течении симптоматика стремительно нарастает на протяжении нескольких месяцев.
Часть опухолевых процессов обусловлена дизэмбриогенетическими изменениями.
Ствол головного мозга может поражаться на разных уровнях: диффузная глиома ствола головного мозга, в свою очередь, будет отличаться, как анатомо-морфологически, так и клинически. Некоторые подобные новообразования – в частности, глиома четверохолмной пластины – бывают относительно доброкачественными, без признаков прогресса. А вот глиома моста отличается особой злокачественностью, агрессивностью и неудовлетворительным прогнозом.
Диффузное поражение мозговых структур, при котором в патологический процесс вовлекается более трех анатомических зон больших полушарий с возможным перивентрикулярным расхождением и проходом через мозолистое тело, называют глиоматозом. [4]
Глиома головного мозга передается ли по наследству?
Достоверно доказанным риском формирования глиомы головного мозга является наследственный фактор – то есть, присутствие подобных или других внутримозговых опухолей у прямых предков или по родственной линии одного поколения. Усугубляют ситуацию радиоактивные воздействия и регулярный или длительный контакт с потенциальными канцерогенами.
Передаваться «по наследству» может не только непосредственно склонность к глиомам, но и заболевания, которые сопровождаются усиленным опухолевым ростом без привязки к локализации – в частности, это может быть нейрофиброматоз 1 и 2 типа, синдром Ли-Фраумени, Гиппеля-Линдау. Зачастую в клетках глиомы обнаруживают изменения в определенных генах или хромосомах.
Основные патологии, которые ассоциируются с развитием у человека глиомы, приведены в таблице:
|
Патология |
Хромосома |
Ген |
Разновидность новообразования |
|
Синдром Ли-Фраумени |
17р13 |
ТР53 |
Нейроэктодермальные новообразования, астроцитома |
|
Нейрофиброматоз |
17q11 |
NF1 |
Глиома зрительного нерва, пилоцитарная астроцитома, нейрофиброматоз |
|
Синдром Туркота |
3p21, 7p22 |
HMLH1, HPSM2 |
Астроцитома |
|
Туберозный склероз (синдром Бурневилля) |
9q34, 16p13 |
TSC1, TSC2 |
Гигантоклеточная субэпендимальная астроцитома |
Вне зависимости от природы глиальной опухоли, будь то спорадический случай или наследственно обусловленная патология, речь идет о нарушении с экспрессией патологически измененного гена. Кроме новообразований, сформированных вследствие обучающих воздействий, в остальных ситуациях причины генетических изменений остаются невыясненными.
Симптомы глиомы головного мозга
Особенности очаговой симптоматики напрямую зависят от области локализации глиомы головного мозга и становятся следствием всевозможных эндокринных расстройств, сдавливания нервной ткани или местных деструктивных процессов.
Если новообразование располагается в теменной зоне, то у человека доминируют такие проявления, как судороги, сенсорные расстройства, нарушения слуха.
При локализации глиомы в области доминантного полушария обнаруживаются речевые нарушения, аграфия, агнозия.
Новообразования височной доли часто сопровождаются судорожными припадками, афазией, нарушениями обоняния и зрительной функции, одышкой.
При повышении внутричерепного давления развивается соответствующая картина с ограничением зрительных полей, параличом глазной мускулатуры, гемиплегией.
Глиома головного мозга из-за специфичности опухолевого процесса всегда в большей или меньшей мере сопровождается неврологическими симптомами. Вначале появляется заметная общая слабость, больному постоянно хочется спать, трудоспособность нарушается, мыслительные процессы затормаживаются. Именно на этом этапе имеется высокий риск постановки неправильного диагноза и, как следствие, назначение неправильного лечения. Среди других неспецифических проявлений:
- вестибулярные расстройства, включающие в себя шаткость походки, утрату возможности удержания равновесия (например, при езде на велосипеде или подъеме по лестнице), ощущение онемения конечностей и пр.;
- постепенное ухудшение зрения, удвоение зрительной картинки;
- ухудшение слуховой функции;
- невнятность речи;
- тошнота и рвота в виде приступов, не зависящих от употребления пищи или напитков;
- ослабление мимической мускулатуры и других мышц лица;
- дискомфорт при глотании;
- регулярные боли в голове (часто – в утренние часы).
Клиническая картина постепенно расширяется и усугубляется: у одних больных это происходит медленно, у других – резко, буквально «на глазах», в течение нескольких недель. В последнем случае речь идет об агрессивной, стремительно развивающейся глиоме головного мозга.
Первые признаки
Глиома головного мозга на ранних стадиях развития не имеет ярко выраженной симптоматики. Первые проявления зачастую принимают за признаки других, менее опасных патологий.
В целом, клиническая картина глиомы разнообразна и определяется расположением и размерами патологического очага. С увеличением новообразования развиваются и нарастают общемозговые симптомы:
- стойкие и регулярные боли в голове, не реагирующие на прием стандартных препаратов (нестероидных противовоспалительных средств);
- периодическая тошнота, иногда до рвоты;
- некомфортное, тяжелое ощущение в области глазных яблок;
- судорожные приступы.
Общемозговые проявления особенно интенсивны при прорастании опухоли в желудочки или ликворную систему. Отмечается нарушение отвода спинномозговой жидкости, увеличивается внутричерепное давление, развивается гидроцефалия. Процесс поражает определенную часть мозга, что влияет на развитие соответствующей клиники:
- появляются проблемы со зрительной функцией;
- нарушается речь;
- возникают вестибулярные расстройства (головокружения, нарушение координации движений);
- развиваются парезы, параличи рук, ног;
- страдает память и концентрация внимания;
- нарушаются мыслительные процессы;
- появляются поведенческие расстройства.
На начальном этапе симптомы практически отсутствуют, либо они настолько незначительны, что не привлекают к себе внимания. Именно по этой причине специалисты настоятельно советуют регулярно проводить профилактические осмотры и обследования. Ведь чем ранее обнаруживается опухолевый процесс, тем больше у человека шансов на излечение и выживание. [5]
Глиома головного мозга у ребенка
Среди множества опухолей головного мозга, обнаруживаемых в детском возрасте, процент глиом составляет от 15 до 25%. Дети могут заболеть и в раннем, и в подростковом возрасте, хотя малыши до 3-х лет болеют очень редко.
Патология стартует на фоне мутации глиальных клеток. На сегодняшний день нет ответа на вопрос, почему происходит такая мутация.
Достоверно выяснено лишь то, что при определенных наследственных заболеваниях, связанных с повышенным риском опухолевого роста, увеличивается вероятность развития и глиомы головного мозга.
Помимо этого, ученые обнаружили, что в глиальных клетках могут присутствовать расхождения в отдельных генах или хромосомах. Из-за этого нарушения стартует механизм мутации, что не является наследственным. Возможно, что это происходит на одной из наиболее ранних стадий развития.
Имеется доказанный факт, что присутствие в анамнезе ребенка острого лейкоза или ретинобластомы, либо облучение головного мозга по какой-либо другой причине, значительно повышает риски формирования глиомы (через тот или иной период времени).
Симптоматика в детском возрасте зависит от степени злокачественности и локализации патологического очага. Различают специфическую и неспецифическую симптоматику:
- Неспецифическая симптоматика не «привязана» к зоне расположения глиомы. Общими проявлениями могут стать боли в голове, головокружение, плохой аппетит, приступы рвоты без связи с приемом пищи, исхудание (по непонятным причинам), постоянное ощущение усталости, падение успеваемости, сложность с концентрацией внимания, поведенческие расстройства. Указанные признаки обусловлены сдавливанием внутричерепных структур, что можно объяснить, как непосредственным давлением растущего образования, так и расстройством циркуляции спинномозговой жидкости. Имеются риски развития водянки головного мозга.
- Специфическая симптоматика зависит от непосредственного расположения глиального патологического очага. К примеру, опухоль мозжечка обычно сопровождается нарушением походки и равновесия у детей. Поражение большого мозга проявляется судорожными приступами, а опухолевый рост в спинном мозге – параличом мускулатуры. Случается, что у малыша резко ухудшается зрение, нарушается сознание, страдает сон, либо возникает какая-либо другая проблема в развитии.
Как правило, в детском возрасте злокачественная глиома обнаруживает себя за несколько недель или месяцев своего развития: часто характерен быстрый и бесконтрольный рост новообразования.
Детей со злокачественными глиальными опухолями лечат врачи детских клинических центров, специализирующихся на детской онкологии. Как правило, используют оперативное лечение, облучение и курсы химиотерапии.
Наиболее важный лечебный этап – это нейрохирургическая операция. Чем она радикальнее, тем больше у ребенка шансов на излечение. Но не всегда хирургическое вмешательство возможно: в частности, проблемы могут возникнуть с удалением глиомы ствола головного мозга, а также с облучением детей, которым еще нет 3-х лет.
Глиомы центральной мозговой части (промежуточный, средний мозг) удалять полностью сложно, так как присутствует риск повреждения здоровых тканей. При невозможности полной резекции опухоли пациенту назначают паллиативное лечение.
Детям со злокачественными глиомами лечение назначают по стандартным протоколам, которые определены путем проведения строго контролируемых клинических исследований. Чаще всего речь идет о таких протокольных схемах:
- HIT HGG 2007: предполагает лечение детей в возрасте 3-17 лет.
- HIT SKK: подходит для малышей грудного возраста (до трех лет) и не предусматривает облучающих процедур.
Статистика детской выживаемости при глиомах в целом не очень оптимистична. Однако ни в одном случае не удается заранее предсказать эффективность лечебных мероприятий для конкретного ребенка. Важно тщательно выполнять все предписания врачей, что значительно повышает шансы на выздоровление.
Формы
Глиомы могут быть низкозлокачественными и высокозлокачественными, с интенсивным ростом и склонностью к метастазированию. Важно понимать, что низкая злокачественность – это не синоним безопасности опухоли. Любое новообразование головного мозга создает дополнительный объем, сдавливает мозговые структуры, что приводит к их смещению и повышению внутричерепного давления. В результате больной может погибнуть.
Существует два основных типа злокачественных астроцитом. Это глиобластомы и анапластические астроцитомы, которые подразделяют в зависимости от молекулярных изменений. Вторично озлокачествленные опухоли, развившиеся из астроцитом и имеющие низкую степень злокачественности, чаще всего обнаруживаются у молодых пациентов. Исходно злокачественные образования глиального типа чаще возникают у лиц пожилого возраста.
В зависимости от структурного расположения, глиома бывает:
- супратенториальной (с локализацией выше мозжечка в области боковых желудочков, больших полушарий);
- субтенториальной (с локализацией ниже мозжечка в задней черепной ямке).
Согласно гистологическим особенностям, выделяют такие типы глиом:
- Астроцитарная глиома – встречается наиболее часто. В свою очередь, подразделяется на узловую и диффузную (последняя может отличаться стремительным ростом и картиной инсульта).
- Олигодендроглиома – встречается у 5% больных. Имеет петрификаты – зоны обызвествления, чаще всего в лобной доле.
- Эпендимарная глиома – произрастает из структур, которыми выстелены стенки центрального канала спинного мозга и желудочков. Часто прорастает в толщу мозгового вещества, а также в просвет головного мозга.
Возможны также смешанные патологические очаги – такие как субэпендимома, олигоастроцитома и др.
Все глиомы подразделяются на следующие стадии:
- Медленно растущие относительно доброкачественные новообразования без явной клинической симптоматики.
- Медленно растущие «пограничные» глиомы, которые постепенно трансформируются в III и более стадию.
- Злокачественная глиома.
- Злокачественная глиома с интенсивным агрессивным ростом и распространением, с неудовлетворительным прогнозом.
Чем ниже стадия злокачественности, тем меньше вероятности метастазирования и рецидива удаленного новообразования, и тем больше шансов на излечение больного. Наибольшую опасность представляет мультиформная глиобластома – низкодифференцированный процесс с интенсивным ростом и развитием. [6]
Возможные и наиболее распространенные варианты нейроглиомы:
- Глиома с поражением ствола головного мозга и моста располагается в области соединения головного мозга со спинным. Именно там локализованы важные нейроцентры, ответственные за дыхательную, сердечную, моторную функцию. При повреждении этой зоны нарушается работа вестибулярного и речевого аппарата. Часто обнаруживается в детском возрасте.
- Зрительная глиома поражает нейроглиальные клетки, которые окружают зрительный нерв. Патология вызывает ухудшение зрения, экзофтальм. Развивается чаще у детей.
- Малозлокачественная нейроглиома характеризуется медленным ростом, локализуется чаще в больших полушариях и мозжечке. Всречается чаще у лиц молодого возраста (подростки и молодые люди около 20 лет).
- Глиома мозолистого тела более характерна для лиц от 40 до 60 лет и чаще всего представлена глиобластомой.
- Глиома хиазмы локализуется в зоне зрительного перекрестка, поэтому сопровождается миопией, выпадением полей зрения, окклюзионной гидроцефалией и нейроэндокринными расстройствами. Может встречаться в любом возрасте, но чаще всего поражает пациентов с нейрофиброматозом I типа.
Осложнения и последствия
Говорят о глиомах малой злокачественности (Grade I-II, высокодеффиренцированные – например, астроцитома, олигоастроцитома, олигодендроглиома, плеоморфная ксантоастроцитома и пр.) и высокой злокачественности (Grade III-IV – глиобластома, анапластические олигодендроглиома, олигоастроцитома и астроцитома). К особенно злокачественным относится глиома Grade IV.
Глиома ствола головного мозга имеет очень неблагоприятный прогноз как раз потому, что новообразование затрагивает такую мозговую область, в которой сконцентрированы важнейшие нервные связи между мозгом и конечностями. Даже довольно маленькой опухоли в этом месте достаточно, чтобы состояние больного быстро ухудшилось и спровоцировало паралич.
Не менее неблагоприятные последствия случаются и при поражении других мозговых областей. Часто речь идет об опухоли коры большого мозга, которая не дает шансов на большую продолжительность жизни пациента, несмотря на проводимое лечение. Зачастую удается лишь отсрочить летальный исход.
Согласно медицинской статистике, пятилетняя выживаемость часто составляет всего 10-20%. Хотя эти цифры во многом зависят, как от степени злокачественности, так и от точной локализации и объема проведенного хирургического вмешательства. После полного удаления патологического очага выживаемость существенно повышается (порой – до 50%). Отсутствие лечения или его невозможность (по тем или иным причинам) гарантированно приводит к гибели больного.
Большая часть малозлокачественных глиальных опухолей способны инфильтрировать мозговую ткань и малигнизировать на протяжении нескольких лет.
Риски рецидива глиомы специалисты оценивают, как «высоко вероятные». Несмотря на это, лечением не следует пренебрегать: важно обеспечить человеку по возможности хорошее качество жизни на протяжении как можно большего периода времени.
Рецидивные глиомы всегда обладают худшим прогнозом, чем первичные опухоли. Однако современные лечебные протоколы, основанные на исследованиях терапевтической оптимизации, часто позволяют достичь достаточно высоких результатов для пациентов даже с высокозлокачественными новообразованиями.
Возможные последствия после химиотерапии:
- исхудание, истощение, пищеварительные расстройства, заболевания ротовой полости;
- повышенная возбудимость центральной нервной системы, астения;
- ухудшение слуховой функции, шум и звон в ушах;
- судорожные приступы, депрессивные расстройства;
- гипертонический криз, изменение картины крови;
- почечная недостаточность;
- аллергические процессы, выпадение волос, появление пигментных пятен на теле.
После химиотерапии пациенты отмечают выраженное ослабление иммунитета, что может стать причиной развития различных инфекционных патологий.
Диагностика глиомы головного мозга
Глиому головного мозга можно заподозрить по следующим признакам:
- У больного отмечаются локальные или генерализованные судорожные приступы, которые характерны для коркового расположения новообразования и его медленного развития. Эпиприпадки обнаруживаются у 80% больных с низкозлокачественными глиальными опухолями, и у 30% больных с высокозлокачественными глиомами.
- Повышение внутричерепного давления особенно характерно для образований, расположенных в правой лобной и теменной долях. Связанное с высоким внутричерепным давлением расстройство кровообращения и ликворной циркуляции влечет за собой появление постоянных и нарастающих болей в голове, тошноты с рвотой, нарушений зрительной функции, сонливости. Отмечается отек зрительного нерва, паралич отводящего нерва. Повышение внутричерепного давления до критических значений может привести к развитию коматозного состояния и летального исхода. Еще одна причина высокого ВЧД – гидроцефалия.
- У больного нарастает очаговая картина. При супратенториальных образованиях нарушается моторная и сенсорная сфера, отмечается гемиопия, афазия, прогрессируют когнитивные расстройства.
Если врач подозревает наличие новообразования головного мозга, то оптимально для выяснения его расположения, размеров, дополнительных характеристик провести МРТ – без или с введением контрастного агента (гадолиниума). При отсутствии возможности проведения магнитно-резонансной томографии делают компьютерную томографию, а в качестве метода дифференциации используют магнитно-резонансную спектроскопию. Несмотря на информативность указанных диагностических методов, окончательный диагноз ставят только после гистологического подтверждения в ходе резекции опухолевого очага.
Учитывая вышеизложенные критерии, начинать диагностику рекомендуется с тщательного сбора анамнеза, оценки сомато-неврологического статуса и функционального состояния. Неврологический статус оценивается наряду с определением вероятных интеллектуальных и мнестических расстройств.
Рекомендованные лабораторные анализы:
- развернутое общеклиническое исследование крови;
- развернутое биохимическое исследование крови;
- общий анализ мочи;
- исследование свертывающей системы крови;
- анализ на онкологические маркеры (АФП, бета-ХГЧ, ЛДГ – актуально, если предполагается поражение пинеальной зоны).
Чтобы уточнить прогностические моменты у пациентов с глиобластомой и анапластической астроцитомой, оценивают мутацию гена IDH1|2-1 и метилирования гена MGMT. У больных олигодендроглиомой и олигоастроцитомой определяют коделецию 1p|19q.
Инструментальная диагностика, в первую очередь, представлена обязательной магнитно-резонансной томографией головного (иногда – и спинного) мозга. МРТ выполняют в три проекции с использованием стандартных режимов Т1-2, FLAIR, Т1 с контрастированием.
По показаниям, проводят УЗИ сосудистой сети, функциональную магнитно-резонансную томографию моторных и речевых отделов, а также ангиографию, спектроскопию, МР-трактографию и перфузию.
В качестве дополнительных исследований могут быть назначены:
- электроэнцефалография головного мозга;
- консультации нейрохирурга, онколога, радиолога, офтальмолога, рентгенолога.
Дифференциальная диагностика
Дифференциальную диагностику обязательно проводят с неопухолевыми патологиями – в частности, с кровоизлиянием, обусловленным артерио-венозной или артериальной мальформацией, а также с псевдотуморозными демиелинизирующими процессами, воспалительными заболеваниями (токсоплазмоз, мозговой абсцесс и пр.).
Помимо этого, дифференцируют первичность опухолевого очага и метастазы центральной нервной системы.
При современных возможностях магнитно-резонансной томографии удается достаточно точно выполнить диагностические мероприятия, выяснить происхождение первичного очага в ЦНС. МРТ головного мозга проводят с контрастированием и без него, в режиме Т1, Т2 FLAIR – в трех проекциях, или тонкими срезами в аксиальной проекции (режим SPGR). Данные способы диагностики позволяют точно установить расположение, размеры, структурные характеристики новообразования, взаимоотношение с сосудистой сетью и рядом расположенными зонами головного мозга.
Дополнительно в рамках дифференциальной диагностики возможно проведение компьютерной томографии (с контрастом и без него), КТ-ангиографии (МР-ангиографии), МР-трактографии, МР или КТ-перфузии. По показаниям применяют КТ/ПЭТ головного мозга с метионином, холином, тирозином и другими аминокислотами.
Лечение глиомы головного мозга
Специфическая терапия состоит из хирургических, химиотерапевтических и лучевых мероприятий. В обязательном порядке, если есть такая возможность, выполняют полную резекцию опухолевого очага, что позволяет обеспечить быстрое купирование симптоматики и гистологическое подтверждение диагноза.
Облучение положительно влияет на увеличение продолжительности жизни пациентов. Стандартно назначают суммарную дозу от 58 до 60 Гр, поделенную на отдельные облучающие дозы по 1,8-2 Гр. Локально облучают опухоль, дополнительно захватывая до 3-х см вокруг нее. Лучевая терапия более приемлема, в отличие от брахитерапии. В некоторых случаях рекомендуют радиохирургические методы, которые заключаются в облучении при помощи Гамма-ножа или линейного ускорителя, а также нейтрон-захватывающую борную терапию.
Необходимость в проведении адъювантной химиотерапии неоднозначна. В отдельных случаях препараты нитрозомочевины позволяли увеличить продолжительность жизни пациентов до полутора лет, однако некоторые результаты применения таких химиопрепаратов были отрицательными. На сегодняшний день активно используют цитотоксические средства, неоадъювантную терапию (перед облучением), сочетанные препараты, внутриартериальное химиотерапевтическое воздействие, либо высокие дозы химиотерапии с дальнейшей пересадкой стволовых клеток.
В целом, для успешного лечения глиом очень важен комплексный подход, масштаб которого зависит от расположения и степени злокачественности образования, его размеров и общего состояния здоровья пациента.
По отношению к глиоме ствола головного мозга оперативное вмешательство применяется редко. Основным противопоказанием к операции считается зона локализации очага – в непосредственной близости с жизненно-важными отделами. В ряде случаев возможно удаление глиомы ствола с помощью микрохирургических методов, с предоперационным и послеоперационным проведением химиотерапии. Подобное вмешательство очень сложное и требует особенной квалификации нейрохирурга.
Достаточно эффективной является лучевая хирургия и, в частности, стереотаксическая хирургия с воздействием высоких ионизирующих доз. Использование такой методики на ранних стадиях развития новообразования иногда позволяет добиться продолжительной ремиссии или даже полного излечения больного.
Облучение часто сочетается с химиотерапией, что улучшает эффективность мероприятий и снижает лучевую нагрузку. При глиомах не все химиопрепараты оказываются терапевтически успешными, поэтому назначают их индивидуально, а при необходимости назначения корректируют.
Для уменьшения болей и понижения внутричерепного давления, вне зависимости от проводимого основного лечения, прописывают симптоматическую терапию – в частности, кортикостероидные препараты, анальгетики, седативные средства.
Лекарства
Кортикостероидные препараты воздействуют на отечность, уменьшают выраженность неврологических симптомов на протяжении нескольких суток. Но из-за множественных побочных проявлений и повышенной вероятности неблагоприятного взаимодействия с препаратами химиотерапии, применяют минимально эффективные дозировки стероидов, отменяя их, как только это становится возможно (например, после операции).
Противосудорожные средства используют систематически в качестве вторично-профилактической меры у пациентов, которые уже сталкивались с эпилептическими приступами. Такие медикаменты способны вызывать серьезную побочную симптоматику и также взаимодействуют с химиотерапевтическими препаратами.
Антикоагулянты особенно актуальны на послеоперационном этапе, так как риски формирования тромбофлебита при глиоме довольно высоки (до 25%).
Хороший эффект ожидается от приема антидепрессантов-анксиолитиков. Использование Метилфенидата по 10-30 мг/сутки за два приема зачастую позволяет оптимизировать когнитивные возможности, повысить качество жизни, поддержать трудоспособность.
|
Неврологическая недостаточность и признаки мозгового отека (боль в голове, нарушения сознания) устраняются кортикостероидными препаратами – в частности, Преднизолоном или Дексаметазоном. |
|
Схема и дозировка кортикостероидных средств подбирается индивидуально, с практикой минимально эффективной дозы. По завершению лечебного курса отмену препаратов проводят постепенно. |
|
Кортикостероиды принимают совместно с гастропротекторными препаратами – блокаторами протонного насоса или H2-гистаминовыми блокаторами. |
|
Диуретические средства (Фуросемид, Маннитол) назначают при сильной отечности и смещении мозговых структур, как дополнение к кортикостероидным препаратам. |
|
При судорожных припадках (в том числе в анамнезе) или эпилептиформных симптомах на электроэнцефалограмме дополнительно назначают противосудорожную терапию. С профилактической целью антиконвульсанты не назначают. |
|
Пациентам, имеющим показания к химиотерапии, рекомендуется прием противосудорожных средств, не влияющих на ферментную функцию печени. Препараты выбора: Ламотриджин, Вальпроевая кислота, Леветирацетам. Не следует использовать: Карбамазепин, Фенобарбитал. |
|
Боль в голове при глиомах головного мозга устраняется кортикостероидным лечением. |
|
В некоторых случаях головных болей возможно применение нестероидных противовоспалительных средств или трамадола. |
|
Если больной принимает нестероидные противовоспалительные средства, то их отменяют за несколько дней до хирургического вмешательства, чтобы минимизировать вероятность кровотечения во время операции. |
|
В отдельных болевых случаях может быть рекомендован прием наркотических анальгетиков – например, Фентанила или Тримеперидина. |
|
Для предотвращения тромбоэмболии легочной артерии с третьего послеоперационного дня назначают введение низкомолекулярных гепаринов – в частности, Эноксапарина натрия или Надропарина кальция. |
|
Если больной находится на систематическом антикоагулянтном или антиагрегантном лечении, то его переводят на низкомолекулярные гепарины не позже, чем за неделю до оперативного вмешательства, с дальнейшей их отменой за сутки до операции и возобновлением через 24-48 часов после операции. |
|
Если у больного глиомой обнаруживается венозный тромбоз нижних конечностей, проводят лечение прямыми антикоагулянтами. Не исключается возможность постановки КАВА-фильтра. |
Химиотерапия злокачественных глиом головного мозга
Базовыми режимами противоопухолевой химиотерапии при глиомах считаются такие:
- Ломустин по 100 мг/м² в первый день, Винкристин по 1,5 мг/м² в первый и восьмой день, Прокарбазин по 70 мг/м² с восьмого по двадцать первый день, курсы через каждые шесть недель.
- Ломустин по 110 мг/м² через каждые шесть недель.
- Темозоломид 5/23 от 150 до 200 мг/м² с первого по пятый день, через каждые 28 дней.
- Темозоломид, как часть химиолучевого лечения, по 75 мг/м² каждый день, когда проводится облучение.
- Темозоломид с Цисплатином или Карбоплатином (80 мг/м²), а также Темозоломид по 150-200 мг/м² с первого по пятый день через каждые 4 недели.
- Темозоломид 7/7 по 100 мг/м² 1-8 и 15-22 курсовой день, с повторением через каждые четыре недели.
- Бевацизумаб от 5 до 10 мг/кг в первый и пятнадцатый день, а также Иринотекан по 200 мг/м² в первый и пятнадцатый день с повторением через каждые четыре недели.
- Бевацизумаб от 5 до 10 мг/кг в первый, пятнадцатый и двадцать девятый день, а также Ломустин по 90 мг/м² в первый день через каждые шесть недель.
- Бевацизумаб от 5 до 10 мг/кг в первый и пятнадцатый день, Ломустин по 40 мг в первый, восьмой, пятнадцатый и двадцать второй день, с повторением через каждые шесть недель.
- Бевацизумаб от 5 до 10 мг/кг в первый и пятнадцатый день, с повторением через каждые четыре недели.
Цитостатические препараты во многих случаях успешно угнетают рост опухолевых клеток, однако не проявляют избирательность по отношению к здоровым тканям и органам. Поэтому специалисты выделили ряд противопоказаний, при которых химиотерапия глиомы невозможна:
- чрезмерная индивидуальная чувствительность к химиопрепаратам;
- декомпенсация сердечной, почечной, печеночной функции;
- угнетенное кроветворение в костном мозге;
- проблемы со стороны надпочечниковой функции.
С особой осторожностью химиотерапию проводят:
- пациентам с выраженными нарушениями сердечного ритма;
- при сахарном диабете;
- при острых вирусных инфекциях;
- пациентам старческого возраста;
- пациентам, страдающим хроническим алкоголизмом (хронической алкогольной интоксикацией).
Наиболее серьезное побочное проявление химиопрепаратов – это их токсичность: цитостатики избирательно вмешиваются в функциональность кровяных клеток и изменяют их состав. Как следствие, уменьшается тромбоцитарная и эритроцитарная масса, развиваются анемии.
Прежде чем назначить пациенту курс химиотерапии, врач всегда учитывает степень токсичности препаратов и вероятные осложнения после их применения. Химиотерапевтические курсы всегда проходят под тщательным контролем специалистов и регулярным мониторингом картины крови.
Возможные последствия цитостатической терапии:
- исхудание, истощение;
- трудности с проглатыванием пищи, сухость слизистых, пародонтиты, диспепсия;
- нестабильность центральной нервной системы, маниакально-депрессивные нарушения, судорожный синдром, астения;
- ухудшение слуховой функции;
- повышение артериального давления вплоть до развития гипертонического криза;
- понижение показателей тромбоцитов, эритроцитов, лейкоцитов, множественные кровоизлияния, внутренние и наружные кровотечения;
- почечная недостаточность;
- аллергические процессы;
- выпадение волос, появление участков усиленной пигментации.
После курсов химиотерапии у больных повышается риск развития инфекционных заболеваний, часто появляются мышечные и суставные боли.
Для уменьшения риска развития неблагоприятных постхимиотерапевтических последствий, в дальнейшем обязательно назначают реабилитационные мероприятия, цель которых – восстановление нормальной картины крови, стабилизация сердечно-сосудистой деятельности, нормализация неврологического статуса. Обязательно практикуется достаточная психологическая поддержка.
Хирургическое лечение
Операцию проводят с целью предельно возможного удаления опухолевого очага, что, в свою очередь, должно снизить внутричерепное давление, уменьшить неврологическую недостаточность, а также предоставит необходимый биоматериал для исследования.
- Операция выполняется в специальном нейрохирургическом отделении или клинике, специалисты которых имеют опыт в проведении нейроонкологических вмешательств.
- Хирург осуществляет доступ методом пластической костной трепанации в области предполагаемой локализации глиомы.
- Если новообразование располагается анатомически близко к двигательным зонам или путям, либо в зоне ядер или вдоль черепно-мозговых нервов, используют внутриоперационное нейрофизиологическое наблюдение.
- Для максимально полного удаления новообразования желательно применять системы нейронавигации, внутриоперационную флуоресцентную навигацию с 5-аминолевуленовой кислотой.
- После проведения вмешательства на 1-2 сутки выполняют контрольную компьютерную или магнитно-резонансную томографию (с введением контраста или без него).
|
Если оперативная резекция глиомы невозможна или изначально признана нецелесообразной, либо при подозрении лимфомы центральной нервной системы, проводят биопсию (открытую, стереотаксическую, с навигационным мониторингом и пр.). |
|
Пациентам с глиоматозом головного мозга верифицируют диагноз при помощи стереотаксической биопсии, поскольку от гистологической картины во многом зависит терапевтическая тактика. |
|
В отдельных ситуациях – у больных старческого возраста, при грубых неврологических нарушениях, при локализации глиомы в стволе и прочих жизненно-важных отделах – лечение планируют, основываясь на симптоматике и визуализирующей информации, после проведения общего врачебного консилиума. |
|
Пациентам с пилоидной астроцитомой, а также с узловыми формами новообразований мозгового ствола и экзофитных процессах рекомендуют выполнять резекцию или открытую биопсию. |
|
Пациентам с диффузной глиомой моста, а также при других диффузных новообразованиях ствола используют лучевую и антиопухолевую медикаментозную терапию. Верификация в таких случаях необязательна. |
|
Больным с глиомой четверохолмной пластины после устранения водянки головного мозга проводят систематический магнитно-резонансный и клинический мониторинг. Если новообразование демонстрирует признаки роста, то его удаляют с дальнейшим облучением. |
|
При частичной резекции или биопсии малозлокачественной глиомы больным с двумя и более факторами риска обязательно проводят облучение и/или химиотерапию. |
|
Тотальная резекция обязательна для пациентов с субэпендимальной гигантоклеточной астроцитомой. |
|
При диффузной субэпендимальной гигантоклеточной астроцитоме назначают Эверолимус. |
|
Пилоидную астроцитому следует удалять с проведением магнитно-резонансной томографии после вмешательства для выяснения качества радикальной резекции опухолевых тканей. |
|
При глиобластоме послеоперационная терапия должна быть комбинированной (лучевая + химиотерапия) с назначением Темозоломида. |
|
При анапластической астроцитоме после операции показана лучевая терапия с дальнейшей медикаментозной терапией. Применяют Ломустин, Темозоломид. |
|
Пациентам с анапластической олигодендроглиомой или олигоастроцитомой после операции выполняют и лучевую, и химиотерапию (монолечение Темозоломидом или PCV). |
|
Пожилые больные с обширной высокозлокачественной глиомой облучение выполняют в гипофракционированном режиме, либо осуществляется монолечение Темозоломидом. |
|
При рецидиве глиомы возможность повторной операции и тактика последующего лечения обсуждается консилиумом специалистов. Оптимальная схема при рецидивах: повторное вмешательство + системная химиотерапия + повторное лучевое воздействие + паллиативные мероприятия. Если имеются локализованные незначительные области повторного опухолевого роста, то возможно применение радиохирургии. |
|
Препараты выбора при повторном росте глиомы – Темозоломид и Бевацизумаб. |
|
Рецидивы высокозлокачественных олигодендроглиом и анапластических астроцитом – показание для лечения Темозоломидом. |
|
Плеоморфная ксантоастроцитома удаляется без обязательной адъювантной химиотерапии. |
Одна из особенностей глиом – это сложность в их лечении и удалении. Хирург ставит перед собой цель максимально полно удалить ткани новообразования, достичь компенсации состояния. Многим больным удается улучшить качество жизни и продлить ее, однако по высокозлокачественным опухолям прогнозы остаются неблагоприятными: остается повышенная вероятность повторного роста патологического очага.
Питание при глиоме головного мозга
Диета для больных злокачественными опухолями – важный момент, которому, к сожалению, многие не придают особого значения. Между тем, благодаря изменениям в питании, можно притормозить развитие глиомы и укрепить и пошатнувшийся иммунитет.
Основные направления диетических изменений:
- нормализация обменных процессов, укрепление иммунной защиты;
- детоксикация организма;
- оптимизация энергетического потенциала;
- обеспечение нормальной работоспособности всех органов и систем организма в столь трудный для них период.
Рациональное и сбалансированное питание необходимо, как пациентам с ранними стадиями малозлокачественных образований, так и больным последней стадии глиобластомы. Тщательно подобранная диета способствует улучшению общего самочувствия, восстановлению поврежденных тканей, что особенно важно на фоне проведенного цитостатического и лучевого лечения. Баланс питательных компонентов и правильные обменные процессы предупреждают формирование инфекционных очагов, блокируют реакции воспаления, предотвращают истощение организма.
При глиоме головного мозга особенное внимание рекомендуют обратить на следующие продукты и напитки:
- фрукты и овощи красного, желтого и оранжевого цвета (томаты, персики, абрикосы, морковь, свекла, цитрусовые), содержащие в своем составе каротиноиды, которые оберегают здоровые клетки от негативного влияния лучевой терапии;
- капуста (цветная, брокколи, брюссельская), редис, горчица, а также другие растительные продукты, в которых присутствует индол – активное вещество, нейтрализующее неблагоприятные токсические и химические факторы;
- зелень (укроп, петрушка, молодые листья одуванчика и крапивы, ревень, руккола, шпинат), зеленый горошек и спаржа, спаржевая фасоль, а также водоросли (морская капуста, спирулина, хлорелла);
- зеленый чай;
- чеснок, лук, ананас, обладающие противоопухолевой и детоксикационной способностью;
- отруби, злаки, цельнозерновой хлеб, проросшие ростки бобовых, злаков и семян;
- темные сорта винограда, малина, клубника и земляника, черника, ежевика, гранат, смородина, черноплодная рябина, голубика, облепиха, вишня, а также другие ягоды, в которых присутствуют естественные антиоксиданты, снижающие негативное влияние свободных радикалов, вирусов и канцерогенов;
- нежирная молочная продукция.
Не следует нагружать пищеварительную систему, да и весь организм тяжелой и жирной пищей. Полезно употреблять свежевыжатые домашние соки, смузи, морсы. В блюда обязательно следует добавлять источники омега-3 жирных кислот – например, рыбий жир, льняное масло или семена льна.
От сахара и сладостей лучше отказаться вовсе. А вот ложечка меда с чашкой воды не повредит: продукты пчеловодства обладают выраженным противовоспалительным, антиоксидантным и противоопухолевым действием. Единственное противопоказание к употреблению меда – аллергия к продукту.
Из рациона следует исключить:
- мясо, сало, субпродукты;
- сливочное масло, жирные молочные продукты;
- копчености, колбасные изделия, мясные и рыбные консервы;
- алкоголь в любом виде;
- сладости, выпечка, торты и пирожные, конфеты и шоколад;
- полуфабрикаты, фастфуд, снеки;
- обжаренные продукты.
Ежедневно необходимо употреблять достаточное количество овощей, зелени, фруктов, а также чистой питьевой воды.
В период проведения химиотерапии, а также некоторое время после нее следует пить овощные и фруктовые соки собственного приготовления, употреблять домашний нежирный творог, молоко и сыр. Важно пить много жидкости, часто чистить зубы и полоскать рот (около 4-х раз в сутки).
Оптимальные блюда для больных глиомой головного мозга:
- овощные запеканки;
- гарниры и супы из круп (предпочтительно гречка, овсянка, рис, кус-кус, булгур);
- паровые сырники, пудинги, запеканки;
- тушеные и запеченные овощи;
- рагу, овощные супы, первые и вторые блюда из бобовых (в том числе сои), паштеты и суфле;
- смузи, зеленый чай, компоты и морсы.
Профилактика
Если человек ведет здоровый образ жизни, а среди его родственников отсутствовали случаи онкологической патологии, то у него есть все шансы не заболеть глиомой головного мозга. Специфической профилактики подобных опухолей не существует, поэтому основными предупреждающими моментами считаются правильное питание, физическая активность, отказ от вредных привычек, отсутствие профессиональных и бытовых вредностей.
Специалисты дают ряд простых, и в то же время действенных рекомендаций:
- Пейте больше чистой воды, избегайте употребления подслащенных газировок, пакетированных соков, энергетических напитков, а также алкоголя.
- Избегайте профессиональных и бытовых вредностей: меньше контактируйте с химикатами, агрессивными растворами и жидкостями.
- Старайтесь готовить продукты путем их отваривания, тушения, запекания, но не обжаривания. Отдавайте предпочтение здоровым качественным продуктам домашнего приготовления.
- Большую долю в рационе должна составлять растительная пища, в том числе зелень, вне зависимости от времени года.
- Еще один негативный фактор – это лишний вес, от которого следует избавляться. Контроль массы тела очень важен для здоровья всего организма.
- Растительные масла всегда должны быть более предпочтительны, чем сливочное масло и сало.
- По возможности, желательно отдавать предпочтение экологически чистым продуктам, мясу без гормональной составляющей, овощам и фруктам без нитратов и пестицидов. От красного мяса лучше отказаться вовсе.
- Не ешьте поливитаминные препараты без показаний и в больших количествах. Не принимайте любые медикаменты без назначения врача: самолечение часто бывает очень и очень опасным.
- При появлении подозрительных симптомов необходимо посетить врача, не ожидая усугубления ситуации, развития неблагоприятных последствий и осложнений.
- Сладости и продукты с высоким гликемическим индексом – нежелательный компонент рациона.
- Чем раньше человек обратиться к врачам, тем больше у него шансов на излечение (и это касается практически любой болезни, в том числе и глиомы головного мозга).
Для предотвращения формирования онкопатологии, нужно достаточно времени уделять сну и отдыху, не допускать чрезмерного употребления спиртных напитков, отдавать предпочтение качественной натуральной пище, сократить использование гаджетов (в частности, мобильных телефонов).
Опухолевые заболевания часто возникают у людей пожилого и старческого возраста. Поэтому важно следить за собственным здоровьем еще с молодых лет и не провоцировать патологические процессы нездоровым образом жизни и вредными привычками.
Точные первопричины появления онкологии пока не выяснены. Однако определенную роль, безусловно, играют неблагоприятные профессиональные и экологические условия, воздействие ионизирующего и электромагнитного излучения, гормональные перестройки. Не следует пребывать долго и регулярно под солнечными лучами, допускать резкие изменения окружающего температурного режима, перегреваться в бане или сауне, часто принимать горячие ванны или душ.
Еще один вопрос: как предупредить появление рецидива глиомы головного мозга после ее успешного лечения? Повторный рост новообразования – это сложное и, к сожалению, частое осложнение, которое сложно заранее спрогнозировать. Пациентам можно порекомендовать регулярно проходить профилактические осмотры и обследования, посещать онколога и лечащего врача не менее двух раз в год, вести здоровый образ жизни, питаться здоровой и натуральной пищей, практиковать умеренные физические нагрузки. Еще одно условие – это любовь к жизни, здоровый оптимизм, положительный настрой на успех при любых обстоятельствах. Сюда же можно отнести и доброжелательную атмосферу в семье и на работе, терпение и безусловную поддержку со стороны близких людей.
Прогноз
Состояние головного мозга и характеристики глиомы на момент ее обнаружения оказывают влияние на выживаемость не меньше, чем проводимое лечение. Улучшают прогноз удовлетворительное общее состояние здоровья пациента, а также его возраст (у молодых больных прогноз оптимистичнее). Важный показатель – гистологическая картина новообразования. Так, низкозлокачественные глиомы обладают лучшим прогнозом, нежели анапластические глиомы и, тем более, глиобластомы (наиболее неблагоприятные опухолевые процессы). Астроцитомы обладают худшим прогнозом, чем олигодендроглиомы.
Злокачественные астроцитомы плохо реагируют на проводимую терапию и имеют относительно низкую выживаемость – от полугода до 5 лет. В то же время, при низкозлокачественных глиомах продолжительность жизни оценивается в 1-10 лет.
Злокачественные астроцитомы по сути своей неизлечимы. Направление лечения обычно предполагает уменьшение неврологических проявлений (в том числе и когнитивной дисфункции) и повышение продолжительности жизни с удержанием максимально возможного ее качества. Симптоматическая терапия привлекается на фоне реабилитационных мероприятий. Важна и работа психолога.
За последнее десятилетие ученые достигли определенного прогресса в изучении природы мозговых опухолей и способов их лечения. Многое еще следует сделать для оптимизации прогноза заболевания. Первоочередная задача специалистов на сегодняшний день заключается в следующем: глиома головного мозга должна иметь сразу несколько схем эффективного устранения проблемы, как на ранних, так и на последующих стадиях развития.

