Медицинский эксперт статьи
Новые публикации
Малярия
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Малярия (англ. malaria; франц. paludisme) - острая антропонозная трансмиссивная протозойная болезнь с трансмиссивным механизмом заражения, характеризующаяся характеризующееся выраженными симптомами интоксикации, циклическим течением с чередованием приступов лихорадки и периодов апирексии, увеличением селезенки и печени, развитием гемолитической анемии при проградиентном течении, рецидивами болезни.
Код по МКБ-10
Эпидемиология
Источником возбудителя инфекции выступает больной человек или паразитоноситель, в крови которого содержатся гаметоциты. Малярия - трансмиссивная инфекция, передающаяся через укус комара. Гаметоциты P. vivax, P. ovale и P. malariae обнаруживаются в крови в первые дни болезни; их количество возрастает после нескольких циклов эритроцитарной шизогонии. При заражении P. falciparum человек становится источником инфекции спустя 10-12 дней после начала паразитемии и может им оставаться в течение 2 мес и более.
При малярии возможны различные механизмы передачи инфекции:
Трансмиссивный механизм передачи (при укусе комара)
Этот механизм является основным, обеспечивающим существование плазмодиев как биологического вида. Источник инфекции - человек (больной малярией или паразитоноситель), в крови которого имеются зрелые гаметоциты (мужские и женские половые клетки паразита). Переносчики малярии - только женские особи комаров рода Anopheles.
В желудке комара, куда вместе с кровью попадают мужские и женские гаметоциты, находящиеся внутри эритроцитов, происходят их дальнейшее созревание (после лизиса эритроцитов), слияние и многократное деление с образованием спорозоитов, которые накапливаются в слюнных железах комара. Бесполые формы паразита (трофозоиты, шизонты), попав в желудок комара, погибают.
Таким образом, в организме человека происходит бесполый путь развития паразитов (шизогония) с образованием и накоплением гаметоцитов, а в организме комара - половой (спорогония), слияние мужских и женских гаметоцитов с дальнейшим их развитием и образованием спорозоитов.
Вертикальный механизм передачи передачи
Вертикальный механизм передачи (от матери - плоду) или от матери - новорожденному (в процессе родов - парентеральный механизм). При вертикальной передаче плод редко заражается через плаценту. Чаще заражение происходит в родах при попадании в кровоток новорожденного некоторого количества материнской крови, в эритроцитах которой находятся бесполые формы паразита.
Парентеральный механизм передачи
Парентеральный механизм заражения приводит к развитию так называемой шизонтной малярии. Реализуется при гемотрансфузиях или реже при нарушениях асептики при инъекциях (например, среди наркоманов, использующих один шприц). В случае заражения при переливании крови источником инфекции является донор-паразитоноситель, часто с сублатентной паразитемией (количество паразитов ниже пяти в одном мкл крови). Поэтому в эндемичных по малярии регионах мира для контроля донорской крови необходимо использовать наряду с паразитологическими методами (определение паразита в препаратах толстой капли и мазках крови) и серологические (иммунологические) методы лабораторной диагностики малярии (РНИФ, ИФА и др.). Учитывая то, что при парентеральном заражении обычно вводится немного паразитов (особенно при инъекциях), инкубационный период может быть удлинен до 3-х месяцев (при массивном заражении инкубационный период, наоборот, может быть и очень коротким - несколько дней), что важно знать при диагностике малярии у больных, перенесших оперативное лечение, наркоманов.
Условия распространения малярии
Для распространения малярии в определенном регионе (стране, крае, области) необходимы следующие условия:
- Источник инфекции (больной малярией или паразитоноситель).
- Наличие эффективного переносчика (комары рода Anopheles). Восприимчивость к малярийным паразитам - главное качество конкретного вида комаров из рода Anopheles. Численность комаров рода Anopheles среди популяций других видов не столь высока, как немалярийных комаров, и они редко серьезно беспокоят своими укусами. Однако и малочисленные виды при прочих благоприятных обстоятельствах (близость мест выплода комаров к жилищу людей) могут играть достаточно серьезную роль. Более 70 видов комаров рода Anopheles (среди более 200 известных видов) могут служить эффективными переносчиками малярии.
- Благоприятные климатические условия: среднесуточная температура воздуха выше 16 °С и наличие мест для выплода комаров: водоемы, резервуары для воды, ирригационные сооружения и др. Минимальная среднесуточная температура воздуха, необходимая для развития в организме комара Pl. vivax, - 16 °С, для Pl. falciparum - 18 °С, при более низкой температуре спорогония не происходит. Продолжительность спорогонии тем меньше, чем выше температура (до определенного уровня, так как среднесуточная температура 30 °С и выше неблагоприятна для спорогонии). При оптимальной среднесуточной температуре (25-26 °С) спорогония у Pl. vivax занимает 8-9 дней, у Pl. falciparum - 10-11 дней.
Весь ареал распространения малярии на земном шаре (между 45° с. ш. и 40° ю. ш. до 64° с. ш. и 45° ю. ш. в разные годы) занимает малярия-vivax. Ареалы малярии-falciparum и малярии-malariае несколько меньше вследствие необходимой более высокой температуры для эффективной спорогонии; ареал малярии-ovale располагается в двух, не связанных территориально между собой, регионах: тропической Африке и государств западной части Тихого океана (Индонезия, Вьетнам, Филиппины, Новая Гвинея и др.). В горных странах очаги малярии могут сформироваться до высот 1000 м в зоне умеренного климата и до 1500-2500 м в зоне субтропиков и тропиков, причем на больших высотах (1000-1500 м и выше) встречаются очаги только малярии-vivax.
Малярия отличается выраженной сезонностью. В условиях умеренного и субтропического климатов малярийный сезон делится на периоды: эффективной заражаемости комаров, передачи инфекции и массовых проявлений заболевания. Начало периода эффективной заражаемости комаров (при наличии источника инфекции - больных, паразитоносителей) совпадает с моментом устойчивого повышения среднесуточной температуры до 16 °С. Начало периода передачи связано с завершением спорогонии в организме комара, что зависит от конкретных среднесуточных температур данного года. В Московском регионе период передачи малярии-vivax может достигать 1,5-2 месяцев и более, до первых осенних заморозков. Границы периода массовых проявлений менее определены. В очагах, где передается только трехдневная малярия, массовая заболеваемость может начинаться задолго до начала периода передачи. Наблюдающиеся случаи представляют собой первичные проявления малярии-vivax с длительной инкубацией (3-10 мес) за счет заражения в прошлом сезоне и сохранения в печени гипнозоитов (без первичных проявлений с короткой инкубацией), а также отдаленные экзоэритроцитарные рецидивы (после серии приступов малярии с короткой инкубацией в прошлом сезоне, без адекватной противорецидивной терапии).
Восприимчивость к малярии всеобщая. Исход заражения после попадания возбудителя в кровоток и клиническое течение болезни определяются индивидуальным иммунологическим статусом, активностью факторов неспецифической врожденной резистентности, напряженностью постинфекционного иммунитета, а для новорожденных - уровнем специфических антител класса G, полученных от матери. Исключение составляют коренные жители Западной Африки и Новой Гвинеи, в большинстве своем невосприимчивые к заражению Pl. vivax, что связано с генетически детерминированным отсутствием у них эритроцитарных изоантигенов группы Даффи, выполняющих функцию рецепторов для мерозоитов PI. vivax. Соответственно, в этом регионе значительно реже, чем в других регионах тропической Африки, наблюдаются случаи заражения малярией-vivax.
Относительной устойчивостью к заражению всеми видами плазмодиев обладают люди, являющиеся носителями аномального гемоглобина (талассемия, серповидно-клеточная анемия, носительство гемоглобина Е, С и др.), с нарушениями строения цитоскелета эритроцитов (наследственный сфероцитоз, юго-восточный овалоцитоз, наследственный эллиптоцитоз) или имеющие дефицит фермента глюкозо-6-фосфатдегидрогеназы эритроцитов. В случае заражения малярией они болеют легко, численность паразитов в крови сохраняется на сравнительно низком уровне, случаи злокачественного течения (церебральной формы малярии-falciparum) практически отсутствуют. С другой стороны, у людей с дефицитом глюкозо-6-фосфатдегидрогеназы возникает риск развития острого гемолиза при использовании ряда противомалярийных препаратов (примахин, хинин и др.). Механизмы естественной устойчивости к различным видам малярии во многом еще не ясны и продолжают изучаться.
Также определенной устойчивостью к заражению всеми формами малярии обладают новорожденные. Это обусловлено:
- наличием пассивного иммунитета за счет антител класса G, получаемых новорожденным от гипериммунной матери (в очагах с высоким уровнем заболеваемости малярией);
- поддержанием специфического иммунитета после рождения за счет антител класса А, получаемых новорожденным с грудным молоком;
- наличием у новорожденного фетального гемоглобина, малопригодного для питания малярийного паразита.
После первых трех-шести месяцев жизни у новорожденных значительно возрастает риск развития тяжелых, злокачественных форм малярии-falciparum (смена эритроцитов, содержащих фетальный гемоглобин, на эритроциты, содержащие нормальный гемоглобин; перевод на смешанное питание - поступление в пищу парааминобензойной кислоты, необходимой для развития паразита, которая отсутствует в материнском молоке).
Иммунитет при малярии
Иммунитет при малярии нестерильный, видо- и штаммоспецифичный, нестойкий и непродолжительный. Для поддержания защитного уровня антител необходима постоянная антигенная стимуляция в виде повторных заражений малярией. Иммунитет к Pl. malariae и Pl. vivax устанавливается раньше и поддерживается дольше, чем к Pl. falciparum. Противомалярийный иммунитет включает клеточный и гуморальный ответы. Началом иммунных процессов, которые стимулируют синтез антител, является фагоцитирование малярийных паразитов макрофагами. Это проявляется гиперплазией гистиофагоцитарной системы селезенки, печени, костного мозга.
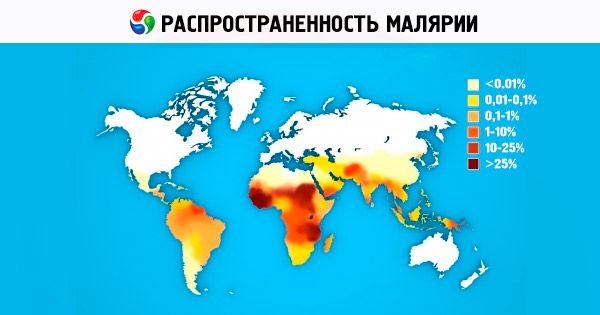
Распространенность малярии
Из четырёх видов возбудителей малярии человека наиболее распространён в мире P. vivax. В субтропиках и тропиках в генофонде популяции P. vivax преобладают спорозоиты. вызывающие болезнь после короткой инкубации (10-21 день). На Африканском континенте P. vivax постоянно обнаруживают в странах Восточной Африки у арабов, индийцев, эфиопов, европейцев. В странах Западной Африки, заселённой преимущественно представителями негроидной расы, P. vivax не встречают, что объясняют генетически обусловленной врождённой невосприимчивостью африканских негров к P. vivax [на эритроцитах отсутствует рецептор для мерозоитов P. vivax - изоантигены Даффи (Fyd или Fyb)]. Ареал P. ovale невелик и состоит из двух частей. Основная, африканская часть занимает тропическую Африку от Гамбии на севере до Конго на юге континента. Вторая часть ареала - страны Западной части Тихого океана и Юго-Восточной Азии. Географический ареал тропической малярии достигает 40° северной широты и 20° южной широты P. falciparum обусловливает до 50% заболеваемости малярией в мире. Четырёхдневную малярию в настоящее время встречают в Африке, некоторых районах Центральной и Южной Америки, странах Карибского бассейна. Юго-Восточной Азии.
Большинство людей восприимчивы к малярии. Исключение составляют коренные жители Западной Африки. Для гиперэндемичных очагов тропической Африки, где преобладает P. falciparum, характерна относительно стабильная иммунная структура коренного населения:
- дети в возрасте до 6 мес не заболевают благодаря пассивному иммунитету, полученному от матери:
- большинство детей в возрасте 6-24 мес поражены P. falciparum; пассивный иммунитет угас, активный ещё не развит; в этой группе наблюдают самую высокую смертность от малярии:
- у детей старше 2 лет P. falciparum обнаруживают реже, течение малярии смягчено в результате приобретённого иммунитета, с возрастом интенсивность паразитемии уменьшается:
- у взрослых P. falciparum обнаруживают редко вследствие высокой напряжённости иммунитета, при инфицировании клинические проявления отсутствуют.
Легко переносят тропическую малярию также носители аномального гемоглобина S (серповидно-клеточная анемия) и лица с некоторыми другими генетически обусловленными аномалиями гемоглобина и ферментов эритроцитов (дефицит Г-6-ФДГ).
История изучения малярии
Изучение малярии (одной из древнейших болезней человека) неотрывно связано с самой историей развития человеческой цивилизации. Предполагается, что малярия стала распространяться на Земле (из Африканского региона Средиземноморья) около 10 000 лет назад в связи с интенсивным развитием земледелия, торговли, освоением новых земель. В старинных египетских папирусах, китайской древней литературе и канонах («Charaka» и «Sushrutha») классической древнеиндийской медицины («Ayurveda») сохранились до нашего времени описания клиники и эпидемий малярии; уже тогда высказывались предположения о возможной связи развития болезни с укусами комаров. Позже (5-6 вв. до н. э.) древние врачи Греции: Гиппократ, Герадот, Эмпедокл подробно описали клинику малярии. Гиппократу принадлежит заслуга в выделении малярии из группы лихорадочных заболеваний: он предложил выделять 3 формы болезни: «quotidian» (ежедневные приступы), «tertian» (приступы через день) и «quartan» (приступы через 2 дня).
Начало эры научных открытий в изучении малярии связано с 1640 г., когда впервые испанским врачом-конкистадором Хуаном дель Вего (Ниап del Vego) для лечения больных малярией был использован настой коры хинного дерева, ранее использовавшийся индейцами Перу и Эквадора как противолихорадочное средство. Заслуга в названии болезни «малярия» (итал. «mal aria» - плохой воздух) принадлежит итальянцу Lancisi (1717), который связывал заражение людей малярией через «ядовитые» испарения из болот. В 1880 г. французский врач A. Laveran, работая в Алжире, подробно описал морфологию возбудителя малярии. В 1897 г. английским военным врачом Рональдом Россом (Ronald Ross) в Индии был установлен трансмиссивный механизм передачи малярии.
В настоящее время малярия является одной из серьезнейших проблем здравоохранения для более 100 стран Африки, Азии и Южной Америки, около половины населения Земли живут в условиях риска заражения малярией. Практически во всех странах Европы и Северной Америки ежегодно регистрируют сотни завозных случаев малярии среди людей, прибывших из регионов, где она распространена, растет число случаев так называемой аэропортной малярии. По данным ВОЗ, ежегодно в мире заболевает малярией 200-250 млн человек, не менее 80% всех случаев малярии регистрируют в странах Африки, расположенных к югу от Сахары. Каждый год от малярии умирает от 1 до 2 млн человек, в основном детей в возрасте до 5 лет. Социальные и экономические потери только в Африке оценивают в 2 миллиарда долларов США в год. С 1998 г. под эгидой ВОЗ, Всемирного банка, ЮНИСЕФ реализуется научно-практическая программа (Roll Back Malaria Initiative) no контролю за малярией (в основном в развивающихся странах мира). Время действия программы рассчитано до 2010-2015 гг. Активно ведутся разработки по созданию эффективной противомалярийной вакцины, однако для этого потребуется как минимум еще 10-15 лет. Поиск, разработка и совершенствование препаратов для лечения малярии являются одной из приоритетных программ ВОЗ, различных фармацевтических компаний, научно-исследовательских институтов во всем мире. В последние годы в России в результате роста миграционных процессов, интенсивного развития международного туризма отмечено увеличение завозных случаев малярии.
Причины малярии
Название болезни «малярия» фактически обобщает четыре отдельных протозойных заболевания, обусловленных соответственно четырьмя видами возбудителей.
Причина малярии - паразиты, которых относят к типу Protozoa, классу Sporozoa, семейству Plasmodiidae, роду Plasmodium. У человека паразитирует четыре вида возбудителя: P. vivax вызывает трёхдневную, P. malariae - четырёхдневную, P. falciparum - тропическую малярию; P. ovale служит причиной трёхдневной овале-малярии.
Возбудители малярии
|
Возбудитель |
Форма малярии (в соответствии с МКБ-10) |
|
Plasmodium (Laverania) falciparum |
Малярия, вызванная Plasmodium falciparum (малярия-falciparum) |
|
Plasmodium (Plasmodium) vivax |
Малярия, вызванная Plasmodium vivax (малярия-vivax) |
|
Plasmodium (Plasmodium) ovale |
Малярия, вызванная Plasmodium ovale (малярия-ovale) |
|
Plasmodium (Plasmodium) malariae |
Малярия, вызванная Plasmodium malariae (малярия-malariae) |
В большинстве отечественных изданий (учебников, руководств, справочников) сохраняются прежние названия форм малярии: тропическая малярия (малярия-falciparum), трехдневная малярия (малярия-vivax), овале-малярия (малярия-ovale) и четырехдневная малярия (малярия-malariae).
Каждой из четырех форм малярии характерны свои клинические, патогенетические и эпидемиологические особенности. Важнейшее место занимает малярия-falciparum, составляющая 80-90% от всех случаев малярии в мире, возбудитель которой относится к особому подроду (Laverania). Только малярия-falciparum может протекать злокачественно, приводя к летальному исходу.
Возбудители малярии в процессе жизнедеятельности проходят следующий цикл развития со сменой хозяев:
- бесполое развитие (шизогония) протекает в организме промежуточного хозяина - человека;
- половое развитие (спорогония) проходит в организме окончательного хозяина - самки комара рода Anopheles.
В организм человека спорозоиты попадают при укусе заражённым малярийным комаром. После проникновения в кровь спорозоиты через 15-45 мин внедряются в гепатоциты из синусоидальных сосудов печени и начинают экзоэритроцитарный цикл (тканевая шизогония). Избирательность и быстрота инвазии обусловлены наличием на мембранах гепатоцитов специфических рецепторов. Паразиты увеличиваются, многократно делятся и образуют множество мелких одноядерных образований - мерозоитов. Минимальная продолжительность экзоэритроцитарного цикла составляет 5-7 сут у P. falciparum, 6-8 сут у P. vivax, 9 сут у P. ovale и 14-16 сут у P. malariae. Затем мерозоиты выходят из гепатоцитов в кровь и внедряются в эритроциты, где происходит эритроцитарная шизогония. Для трёхдневной и овале-малярии характерен особый тип экзоэритроцитарного развития: все паразиты или их часть способны длительное время (7-14 мес и более) находиться в гепатоцитах в «дремлющем» состоянии (гипнозоиты), и только после окончания этого периода они начинают превращаться в мерозоиты, способные заражать эритроциты. Таким образом, это обусловливает возможность длительной инкубации и возникновение отдалённых рецидивов вплоть до 3 лет.
Эритроцитарную шизогонию сопровождают циклическое развитие и множественное деление паразитов, при этом малярийные плазмодии проходят следующие стадии: юный трофозоит (имеет форму кольца); развивающийся трофозоит; зрелый трофозоит (имеет крупное ядро): развивающийся шизонт; зрелый шизонт. После завершения процесса шизогонии эритроцит разрушается. Свободные мерозоиты активно проникают в новые эритроциты, но большая их часть погибает от воздействия защитных иммунных механизмов хозяина. Продолжительность эритроцитарной шизогонии составляет у P. vivax, P. ovale, P. falciparum 48 ч, а у P. malariae 72 ч. Во время эритроцитарного цикла часть мерозоитов превращается в половые формы - женские (макрогаметоциты) или мужские (микрогаметоциты).
Гаметоциты попадают в организм комара-переносчика, когда он питается кровью больного малярией или паразитоносителя. содержащей зрелые гаметоциты. В желудке комара через 9-12 мин мужской гаметоцит выбрасывает восемь тонких подвижных жгутов. Свободные жгуты (микрогаметы) проникают в женскую клетку (макрогамету); после слияния ядер образуется зигота - круглая оплодотворённая клетка. Далее последовательно развиваются оокинеты, ооцисты со спорозоитами, их дозревание проходит в слюнных железах комара. При оптимальной температуре воздуха окружающей среды (25 °С) спорогония продолжается 10 дней у P. vivax. 12 дней у P. falciparum. 16 дней у P. malariae и P. ovale; при температуре воздуха ниже 15 °С спорозоиты не развиваются.
Патогенез
Все симптомы малярии обусловлены эритроцитарной шизогонией - ростом и размножением в крови бесполых эритроцитарных форм паразита. Тканевая шизогония клинически не проявляется.
Малярийный приступ связан с завершением эритроцитарной шизогонии, массовым распадом эритроцитов и попаданием в кровь большого числа мерозоитов, продуктов метаболизма паразитов, обладающих пирогенными и токсическими свойствами, которые провоцируют развитие лихорадочной реакции. Ввиду циклцичности эритроцитарной шизогонии лихорадочные приступы повторяются каждые 48 ч при трёхдневной, овале- и тропической малярии и через 72 ч при четырёхдневной. В организм человека при заражении попадает гетерогенная популяция малярийных паразитов, и шизогония в начальном периоде протекает асинхронно, из-за этого тип лихорадки может быть неправильным. По мере формирования иммунных реакций способность к паразитированию в эритроцитах сохраняется у одной главной генерации плазмодиев, определяющей свойственный данному виду ритм лихорадки. Только при тропической малярии может быть несколько (2-3) основных генераций плазмодиев, поэтому лихорадка чаще носит неправильный характер.
Анемия, характерная для малярии, - следствие разрушения эритроцитов находящимися в них паразитами. Известно, что P. vivax и P. ovale внедряются преимущественно в молодые эритроциты, P. malariae - в зрелые. P. falciparum инфицирует эритроциты разной степени зрелости, что способствует более значительному их поражению и гемолизу, поэтому при тропической малярии в генезе анемии гемолиз играет ведущую роль. Дополнительными факторами гемолиза эритроцитов выступают также аутоиммунные механизмы, повреждающие неинфицированные эритроциты. Развивающаяся при малярии гиперплазия ретикулоэндотелиальных элементов селезёнки угнетает гемопоэз, что усиливает анемию и тромбоцитопению.
Увеличение печени и селезёнки вначале обусловлено застойными явлениями в органах, но вскоре в них происходит лимфоидная и ретикулоэндотелиальная гиперплазия. В результате гемолиза эритроцитов, а также поражения гепатоцитов развивается желтуха. Уменьшение всасывания углеводов и торможение глюконеогенеза в печени вызывает гипогликемию. Активация анаэробного гликолиза приводит к накоплению лактата в крови, цереброспинальной жидкости и возникновению лактат-ацидоза, что служит одной из причин тяжёлого течения тропической малярии.
При тропической малярии изменяются свойства эритроцитов, вследствие чего нарушается микроциркуляция (цитоадгезня, секвестрация, розетинг). Цитоадгезия - приклеивание поражённых эритроцитов к эндотелиальным клеткам, причина секвестрации в капиллярах и посткапиллярных венулах. Основную роль в цитоадгезии отводят специфическим белкам-лигандам (их экспрессия на поверхности эритроцитов индуцируется паразитом) и рецепторам, находящимся на наружной поверхности эндотелиальных клеток. Закупорка сосудов вызывает ишемию поражённых органов. На мембранах эритроцитов возникают протуберанцы (кнобы), которые контактируют с выростами в форме псевдоподий, образующимися на эндотелиальных клетках. Некоторые разновидности P. falciparum вызывают прилипание здоровых эритроцитов к инфицированным - в результате образуются «розетки». Эритроциты становятся ригидными, что ухудшает реологические свойства крови и усугубляет нарушение микроциркуляции. Важный повреждающий фактор - гипоксия, вызванная недостаточной кислородно-транспортной функцией заражённых эритроцитов. Наименее устойчива к гипоксии ткань мозга, что способствует развитию церебральной малярии. Возникают нарушения в свёртывающей системе крови: при тяжёлой тропической малярии наблюдают признаки ДВС-синдрома тромбоцитопении и гипофибриногенемии. Определённую роль в патогенезе тропической малярии отводят генерализованной неспецифической воспалительной реакции. Поражение сосудов вызывается в основном действием медиаторов воспаления. Наиболее активны продукты перекисного окисления липидов и протеазы, выделяемые гранулоцитами. В патогенезе тяжёлой малярии значительное внимание уделяют цитокинам, в частности ФНО и ИЛ (ИЛ-2 и ИЛ-6). Наиболее характерные изменения при тяжёлой тропической малярии возникают в головном мозге, где наблюдают отёк, набухание вещества мозга, периваскулярные и периганглионарные разрастания нейроглии (гранулёмы Дюрка). Капилляры блокируются инвазированными эритроцитами и паразитами; наблюдаются обширные гемостазы. Развивается периваскулярный отёк с геморрагиями и очаговыми некрозами. На основании патологоанатомической картины можно заключить, что в случаях малярийной комы развивается специфический менингоэнцефалит.
Малярийная инфекция способна дезорганизовать иммунный ответ хозяина, что запускает каскад иммунопатологических реакций. Фиксация иммуноглобулинов и комплемента на базальных мембранах клубочков вызывает острую нефропатию. Нефротический синдром, развивающийся у больных четырёхдневной малярией, относят к иммунокомплексным гломерулопатиям.
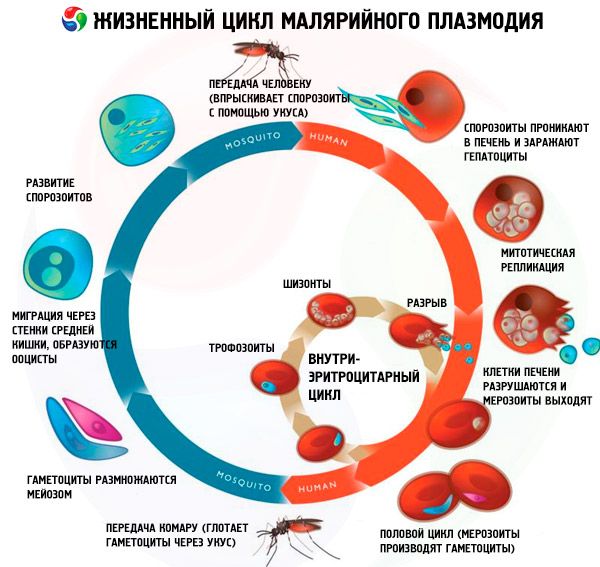
Жизненный цикл всех возбудителей малярии
Жизненный цикл всех возбудителей малярии включает двух хозяев: человека (шизогония - бесполый цикл развития) и комаров рода Anopheles (спорогония - половой цикл развития).
Традиционно в цикле шизогонии у всех видов малярийных паразитов выделяют три стадии: экзоэритроцитарную шизогонию (ЭЭШ), эритроцитарную шизогонию (ЭШ) и гаметоцитогонию. Кроме этого в жизненных циклах Pl. vivax и Pl. ovale выделяют отдельную стадию - спячку - вследствие возможного внедрения в организм человека при укусе комара морфологически неоднородной группы спорозоитов (тахиспорозоитов и брадиспорозоитов или только брадиспорозоитов). В этих случаях брадиспорозоиты (гипнозоиты) длительно сохраняются в гепатоцитах в неактивном состоянии до начала ЭЭШ.
Экзоэритроцитарная шизогония
Внедренные со слюной комара в организм человека спорозоиты очень быстро (в течение 15-30 минут) с кровотоком попадают в печень, где активно проникают в гепатоциты, не повреждая их. Спорозоиты Pl. falciparum, Pl. malariae и тахиспорозоиты Pl. vivax и Pl. ovale немедленно начинают ЭЭШ с образованием большого количества экзоэритроцитарных мерозоитов (до 40 000 из одного спорозоита при малярии-falciparum). Гепатоциты разрушаются, и мерозоиты снова попадают в кровоток с последующим быстрым (в течение 15-30 минут) внедрением в эритроциты. Длительность ЭЭШ при малярии-falciparum обычно составляет 6 дней, при малярии-vivax - 8 дней, при малярии-ovafe - 9 дней, при малярии-malariae - 15 дней.
 [23],
[24],
[25],
[26],
[27],
[28],
[29]
[23],
[24],
[25],
[26],
[27],
[28],
[29]
Стадия спячки
При малярии-vivax и малярии-ovale брадиспорозоиты, внедрившиеся в гепатоциты, превращаются в неактивные формы - гипнозоиты, которые могут оставаться без деления в течение нескольких месяцев или даже лет до последующей реактивации (деление и образование мерозоитов). Таким образом, с гипнозоитами связаны характерные только для этих форм малярии длительная инкубация (до 3-10 месяцев и более) и развитие отдаленных экзоэритроцитарных рецидивов.
Эритроцитарная шизогония
После внедрения мерозоитов в эритроциты малярийные паразиты многократно (циклически) последовательно проходят стадии: трофозоита (питающаяся, одноядерная клетка), шизонта (делящаяся многоядерная клетка) и морулы (сформировавшиеся паразиты, находящиеся внутри эритроцита). В последующем, после разрушения эритроцитов, в плазму крови попадают мерозоиты. Наибольшее количество дочерних мерозоитов образуется при тропической малярии - до 40 в одном эритроците. Стадия ЭШ идет строго определенное время: 48 часов при малярии-falciparum, малярии-vivaх, малярии-ovale и 72 часа при малярии-malariae.
Особенности цикла эритроцитарной шизогонии и основные патогенетические механизмы развития тяжелых и осложненных форм малярии-falciparum:
- скопление (секвестрация) инвазированных эритроцитов, содержащих взрослые трофозоиты (со стадии амебовидного трофозоита), шизонтов в сосудах внутренних органов, преимущественно головного мозга, а также почек, печени, кишечника, костного мозга, плаценты и др.;
- формирование так называемых розеток, состоящих из инвазированных и непораженных эритроцитов;
- развитие нарушений микроциркуляции, гипоксии тканей, метаболического ацидоза (значительное накопление молочной кислоты);
- активация МФС (преимущественно Th-1-иммунный ответ) с повышенным синтезом а-фактора некроза опухоли, у-интерферона, интерлейкина-1 и других цитокинов, повреждающих эндотелий сосудов и вызывающих адгезию эритроцитов к эндотелию кровеносных сосудов.
В последние годы рассматривается особая роль повышенного синтеза оксида азота (NО) клетками эндотелия сосудов головного мозга в развитии церебральной формы малярии-falciparum.
Важным патофизиологическим механизмом в развитии тяжелых форм малярии-falciparum, по сравнению с другими формами малярии, является гипогликемия, усугубляющая микроциркуляторные и метаболические нарушения (метаболический ацидоз) у больных, особенно у детей и беременных. В развитии гипогликемии при малярии-falciparum выделяют три основных фактора: снижение глюкогенеза в печени, утилизация глюкозы паразитами и стимуляция секреции инсулина. В то же время гипогликемия может быть следствием гиперинсулинемии, развивающейся после назначения хинина для купирования приступов малярии-falciparum.
Как следствие длительной персистенции паразита (без адекватной терапии) при малярии-malariae возможно развитие нефротического синдрома в результате иммунного механизма (отложение иммунных комплексов, содержащих антигены паразита, на базальной мембране почечных клубочков).
Необходимо отметить, что основные клинические проявления всех форм малярии (интоксикация, увеличение печени и селезенки, анемия) связаны именно со стадией эритроцитарной шизогонии (многократное бесполое размножение паразитов в эритроцитах), и чем более высокое содержание паразитов у больного в 1 мкл крови, определяемое при микроскопии толстой капли, тем обычно тяжелее протекает малярия. Поэтому при лабораторной диагностике малярии важно не только установить вид малярийного плазмодия, но и определить уровень паразитемии. По максимальному уровню паразитемии формы малярии распределяются в порядке убывания: малярия-falciparum (до 100 тыс. в мкл и более), малярия-vivaх (до 20 тыс. в мкл, реже более), малярия-ovale и малярия-malariae (до 10-15 тыс. в мкл). При малярии-falciparum, протекающей с высоким уровнем паразитемии (100 тыс. в мкл и выше), значительно возрастает риск развития тяжелых, фатальных осложнений, что определяет тактику интенсивной (парентеральной) противомалярийной терапии.
Возникновение лихорадочных пароксизмов при малярии обусловлено гемолизом эритроцитов, выходом мерозоитов в плазму, разрушением части из них (другая часть мерозоитов снова внедряется в эритроциты), активацией МФС и повышенным синтезом интерлейкина-1, -6, а-фактора некроза опухоли и других эндогенных пирогенов (провоспалительных цитокинов), оказывающих воздействие на центр терморегуляции гипоталамуса.
При наличии в крови одной генерации плазмодиев с первых дней болезни возникают правильно чередующиеся пароксизмы. Часто при малярии-falciparum и малярии-vivax (в гиперэндемичных регионах с интенсивной передачей малярии) у неиммунных лиц наблюдается инициальная (начальная) лихорадка, связанная с развитием в эритроцитах больных сразу нескольких генераций возбудителей с разным по времени окончанием цикла развития, что приводит к наслоению приступов, сглаживанию периода апирексии, искажению типичного пароксизма.
В процессе развития болезни, нарастания факторов специфической и неспецифической защит (к концу 1-2-й недели) часть генераций погибает, и остается одна (две) ведущие генерации паразитов с развитием типичных пароксизмов через день (или каждый день).
Увеличение печени и селезенки при всех формах малярии связано с их значительным кровенаполнением, отеком, гиперплазией МФС.
Малярия, как правило, всегда ведет к гемолитической гипохромной анемии, в патогенезе которой имеет значение ряд факторов:
- внутрисосудистый гемолиз инфицированных эритроцитов;
- фагоцитоз клетками ретикулоэндотелия селезенки как инфицированных, так и неинфицированных эритроцитов;
- секвестрация (накопление) эритроцитов, содержащих зрелые паразиты, в костном мозге, угнетение кроветворения;
- иммунный механизм (разрушение непораженных эритроцитов в результате адсорбции иммунных комплексов, содержащих С-3 фракцию комплемента, на мембране эритроцитов).
Стадия гаметоцитогонии является как бы ответвлением от стадии ЭШ. Часть мерозоитов (генетически детерминированный процесс) вместо того, чтобы после внедрения в эритроцит снова повторить бесполый цикл развития, превращается в половые формы - гаметоциты (мужские и женские).
Особенности стадии гаметоцитогонии при малярия-falciparum:
- гаметоциты появляются в периферической крови не ранее 10-12 дня болезни;
- гаметоциты, накапливаясь в течение болезни, могут длительно циркулировать в кровотоке (до 4-6 недель и более).
При других формах малярии (vivax, ovale, malariae) гаметоциты могут определяться в периферической крови с первых дней болезни и быстро (в течение нескольких часов - дней) погибают.
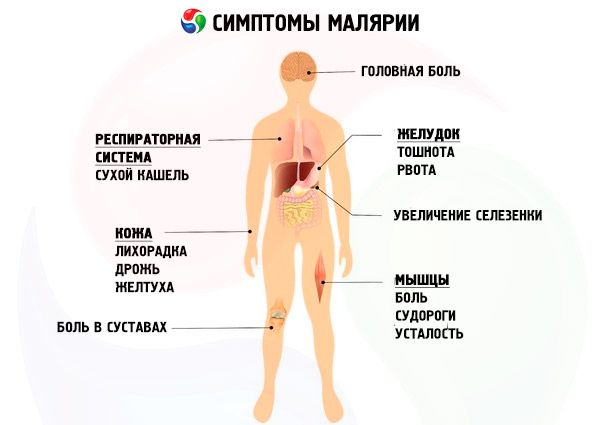
Симптомы малярии
Учитывая видовые особенности малярийных паразитов и соответствующие симптомы малярия выделяют четыре формы заболевания: трёхдневная малярия (vivax-малярия, malaria tertiana), четырёхдневная малярия (malaria quartana), тропическая малярия (falciparum-малярия, malaria tropica), трёхдневная овале-малярия (ovale-malaria).
Течение первичной малярии включает начальный период заболевания, период разгара болезни и реконвалесценции. Без лечения или при неполноценной этиотропной терапии малярия переходит в период рецидивного течения. Различают рецидивы экзоэритроцитарные и эритроцитарные, по времени развития - ранние и поздние. Эритроцитарные рецидивы наблюдают при заражении всеми видами плазмодиев. Ранние возникают в течение 2 мес после первичных приступов; рецидивы, развивающиеся в более поздние сроки, относятся к поздним. Без лечения или при неправильном лечении трёхдневной и овале-малярии наступает «затишье» длительностью 6-11 мес с исчезновением паразитов из крови и клиническим благополучием. Затем следуют поздние рецидивы (обусловленные активацией гипнозоитов в печени), без лечения снова сменяющиеся латентным периодом, после чего заболевание опять рецидивирует.
P. falciparum живут в организме человека (без лечения) до 1,5 лет, P. vivax и P. ovale - до 3 лет, P. malariae - многие годы, иногда пожизненно.
Что беспокоит?
Формы
По рекомендации ВОЗ малярия делится на неосложнённую, тяжёлую и осложнённую. Злокачественные формы малярии и осложнения характерны в основном для инфицирования P. falciparum. Болезнь, вызванная P. vivax, P. ovale и P. malariae, как правило, имеет доброкачественное течение.
Трёхдневная малярия
Инкубационный период трехдневной малярии составляет от 10-21 дня до 6-14 мес. Продромальные симптомы малярии перед первичным малярийным приступом наблюдают редко, но они часто предшествуют рецидивам и выражаются чувством общего недомогания, слабостью, разбитостью, болями в поясничной области, конечностях, незначительным подъёмом температуры тела, ухудшением аппетита, головной болью. Продолжительность продромального периода в среднем составляет 1-5 дней.
Вначале температурная кривая носит неправильный характер (инициальная лихорадка), что связано с несинхронным выходом в кровь нескольких генераций P. vivax. В последующем начинаются типичные малярийные приступы с интермиттирующей трёхдневной лихорадкой, свидетельствующие о формировании основной генерация паразитов в крови. В малярийном лихорадочном приступе клинически отчётливо выражены три фазы, непосредственно следующие одна за другой: стадия озноба, жара и пота. Малярийный приступ начинается с озноба, его интенсивность может быть разной - от лёгкого познабливания до потрясающего озноба. В это время больной ложится в постель, безуспешно пробует согреться, но озноб нарастает. Кожа становится сухой, на ощупь шероховатой или «гусиной», холодной, конечности и видимые слизистые цианотичными. Отмечаются такие симптомы малярии, как: сильная головная боль, иногда рвота, боли в суставах и поясничной области. Стадия озноба продолжается от нескольких минут до 1-2 ч, её сменяет стадия жара. Больной сбрасывает с себя одежду, бельё, но это не приносит ему облегчения. Температура тела достигает 40-41 °С, кожные покровы становятся сухими и горячими, лицо краснеет. Головная боль, боли в поясничной области и суставах усиливаются, возможны бред и спутанность сознания. Стадия жара продолжается от одного до нескольких часов и сменяется периодом потоотделения. Температура критически падает, потоотделение нередко профузное, поэтому больному приходится неоднократно менять бельё. Ослабленный перенесённым приступом, он вскоре засыпает. Продолжительность приступа составляет 6-10 ч. Характерным считают наступление приступов болезни в утренние и дневные часы. После приступа начинается период апирексии, длящийся около 40 ч. После 2-3 температурных приступов отчётливо увеличиваются печень и селезёнка. Изменения в крови: анемия, развивающаяся постепенно со второй недели болезни, лейкопения, нейтропения с палочкоядерным сдвигом влево, относительный лимфоцитоз, анэозинофилия и повышенная СОЭ.
При естественном течении болезни без этиотропного лечения после 12-14 приступов (4-6 нед) интенсивность лихорадки уменьшается, приступы постепенно угасают, размеры печени и селезёнки сокращаются. Однако спустя 2 нед-2 мес возникают ранние рецидивы, характеризующиеся синхронной температурной кривой, увеличением печени и селезёнки, анемией. В последующем с нарастанием иммунитета паразиты исчезают из крови и наступает латентный период. Если в это время не провести лечение гистошизотропными препаратами, то через 6-8 мес (а иногда спустя 1-3 года) происходит активация «дремлющих» тканевых форм паразитов и развиваются отдалённые рецидивы. Они характеризуются острым началом, более лёгким течением, ранним увеличением селезёнки, коротким числом приступов (до 7-8), меньшей интенсивностью и длительностью паразитемии, наличием гаметоцитов в крови.
Овале-малярия
По многим клинико-патогенетическим признакам овале-малярия сходна с трёхдневной vivax-малярией. Инкубационный период овале-малярии 11-16 дней. При овале-малярии наблюдают склонность возбудителя к первичной латенции. При этом длительность инкубационного периода может растянуться на 2 мес-2 года и более. Симптомы малярии заключаются в интермиттирующей трёхдневной лихорадке, реже она бывает ежедневной. Лихорадочные приступы чаще возникают в вечерние часы, а не в первой половине дня, как это свойственно другим формам малярии. Овале-малярию характеризует преимущественно лёгкое течение с небольшим количеством пароксизмов, протекающих без выраженного озноба и с менее высокой температурой на пике приступов. Характерно, что пароксизмы при первичной атаке очень часто прекращаются спонтанно. Это объясняется быстрым формированием стойкого иммунитета. Если не проводится лечение гистошизотропными препаратами, возможны 1-3 рецидива с межрецидивным интервалом от 17 дней до 7 мес.
Четырёхдневная малярия
Протекает обычно доброкачественно. Инкубационный период от 3 до 6 нед. Продромальные симптомы малярии наблюдают редко. Начало болезни острое. С первого приступа устанавливается интермиттирующая лихорадка с периодичностью приступов через 2 дня. Пароксизм обычно начинается в полдень, средняя его продолжительность составляет около 13 ч. Период озноба длительный и резко выраженный. Период жара продолжается до 6 ч, его сопровождают головная боль, миалгия, артралгия, иногда тошнота, рвота. Иногда больные беспокойны и бредят. В межприступный период состояние больных удовлетворительное. Анемия, гепатоспленомегалия развиваются медленно - не ранее чем через 2 нед после начала болезни. При отсутствии лечения наблюдается 8-14 приступов, но процесс эритроцитарной шизогонии на низком уровне длится многие годы. Чаще всего инфекция протекает в форме паразитоносительства без активизации эритроцитарной шизогонии, что делает таких лиц потенциально опасными донорами. В эндемичных очагах четырёхдневная малярия служит причиной нефротического синдрома с неблагоприятным прогнозом у детей.
Тропическая малярия
Наиболее тяжёлая форма малярийной инфекции. Инкубационный период составляет 8-16 дней. В конце его у части неиммунных лиц отмечают продромальные симптомы малярии продолжительностью от нескольких часов до 1-2 дней: недомогание, слабость, разбитость, ломота в теле, миалгия и артралгия, головная боль. У большинства больных тропическая малярия начинается остро, без продромального периода, с подъёма температуры тела до 38-39 °С. Если в инфицированном организме у нескольких генераций P. falciparum циклы эритроцитарной шизогонии заканчиваются не одновременно, клинически это часто выражается отсутствием циклической периодичности лихорадочных приступов. Приступы, протекающие с поочерёдной сменой фаз, начинаются с озноба продолжительностью от 30 мин до 1 ч. В этот период кожные покровы при осмотре бледные, холодные на ощупь, нередко с шероховатостью по типу «гусиной кожи». Озноб сопровождается подъёмом температуры тела до 38-39 °С. С прекращением озноба наступает вторая фаза пароксизма - жар. У больных возникает лёгкое ощущение тепла, иногда они испытывают чувство истинного жара. Кожные покровы становятся горячими на ощупь, лицо гиперемировано. Продолжительность этой фазы около 12 ч, её сменяет слабо выраженная потливость. Температура тела падает до нормальных и субнормальных цифр и через 1-2 ч повышается снова. В некоторых случаях начало тропической малярии сопровождают тошнота, рвота, диарея. Иногда регистрируют катаральные симптомы малярии со стороны верхних дыхательных путей: кашель, насморк, боли в горле. В более поздние сроки наблюдают герпетические высыпания на губах и крыльях носа. В острой стадии у больных отмечают гиперемию конъюнктивы, при тяжёлом течении заболевания её могут сопровождать петехиальные или более крупные субконъюнктивальные кровоизлияния.
В период разгара тропической малярии озноб менее выражен, чем в первые дни болезни, его продолжительность составляет 15-30 мин. Лихорадка продолжается сутками, периоды апирексии регистрируют редко. При лёгком течении болезни температура тела на пике достигает 38,5 °С, продолжительность лихорадки 3-4 дня; при средней степени тяжести - соответственно 39,5 °С и 6-7 дней. Тяжёлое течение болезни характеризуется повышением температуры тела до 40 °С и выше, а продолжительность её составляет восемь и более дней. Длительность отдельных пароксизмов (а по существу наслоение нескольких) при тропической малярии доходит до 30-40 ч. Преобладает неправильный тип температурной кривой, реже наблюдают ремиттирующий, изредка - интермиттирующий и постоянный типы.
Увеличение печени обычно определяют на 3 день болезни, увеличение селезёнки - также с 3 дня, но его регистрируют чаще только перкуторно; чёткая пальпация становится возможной лишь на 5-6 день. При УЗИ органов брюшной полости увеличение размеров печени и селезёнки определяют уже на 2-3 день после того, как возникли клинические проявления тропической малярии. Нарушения пигментного обмена наблюдают только у больных с тяжёлым и реже среднетяжёлым течением тропической малярии. Более чем трёхкратное повышение активности аминотрансфераз в сыворотке расценивают как показатель неблагоприятного прогноза. К метаболическим нарушениям при тропической малярии относят изменения в системе гемостаза и гипогликемию. Нарушения со стороны сердечно-сосудистой системы имеют функциональный характер, выражаются тахикардией, приглушённостью сердечных тонов, гипотонией. Изредка выслушивают преходящий систолический шум на верхушке сердца. При тяжёлой форме болезни отмечают изменения на ЭКГ в виде деформации конечной части желудочкового комплекса: уплощение и обратную конфигурацию зубца Т, снижение сегмента ST. Одновременно снижается вольтаж зубцов R в стандартных отведениях. У больных с церебральной формой изменения зубца Р имеют тип P-pulmonale.
При тропической малярии часто наблюдают нарушения со стороны ЦНС, связанные с высокой лихорадкой и интоксикацией: головную боль, рвоту, менингизм, судороги, сонливость, иногда делириоподобный синдром, но сознание больного сохранено.
Характерные признаки среднетяжёлой и тяжёлой малярийной инфекции - гемолитическая анемия и лейкопения, в лейкоцитарной формуле отмечают эозино- и нейтропению, относительный лимфоцитоз. При тяжёлых формах болезни возможен нейтрофильный лейкоцитоз; СОЭ постоянно и значительно повышена. Тромбоцитопения - признак, типичный для всех видов малярии. Как и при других инфекционных болезнях, у больных наблюдают преходящую протеинурию.
Рецидивирующее течение тропической малярии обусловлено либо неполноценным этиотропным лечением, либо наличием резистентности P. falciparum к используемым химиопрепаратам. Естественное течение тропической малярии с благоприятным исходом продолжается не более 2 нед. При отсутствии этиотропной терапии через 7-10 дней возникают рецидивы.
Беременность - общепризнанный фактор риска при тропической малярии. Это связано с более высокой заболеваемостью беременных, со склонностью к тяжёлым клиническим формам, с риском для здоровья и жизни ребёнка, с ограниченным терапевтическим арсеналом. Тропическую малярию у детей первых пяти лет следует считать потенциально смертельной болезнью. У детей младших возрастных групп (до 3-4 лет), особенно у детей грудного возраста, малярия отличается своеобразной клинической картиной: в ней отсутствует самый яркий клинический симптом - малярийный пароксизм. В то же время наблюдают такие симптомы малярии, как судороги, рвота, понос, боли в животе, с быстро прогрессирующим ухудшением состояния ребёнка. Появление судорог и других мозговых симптомов не обязательно означает развитие церебральной малярии - это нередко один из симптомов нейротоксикоза. Паразитемия у детей младшего возраста обычно высокая: P. falciparum способны поражать до 20% эритроцитов. Болезнь может быстро приобрести злокачественное течение и закончиться смертью ребёнка.
Осложнения и последствия
Регистрируют во всех стадиях тропической малярии. Прогностически неблагоприятные симптомы малярии, указывающие на возможность развития злокачественной формы малярии. - ежедневная лихорадка, отсутствие апирексии между приступами, сильная головная боль, генерализованные судороги, повторяющиеся чаще двух раз за 24 ч, децеребрационная ригидность, гемодинамический шок (систолическое АД ниже 70 мм рт.ст. у взрослого и менее 50 мм рт.ст. у ребёнка). Об этом свидетельствуют также высокая паразитемия (более 100 тыс P. falciparum в 1 мкл крови), выявление различных возрастных стадий паразита в периферической крови, наличие гаметоцитов, нарастающий лейкоцитоз (более 12,0х109/л). Прогностически неблагоприятны также гипогликемия менее 2,2 ммоль/л, декомпенсированный метаболический ацидоз, более чем трёхкратное повышение активности аминотрансфераз в сыворотке, а также снижение уровня глюкозы в спинномозговой жидкости и уровень лактата более 6 мкмоль/л.
Тяжёлые поражения ЦНС при тропической малярии объединены под названием «церебральная малярия», её основной признак - развитие коматозного состояния. Малярийная кома бывает осложнением первичной, повторной и рецидивирующей малярии, но чаще её наблюдают при первичной малярии, преимущественно у детей, беременных и у лиц молодого и среднего возраста.
Церебральная форма - наиболее частое осложнение тяжелого течения малярия-falciparum. В современных условиях церебральная форма развивается в 10% всех случаев малярии-falciparum в мире, и 60- 80% всех летальных исходов болезни связано именно с данным осложнением. Церебральная форма может развиться с первых дней, но чаще регистрируется на 2-й неделе заболевания на фоне отсутствия специфической или неадекватно проводимой терапии. Летальный исход может наступить в течение 1-2 суток. В клинической картине церебральной малярии выделяют три периода: оглушение, сопор и истинную кому.
Стадия оглушения характеризуется психической и физической вялостью пациента, быстрым истощением. Он ориентируется во времени и пространстве, но в контакт вступает неохотно, отвечает на вопросы односложно, быстро утомляется. Сухожильные рефлексы сохранены.
Стадия сопора выражается глубокой прострацией больного с редкими проблесками сознания. Возможны атаксия, амнезия, судороги, иногда эпилептиформного характера. Роговичные рефлексы сохранены, зрачки нормальные. Сухожильные рефлексы повышены, возникают патологические рефлексы.
При коме больной находится без сознания, на внешние раздражители не реагирует. Наблюдают нарушение конвергенции, расходящееся косоглазие, плавающие движения глазных яблок при открытых веках (как будто больной осматривает потолок), горизонтальный и вертикальный нистагм, паралич VI пары черепных нервов; сухожильные и брюшные рефлексы отсутствуют, резко нарушены вегетативные функции. Выражены менингеальные симптомы малярии и патологические рефлексы Бабинского, Россолимо и др. Отмечают недержание мочи и кала. При спинномозговой пункции обнаруживают повышение внутричерепного давления без выраженных нарушений белкового и клеточного состава ликвора. В толстой капле и мазке крови больных коматозной малярией определяют высокую степень паразитемии с различными возрастными стадиями P. falciparum. Вместе с тем известны случаи летальных исходов церебральной малярии при очень низком уровне паразитемии. Церебральную малярию у детей нередко сопровождает анемия. Анемия усугубляет неврологическое и соматическое состояние ребёнка. При эффективном лечении сознание возвращается обычно внезапно.
При церебральной малярии возможно развитие психозов как следствий дистрофических изменений в паренхиме мозга. В остром периоде психозы протекают в виде делирия, аменции, эпилептических припадков, маниакальных состояний. Для постмалярийных психозов характерны депрессия, психическая слабость, истерия, шизофреноподобные синдромы, у детей - временная задержка психического развития. Иногда наблюдают отдалённые последствия церебральной малярии: гемиплегию, атаксию, очаговую симптоматику со стороны черепных нервов, экстрапирамидные нарушения, моно- и полиневриты.
Частое осложнение всех форм малярийной инфекции - гипохромная анемия. Тяжёлую анемию диагностируют в случаях, когда гематокрит падает ниже 20%, а уровень гемоглобина менее 50 г/л. Степень анемии зависит от вида паразита, а также от интенсивности и длительности инфекции. Тяжесть малярии у коренных жителей тропических стран часто усугубляется дефицитом железа и фолиевой кислоты в пищевом рационе. Уже после первых приступов малярии возможно развитие анемии, которая при тропической малярии более выражена, чем при других формах.
Инфекционно-токсический шок (ИТШ) с развитием ДВС-синдрома - осложнение, характерное для малярии-fаlсiраrum, протекающей с высокой паразитемией. Характерно развитие острой надпочечниковой недостаточности. Течение инфекционно-токсического шока в условиях жаркого климата сопровождается гиповолемией.
Развитие острой почечной недостаточности обычно наблюдается при злокачественном, осложненном течении малярии-falciparum. Характерно развитие олигурии и анурии с нарастанием в крови креатинина, мочевины, в анализе мочи определяются выраженная протеинурия, цилиндрурия, пиурия, микрогематурия.
Нефротический синдром - характерное осложнение малярии-malariae, отличается медленным, неуклонно прогрессирующим течением, сопровождается отеками, артериальной гипертензией, протеинурией, развитием почечной недостаточности.
Гемоглобинурийная лихорадка - следствие массивного внутрисосудистого гемолиза как при интенсивной инвазии, так и в результате применения некоторых противомалярийных препаратов (хинина, примахина, сульфаниламидов) у лиц с дефицитом фермента глюкозо-6-фосфатдегидрогеназы. При тяжёлой её форме развиваются интенсивная желтуха, выраженный геморрагический синдром, анемия и анурия, сопровождающиеся ознобом, лихорадкой (40 °С), болями в поясничной области, повторной рвотой жёлчью, миалгией. артралгией. Моча приобретает тёмно-коричневый цвет, что обусловлено наличием оксигемоглобина. Число эритроцитов в тяжёлых случаях снижено до 1х1012/л, а уровень гемоглобина - до 20-30 г/л. Паразитов в крови при малярийной гемоглобинурии очень мало или их вовсе не обнаруживают. При быстрой отмене противомалярийного препарата, вызвавшего гемолиз эритроцитов, состояние больного улучшается без серьёзных последствий. В тяжёлых случаях из-за развития острой почечной недостаточности прогноз может быть неблагоприятным. В последние годы рассматривается аутоиммунный характер развития острого гемолиза, связанный с длительным и частым приемом противомалярийных препаратов - хинина и примахина. Отмечается высокая лихорадка (при незначительной паразитемии), моча приобретает черный цвет, в анализе крови определяются анемия, лейкоцитоз, ускорение СОЭ, быстро прогрессирует почечная недостаточность, что приводит к летальному исходу при отсутствии адекватной терапии.
Малярийный алгид характеризуется клиническими проявлениями, свойственными инфекционно-токсическому шоку: нарушениями гемодинамики, микроциркуляции, нарушениями в системе гемостаза, полиорганной недостаточностью и гипотермией. В отличие от церебральной малярии сознание сохранено, хотя в дальнейшем возможно развитие комы. Алгид может развиваться на фоне отёка лёгких, метаболического ацидоза и резкого обезвоживания. Отмечают высокий уровень паразитемии. Прогноз во многом зависит от своевременного и правильного лечения.
Острый отёк лёгких у больных тропической малярией часто приводит к летальному исходу. Механизм этого тяжелейшего осложнения окончательно не изучен. Отёк лёгких бывает спровоцирован избыточной регидратацией, однако он может развиться и на фоне нормального давления в малом круге кровообращения. В настоящее время большинство исследователей рассматривают острую дыхательную недостаточность при тропической малярии как проявление респираторного дистресс-синдрома взрослых.
Редкое, но грозное осложнение при любой клинической форме малярии с гиперреактивной спленомегалией или без неё - разрыв селезёнки. Разрыв может быть вызван перекруткой ножки селезёнки с острым застоем крови и развитием субкапсулярной гематомы.
При тропической малярии возможны поражения роговой оболочки глаза, ирит, иридоциклит, помутнение стекловидного тела, неврит зрительного нерва, хориоретинит и кровоизлияния в сетчатку, есть сообщения о параличе глазных мышц, вызванном поражением III, IV и VI пар черепных нервов, о параличе аккомодации.
Рецидивы малярии
Уровень паразитемии во время рецидива обычно ниже, чем при первичных симптомах малярии. В силу возросшего по ходу течения инфекции пирогенного порога, клинические проявления во время рецидива наступают обычно при более высокой паразитемии. Рецидивы, как правило, протекают доброкачественно, с умеренно выраженным токсическим синдромом и правильным чередованием малярийных пароксизмов с начала рецидива; количество пароксизмов значительно меньше, чем при первичных проявлениях заболевания. По времени наступления выделяют ранние (развитие клинических проявлений в течение первых 2-х месяцев после первичных проявлений малярии) и поздние (после 2-х месяцев). По происхождению рецидивы подразделяют на эритроцитарные (все формы малярии) и экзоэритроцитарные (только при малярии-vivax и ovale).
Диагностика малярии
Диагностика малярии основывается на эпидемиологических данных (пребывание в очаге малярии, отсутствие или недостаточность химиопрофилактики). на клинической картине болезни (характерные приступы) и подтверждается лабораторными исследованиями.
Диагностика малярии должна учитывать:
- острое начало болезни, выраженные симптомы интоксикации, циклическое течение с чередованием приступов лихорадки и периодов апирексии, увеличение печени и селезенки, развитие прогрессирующей гемолитической анемии;
- данные эпидемиологического анамнеза (пребывание в местности, неблагополучной по малярии, переливание крови, наркомания);
Длительность течения малярии с учетом развития рецидивов при однократном заражении и без адекватной этиотропной терапии
|
Форма малярии |
Продолжительность инфекции |
|
|
Обычная |
Максимальная |
|
|
Малярия-falciparum |
До 1 года |
До 3 лет |
|
Малярия-malariae |
До 2-3 лет |
Возможна пожизненно |
|
Малярия-vivax и ovale |
До 1,5-2 лет |
До 4-5 лет |
- данные лабораторных исследований:
- результаты гемограммы: снижение уровня гемоглобина, лейкопения, лимфомоноцитоз, увеличение СОЭ;
- результаты микроскопии толстой капли крови (просмотр не менее 100 полей зрения в случаях низкой паразитемии): нахождение плазмодиев и установление уровня паразитемии в 1 мкл крови (100 полей зрения - 0,2 мкл крови).
Это необходимо:
- Для выбора степени интенсивности проведения специфической противомалярийной терапии (при высоком уровне паразитемии у больных тропической малярией предпочтительно парентеральное введение препаратов).
- Для контроля эффективности проводимой специфической терапии.
Уровень паразитемии можно оценивать и при подсчете на 100 лейкоцитов в толстой капле крови процента пораженных эритроцитов (в данном случае для оценки количества паразитов в 1 мкл необходимо знать общее количество лейкоцитов и эритроцитов в 1 мкл у больного);
- данные микроскопии мазка крови для определения вида плазмодия. Окраску толстой капли и мазка крови проводят по методу Романовского-Гимза.
В результате скопления инвазированных эритроцитов, содержащих взрослые трофозоиты и шизонты в сосудах внутренних органов, при исследовании препарата толстой капли при нетяжелой малярии-falciparum в эритроцитах определяются только молодые (юные) трофозоиты на стадии кольца. Появление в периферической крови инвазированных эритроцитов, содержащих взрослые стадии развития паразита (взрослые или амебовидные трофозоиты, шизонты), является неблагоприятным лабораторным признаком, указывающим на тяжелое (осложненное) течение малярии-falciparum.
Степени паразитемии при малярии
|
Степени паразитемии |
Условное обозначение |
Количество паразитов в полях зрения |
Количество паразитов в 1 мкл крови |
|
IV |
+ |
1-20 в 100 полях |
5-50 |
|
III |
+ + |
10-100 в 100 полях |
50-500 |
|
II |
+ + + |
1-10 в 1 поле |
500-5000 |
|
I |
+ + + + |
Более 10 в 1 поле |
Более 5000 |
У лиц, впервые контактировавших (неиммунных) с данной инфекцией, детей младшего возраста первые приступы могут протекать при очень низкой паразитемии, иногда не выявляемой при микроскопии; с этим связана необходимость проведения повторного исследования крови (толстая капля) через 6-12 часов, но не позднее чем через 24 часа.
Лабораторная диагностика малярии заключается в микроскопическом исследовании препаратов крови (методы толстой капли и тонкого мазка), окрашенных по Романовскому-Гимзе.
Обследованию на малярию подлежат лихорадящие больные с неустановленным диагнозом в течение 3 дней в эпидемический сезон и 5 дней в остальное время года; больные с продолжающимися периодическими подъёмами температуры тела, несмотря на проводимое лечение в соответствии с установленным диагнозом; реципиенты крови при повышении температуры тела в последние 3 мес после переливания; лица, проживающие в активном очаге, при любом повышении температуры тела. Следует учитывать, что при первых приступах малярии количество паразитов в периферической крови невелико, поэтому необходимо максимально тщательное исследование. С низкой паразитемией малярия протекает также у лиц, принимавших до заболевания противомалярийные препараты с профилактической целью (супрессивная терапия) пли препараты (тетрациклин, сульфаниламиды), оказывающие подавляющее действие на плазмодии малярии. Забор крови для исследования рекомендуют производить как в период лихорадки, так и во время апирексии. Для выявления паразитов исследуют толстую каплю, так как объём крови в ней в 30-40 раз больше, чем в тонком мазке. При высокой паразитемии возбудитель малярии обнаруживают и при исследовании тонкого мазка. Особенности морфологии и тинкториальные свойства (окрашиваемости) разных возрастных стадий бесполых форм в эритроцитах хорошо различимы в тонком мазке. Определять вид паразита обязательно: это особенно важно для P. falciparum. При неосложнённой тропической малярии P. falciparum в периферической крови наблюдают только в стадии молодых кольцевидных трофозоитов. При первичной инфекции более зрелые стадии паразита в периферической крови обнаруживают, когда болезнь имеет тяжёлое злокачественное течение. Паразитемия нарастает быстрее, чем при инфекции другими видами возбудителей. Гаметоциты P. falciparum созревают медленно, но живут долго (до 6 нед), в то время как гаметоциты других видов погибают спустя несколько часов после своего созревания. Обнаруженные при тропической малярии гаметоциты помогают определить период болезни: в раннем периоде (при неосложнённом течении) выявляют только кольцевидные трофозоиты, в период разгара - кольца и гаметоциты (при первичном заражении при отсутствии лечения это свидетельствует, что малярия длится не менее 10-12 дней); в периоде реконвалесценции находят только гаметоциты. В процессе лечения определяют уровень паразитемии в периферической крови в динамике. Через сутки после начала этиотропного лечения он должен снизиться на 25% и более, а на 3-й день не должен превышать 25% от исходного. Наличие паразитов в препарате крови на 4-й день после начала лечения при соблюдении всех условий успешного лечения - признак резистентности возбудителя к применяемому препарату.
В последние годы в эндемичных очагах для быстрого получения предварительного ответа используют экспресс-тесты (иммунохроматографические методы), основанные на обнаружении специфического белка HRP-2a и фермента pLDH P. falciparum. Испытания одного из известных экспресс-тестов KAT-P.F. («КАТ MEDICAL». ЮАР) показали высокую эффективность и специфичность в отношении P. falciparum. Сопоставление результатов экспресс-теста, микроскопии и ПЦР показало, что его диагностическая эффективность достигает 95-98%. Использование экспресс-тестов позволяет узнавать результат уже через 10 мин. Постановку реакции персонал лаборатории может освоить за 1-2 ч. Экспресс-методы дают возможность осуществлять самодиагностику людям, живущим или путешествующим в эндемичных регионах, их можно проводить в полевой обстановке. В России экспресс диагностика малярии пока ограничена отдельными клиническими исследованиями.
В современных условиях, особенно при массовых исследованиях, особое значение приобретает метод ПЦР, основанный на детекции ДНК малярийного паразита. С помощью метода можно определять носительство при низкой паразитемии и смешанную инфекцию разными видами плазмодиев, а также дифференцировать рецидив лекарственно-устойчивой falciparum-малярии от реинфекции P. falciparum. В настоящее время его применяют в основном в эпидемиологических исследованиях.
Какие анализы необходимы?
Дифференциальная диагностика
Дифференциально-диагностический поиск при малярии проводят в зависимости от остроты клинических проявлений болезни и ее длительности. В первую очередь малярия дифференцируется от заболеваний, протекающих с длительной лихорадкой, увеличением печени, селезенки, возможным развитием анемии: брюшным тифом и паратифами, бруцеллезом, лептоспирозом, сепсисом, лимфогранулематозом. В первые 5 суток с момента заболевания частым ошибочным диагнозом при малярии в неэндемичных регионах является грипп (или другие ОРВИ).
В тропических странах Южной Америки, Африки, Юго-Восточной Азии, Индии проводится дифференциальный диагноз малярии с геморрагическими вирусными лихорадками (желтая лихорадка, лихорадка денге и др.).
При церебральной форме малярии-falciparum дифференциальная диагностика малярии проводится с энцефалопатиями (комой), развивающимися при декомпенсированном сахарном диабете, печеночной и почечной недостаточностях, а также отеком и набуханием головного мозга при менингите или менингоэнцефалите бактериальной или вирусной этиологии.
К кому обратиться?
Лечение малярии
Лечение малярии включает купирование острых приступов болезни, предотвращение рецидивов и гаметоносительства, а также восстановление нарушенных функций организма.
Противомалярийные препараты в зависимости от их воздействия на ту или иную стадию развития паразита разделяют на следующие группы: гематошизотропные средства, действенные в отношении бесполых эритроцитарных стадий плазмодиев; гистошизотропные средства, эффективные в отношении бесполых тканевых стадий плазмодиев; гамотропные препараты, вызывающие гибель гаметоцитов в крови больного или нарушающие созревание гамонтов и образование спорозоитов в организме комара.
Этиотропное лечение
Этиотропное лечение малярии больных малярией следует назначать сразу после установления клинико-эпидемиологического диагноза и взятия крови для паразитологического исследования.
Применяемые в настоящее время препараты относят к шести группам химических соединений: 4-аминохинолинам (хлорохин - делагил, хлорохина фосфат, нивахин), хинолинметанолам (хинин - хинин дигидрохлорид, хинин сульфат, хинимакс, мефлохин), фенантренметанолам (халфан, галофантрин), производным артемизинина (артесунат, артеметер, артеэтер), антиметаболитам (прогуанил), 8-аминохинолинам (примахин, тафенохин). Кроме того, применяют комбинированные противомалярийные препараты: саварин (хлорохин + прогуанил), маларон (атовахон + прогуанил), коартем или риамет (артеметер + люмефантрин).
При обнаружении у пациента P. vivax, P. ovale или P. malariae применяют препараты из группы 4-аминохинолинов, чаще всего хлорохин (делагил). Лечение малярии выглядит следующим образом: первые два дня препарат применяют в суточной дозе 10 мг/кг основания (четыре таблетки делагила за один приём), на 3-й день - 5 мг/кг (две таблетки делагила) однократно. Есть отдельные сообщения о резистентности штаммов P. vivax к хлорохину в Бирме, Индонезии, Папуа-Новой Гвинее и в Вануату. В таких случаях лечение следует проводить мефлохином или хинином по схеме лечения неосложнённой малярии. Приступы прекращаются через 24-48 ч, а паразиты исчезают из крови через 48-72 ч после начала приёма хлорохина.
Для радикального излечения (предупреждение отдалённых рецидивов) при малярии, вызванной P. vivax или P. ovale, по окончании курса хлорохина применяют тканевый шизонтоцид - примахин. Его принимают в течение 14 дней в дозе 0,25 мг/кг (основания) в сутки. Штаммы P. vivax, резистентные к примахину (так называемые штаммы типа Чессон), встречаются на островах Тихого океана и в странах Юго-Восточной Азии. В этих случаях одна из рекомендуемых схем - приём примахина в дозе 0,25 мг/кг в сутки в течение 21 дня.
При обнаружении P. falciparum в крови неиммунных лиц в случаях нетяжёлого течения препараты выбора, в соответствии с рекомендациями ВОЗ, - мефлохин и производные артемизинина (артеметер, артесунат, артеэтер); можно использовать также галофантрин. При отсутствии мефлохина и галофантрина и/или наличии противопоказаний к использованию этих препаратов назначают хинин в комбинации с антибиотиками (тетрациклин, доксициклин). Тетрациклин принимают по 0,5 г два раза в сутки в течение 7-10 дней; его можно заменить доксициклином в суточной дозе 0,1 г, длительность приёма 7-10 дней. В регионах, где P. falciparum резистентны к мефлохину и хинину, для лечения неосложнённой тропической малярии рекомендуют использовать комбинацию мефлохина с препаратами артемизинина (артес}нат, артеметер). Эффективно лечение неосложнённой тропической малярии комбинацией фансидара и артесуната. Препараты артемизинина широко используются для лечения полирезистентной тропической малярии в Юго-Восточной Азии, ряде стран Южной Америки и Африки. Они очень быстро действуют как на кровяные стадии, так и на гаметоциты. Однако эти препараты быстро выводятся из организма, поэтому возникают рецидивы малярии. Более целесообразно назначать их в комбинации с мефлохином в следующих дозах:
- артесунат: 4 мг/кг два раза в сутки в течение 3 дней; мефлохин: 15 мг/кг однократно на 2-й день или в дозе 25 мг/кг в два приёма на 2-й и 3-й день;
- артеметер: 3,2 мг/кг один раз в сутки в течение 3 дней; мефлохин: 15 мг/кг однократно на 2-й день или в дозе 25 мг/кг в два приёма на 2-й и 3-й день.
Схемы лечения неосложнённой малярии
|
Схемы применения |
|||
|
Препарат |
Первая доза, мг/кг |
Последующие дозы, мг/кг(интервал, ч) |
Длительность курса, дней |
|
Хлорохин |
10 (основания) |
10- 1-2 день 5 - 3 день |
3 |
|
Фансидар (сульфадоксин + пириметамин) |
2.50-1,25 |
- |
1 |
|
Хинин, кинимакс, киноформ |
10 (основания) |
7,5 (8) |
7-10 |
|
Мефлохин |
15 (основания) |
- |
1 |
|
Галофантрин |
8 (соли) |
8 (6) |
1 |
|
Артесунат |
4 |
2 (12) |
7 |
|
Артеметер |
3,2 |
1,6 (24) |
7,0 |
|
Хинин -тетрациклин |
10,0-1 5 |
10,0 (8)+5,0 (6) |
10,0+7,0 |
|
Коартем (артеметер + люмефантрин) |
1,3+8 0 |
1,3-8,0 (8) |
3,0 |
Когда не установлен вид возбудителя, лечение рекомендуют проводить по схемам лечения тропической малярии. При появлении у пациента рвоты ранее чем через 30 мин после приёма внутрь назначенного противомалярийного препарата следует повторно принять ту же дозу. Если рвота возникла через 30-60 мин после приёма таблеток, то дополнительно назначают половину дозы этого препарата.
Пациентов с тяжёлой формой тропической малярии необходимо госпитализировать в палату интенсивной терапии или реанимационное отделение. Средством выбора для лечения тяжёлой тропической малярии остаётся хинин. При лечении осложнённых форм (церебральная малярия, алгид), первую дозу (7 мг/кг) основания хинина вводят внутривенно в течение 30 мин. Затем вводят ещё 10 мг/кг внутривенно капельно в течение 4 ч. Таким образом, пациент получает 17 мг/кг основания хинина в течение первых 4,5 ч после начала лечения. По другой схеме первоначальную дозу 20 мг/кг основания хинина вводят в течение 4 ч. Обе схемы пациенты переносят удовлетворительно - без сердечно-сосудистых или других нарушений. Поддерживающую дозу 10 мг/кг основания хинина назначают с интервалами 8 ч, длительность введения составляет 1,5-2 ч. Целесообразно комбинировать хинин с тетрациклином (250 мг четыре раза в сутки в течение 7 дней) либо с доксициклином (0,1 г в сутки в течение 7-10 дней). Для лечения детей рекомендуют вводить ударную дозу (15 мг/кг) основания хинина внутривенно капельно в 5% растворе глюкозы в течение 4 ч. Поддерживающую дозу (10 мг/кг) вводят в течение 2 ч с интервалом в 12 ч. Такую же дозу применяют и при внутримышечном введении, но хинин рекомендуют разводить в пять раз в дистиллированной воде и распределять на две инъекции в разные ягодицы.
В качестве альтернативного препарата для лечения осложнённой формы тропической малярии используют артеметер в суточной дозе 3,2 мг/кг в первый день лечения. В последующие шесть дней его вводят в дозе 1,6 мг/кг внутримышечно в комбинации с одной дозой мефлохина.
Пациентам с тяжёлыми и осложнёнными формами малярии назначают интенсивную патогенетическую терапию. При проведении регидратации следует опасаться отёка лёгких и мозга, однако не менее опасно и состояние гиповоле-мии. При безуспешной регидратации у таких пациентов возможны недостаточность тканевой перфузии, ацидоз, гипотензия, шок и почечная недостаточность. Развивающаяся анемия обычно не угрожает жизни пациента, но если гематокрит снижен до 15-20%, то следует перелить эритроцитарную массу или цельную кровь. Переливание свежей цельной крови или концентратов факторов свёртывания и тромбоцитов применяют при ДВС-синдроме. При гипогликемии следует прибегнуть к внутривенному введению 40% раствора глюкозы.
Основу лечения при отёке мозга составляют дезинтоксикация, дегидратация, борьба с гипоксией мозга и дыхательными расстройствами (оксигенотерапия, ИВЛ). По показаниям вводят противосудорожные средства. Опыт лечения церебральной малярии доказал неэффективность и даже опасность применения осмотических диуретиков: декстранов с низкой молекулярной массой; адреналина; простациклина; пентоксифиллина; циклоспорина; гипериммунных сывороток. Не рекомендуют также проводить гипербарическую оксигенацию.
При развитии острой почечной недостаточности или острой почечно-печёночной недостаточности суточную дозу хинина следует уменьшать до 10 мг кг из-за возможной кумуляции препарата и вводить растворы со скоростью 20 капель в минуту. В начальном периоде острой почечной недостаточности проводят форсированный диурез, а при отсутствии эффекта и нарастании азотемии - гемодиализ или перитонеальный диализ, обычно дающие хороший результат. При развитии гемоглобинурийной лихорадки отменяют препарат, вызвавший гемолиз. При необходимости его заменяют другим противомалярийным лекарствам, одновременно назначают глюкокортиконды (преднизолон 1-2 мг/кг), дезинтоксикационную терапию.
При разрыве селезёнки, развивающемся обычно в случаях быстрого и значительного увеличения органа, показано экстренное хирургическое вмешательство.
Для лечения рецидивов тропической малярии подбирают ранее не применявшийся препарат либо используют прежний, но в комбинации с другими противомалярийными лекартсвами. Гаметоносительство устраняют примахином в течение 1-3 дней в обычных терапевтических дозах.
Эффективность лечения малярии контролируют, исследуя толстую каплю крови с подсчётом паразитемии в 1 мкл. Эти исследования выполняют ежедневно с 1-го по 7-й день после начала этиотропного лечения. Если паразиты за это время исчезают, дальнейшие исследования препаратов крови проводят на 14-й, 21-й и 28-й дни после начала лечения.
Оценка эффективности
Эффективность этиотропного лечения малярии у больных малярией оценивают по трем параметрам: ранняя неэффективность (РН), поздняя неэффективность (ПН) и эффективное лечение.
После приема противомалярийного препарата у больного может быть рвота (особенно у детей). Необходимо помнить, что если рвота возникла менее чем через 30 минут после приема препарата, то следует повторно принять ту же дозу, через 30-60 минут - половину используемой дозы препарата.
Оценка эффективности лечения малярии (ВОЗ, 1996)
|
Ранняя неэффективность (РН) |
Ухудшение состояния или сохранение клинических признаков малярии в присутствии паразитемии в течение первых 3-х дней с начала специфической терапии |
|
Поздняя неэффективность (ПН) |
Вновь появление характерных клинических признаков малярии (в том числе и развитие тяжелого состояния) в присутствии паразитемии с 4-го по 14-й день с момента начала специфической терапии |
|
Эффективность лечения |
Отсутствие паразитемии после 14 дней с момента начала специфической терапии при отсутствии РН и ПН критериев |
Радикальное лечение малярии
Радикальное лечение малярии проводят одновременно с купирующей или сразу после нее.
- Для профилактики экзоэритроцитарных рецидивов малярии-vivax и малярии-ovale с целью воздействия на гиптозоиты назначают примахин (Primaquine) по 45 мг (27 мг основания) в день (3 табл.) - курс 14 дней или 6 табл. - 1 раз в неделю - 6-8 недель (при дефиците глюкозо-6-фосфатдегидрогеназы). Проходит клиническое испытание препарат тафенохин (Tafenoquine) - аналог примахина, но с более высокой клинической эффективностью и меньшей частотой побочных реакций.
- Для исключения передачи малярии-falciparum (путем воздействия на гаметоциты) используют примахин (Primaquine) по 45 мг (27 мг основания) в день (3 табл.) - 3 дня. Лечение проводится в регионах эндемичных по тропической малярии. При использовании в лечении фансидара больным, перенесшим малярию-fаlсiраrum, примахин не назначают вследствие эффективного воздействия пириметамина (Pyrimethamine), входящего в состав фансидара, на гаметоциты Pl. falciparum.
Лечение тяжелой и (или) осложненной малярии-falciparum проводят в отделениях интенсивной терапии, реанимации. При невозможности приема препаратов перорально проводят парентеральную терапию одним из указанных ниже препаратов:
- хинин дигидрохлорид (quinine dihydrochloride) - 10-20 мг/кг (до 2,0 г в сутки) в/в в 500 мл 5%-го раствора глюкозы, медленно, 2-3 раза в сутки до выхода больного из тяжелого состояния, затем одним из пероральных препаратов по схеме лечения неосложненной малярия-falciparum;
- в современных условиях для лечения тяжелых форм малярии-falciparum в некоторых странах используют новые препараты растительного происхождения (в России эти препараты не сертифицированы): Artemether (Artenam) - в/м по 160 мг в первый день, затем по 80 мг - 6 дней; Artesunate - в/м (в/в) по 50 мг 2 раза в день - 7 дней; Artemisinine - в/м по 1200 мг - 7 дней.
Проводимое патогенетическое лечение малярии зависит от тяжести течения малярии и развития осложнений. Проводят дезинтоксикационную терапию, коррекцию метаболического ацидоза, гипогликемии, назначают мочегонные, антигистаминные препараты, глюкокортикостероиды (по показаниям), витамины, сердечно-сосудистые и другие препараты. При анурии возможно проведение перитонеального диализа. При лечении гемоглобинурийной лихорадки в первую очередь отменяют препараты, вызвавшие гемолиз, проводят переливание эритроцитарной массы.
Реконвалесцентов выписывают после окончания полного курса этиотропного паразитологического лечения (купирующая терапия) при наличии 2-3 отрицательных результатов исследовании крови (толстая капля). Больным, перенесшим малярию-vivax и малярию-ovale, последующий курс лечения примахином можно проводить амбулаторно. За больными, перенесшими малярию, проводят диспансерное наблюдение в течение 1-1,5 месяцев с повторными паразитологическими исследованиями толстой капли крови каждые 7-10 дней. Диспансеризацию больных, перенесших малярию-vivax, малярию-ovale и малярию-malariae, проводят в течение двух лет, с обязательным паразитологическим исследованием толстой капли при любом повышении температуры.
Профилактика
ВОЗ осуществляет борьбу с малярией в мире в рамках Программы «Обратить малярию вспять», принятой в 1998 г. В настоящее время для Европейского региона ВОЗ поставила новую цель - ликвидировать трёхдневную малярию (P. vivax) к 2010 г.. а тропическую - к 2015 г. Наиболее важное звено в комплексе мероприятий - своевременное выявление и лечение источников инфекции.
Профилактические мероприятия в очаге направлены на своевременное выявление и лечение малярии, а таке паразитоносителей (источников инфекции), а также на борьбу с переносчиками малярии. В настоящее время эффективных вакцин для активной иммунизации против малярии нет.
Индивидуальная профилактика малярии при пребывании в эндемичном очаге направлена на профилактику заражения и профилактику малярийного приступа. Профилактика заражения заключается в принятии мер по защите от укусов комаров (использование репеллентов, сеток на окнах и дверях, надкроватных пологов, одежды, закрывающей руки и ноги при пребывании на открытом воздухе в вечернее и ночное время). В соответствии с рекомендациями ВОЗ профилактика малярийного приступа состоит в приеме противомалярийных препаратов, ее рекомендуется проводить только неиммунным лицам, выезжающим в очаги с высоким риском заражения малярией и отсутствием доступной медицинской помощи (удаленность медицинских учреждений, невозможность быстрого исследования крови на малярию).
Необходимость использования, длительность и кратность приема препаратов определяется только после консультации с врачом-инфекционистом. Важно выявить противопоказания для приема химиопрепаратов, наличие тяжелых сопутствующих заболеваний. Беременные неиммунные женщины, дети раннего возраста не должны посещать регионы, эндемичные по малярии.
Учитывая высокую резистентность Pl. falciparum к хлорохину, стандартом для профилактики малярии-falciparum, по рекомендации ВОЗ, в настоящее время является мефлохин (по 250 мг 1 раз в неделю, за 2 недели до выезда в эндемичный регион и в течение 4-х недель после возвращения). Использование других препаратов (доксициклин, хлорохин в сочетании с прогуанилом, атовакин в сочетании с прогуанилом, примахин и другие) определяет врач-инфекционист с учетом эпидемической обстановки в регионе пребывания и других вышеуказанных факторов.
Прогноз
В большинстве случаев смертность обусловлена тропической малярией, а точнее, её церебральной формой, встречаюшейся в 10%) случаев тяжёлого течения falciparum-малярии. Летальные исходы от других видов малярии очень редки. Но и тропическая малярия при своевременной диагностике и правильном лечении малярии заканчивается полным выздоровлением.
За пациентами, перенёсшими тропическую малярию, рекомендуют установить диспансерное наблюдение в течение 1-1.5 мес и с интервалом 1-2 нед проводить паразитологическое исследование крови. Диспансеризацию больных, перенёсших малярию, вызванную P. vivax. P. ovale. P. malariae, следует проводить в течение двух лет. Любое повышение температуры тела требует лабораторного исследования крови, чтобы своевременно выявить малярийные плазмодии.

