Медицинский эксперт статьи
Новые публикации
Остеофиты коленного сустава
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
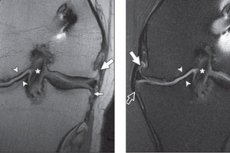
Наросты кости в области суставной поверхности, часто – в форме шипов, острых выступов, называются остеофитами. Остеофиты коленного сустава провоцируют сильные боли в колене, практически не реагирующие на прием обезболивающих средств. Формирование остеофитов связано с патологическими изменениями в костной ткани. Краевые остеофиты являются частым признаком остеоартроза коленного и других диартродиальных суставов. Эти костные выросты образуются в надкостнице на стыке хряща и кости, покрытой синовией в диатродиальных суставах. [1], [2] Лечение длительное и подчас довольно сложное, комбинированное.
Код по МКБ-10
Эпидемиология
По статистике Всемирной Организации здравоохранения, остеофитами коленного сустава чаще страдают пациенты от 35 лет и старше. Специалисты объясняют такую тенденцию чрезмерной нагрузкой на колени, повышенной физической активностью.
Распространение данной патологии в индустриально развитых государствах составляет около 30-60%.
Наиболее яркий и частый симптом заболевания, с которым пациенты обращаются к врачам – острая боль при движениях коленом.
Примерно у 20-30% людей остеофиты могут присутствовать без какой-либо симптоматики. По некоторым данным, остеофиты присутствуют более чем у 80% людей старше 79 лет, при этом диагноз имеется лишь у 13% из них.
Мужчины более склонны к появлению симптоматики, связанной с остеофитами коленного сустава, в более раннем возрасте. Тем не менее, у пациенток женского пола клиническая картина более выражена.
Присутствие остеофитов – это один из диагностических критериев такого заболевания, как гонартроз (остеоартроз коленного сустава). Около 13% женщин и 10% мужчин в возрасте 60 лет и старше имеют симптоматический остеоартроз коленного сустава. Доля людей, страдающих симптоматическим остеоартрозом коленного сустава, вероятно, увеличится из-за старения населения и уровня ожирения или избыточного веса среди населения в целом. [3]
Причины остеофитов коленного сустава
Остеофиты коленного сустава возникают в результате костного ремоделирования в ходе какого-либо патологического процесса. Артроз и изменения, связанные с ним, приводят к повреждению хряща, ниже которого расположена кость. Это негативно влияет на протекцию костной ткани. В результате нагрузочное давление на кость увеличивается, патологические изменения затрагивают и ее. Запускаются компенсаторные механизмы, костная ткань уплотняется, а под нагрузкой возникают наросты – остеофиты.
Ускоряют течение патологии:
- запущенный гонартроз;
- пожилой возраст и связанные с ним изменения;
- костная гиперминерализация.
Однако остеофиты коленного сустава не всегда обусловлены патологическими процессами и могут выступать, как один из признаков возрастных изменений в костно-суставном аппарате.
В формировании и прогрессировании заболевания принимают участие факторы, как общего, так и специфического воздействия. Так, коленные суставы чаще всего поражаются под влиянием избыточного веса, синовита, поражения субхондральных отделов большеберцовой кости.
Факторы риска
Регулярные нагрузки на коленный сустав постепенно приводят к старту дегенеративных процессов, изнашиванию хрящевой ткани сочленения. Если одновременно присутствуют такие факторы, как возраст старше 30 лет, суставные травмы, патологии стопы (деформации и пр.), ношение некомфортной обуви, то негативное влияние на костные структуры колена увеличивается многократно.
В процессе изнашивания тканей сочленения усиливается нагрузка непосредственно на коленный сустав и связочный аппарат, что влечет за собой утолщение связок, повышение трения и, как следствие, рост остеофитов.
Дегенеративные изменения берут свое начало еще в относительно молодом возрасте. В большинстве случаев, это медленно развивающаяся патология, которая практически не дает о себе знать до тех пор, пока наросты не начинают воздействовать на нервные структуры.
Факторы, способные ускорять дегенеративные процессы, могут быть следующими:
- врожденные особенности опорно-двигательного аппарата;
- особенности питания;
- образ жизни, вредные привычки;
- травматические повреждения, в том числе спортивные перегрузки, ДТП и пр.
Среди наиболее частых факторов появления остеофитов коленного сустава – артроз, зачастую способствующий возникновению патологии у пациентов старше 55 лет.
Патогенез
Формирование краевых остеофитов начинается с нарушения регуляции хондрогенеза, включающего дифференцировку хондрогенных клеток, находящихся в надкостнице, что приводит к образованию хрящеподобной структуры, называемой хондрофитом. Затем хондрофит подвергается оссификации с образованием хондроостеофита, и вся структура в конечном итоге превращается в кость с образованием остеофита. [4], [5] Патологические костные наросты появляются на фоне процессов окостенения надкостничного слоя, связочного аппарата и прочих тканей, прилегающих к коленному суставу. При нормальном состоянии скелетной системы остеофиты не нарастают.
Проблема поражает преимущественно крупные сочленения – например, локтевые и плечевые суставы, голеностоп, колени, тазобедренные суставы. Также могут поражаться позвонки, сочленения ребер и ключиц.
По патогенетическим направлениям, остеофиты подразделяют на следующие виды:
- Посттравматические – формируются после травматического повреждения с отслойкой надкостницы, либо костных переломов. Процесс особенно активизируется при попадании в ткани инфекционных возбудителей – в частности, подобное происходит при открытых переломах.
- Дегенеративно-дистрофические – развиваются на фоне интенсивного разрушения хряща сочленения с повреждением подхрящевой кости. Пример – деформирующий артроз колена с ограничением двигательной амплитуды.
- Поствоспалительные – возникают вследствие воспалительных реакций, в том числе на фоне туберкулеза, остеомиелита, ревматоидного артрита, бруцеллеза и пр.
- Системные, эндокринные – связаны с определенными скелетными изменениями, эндокринными расстройствами. Пример – формирование остеофитов у пациентов с акромегалией.
- Остеофиты, обусловленные поражением центральной нервной системы – возникают при нарушении нервной иннервации тканей сочленения.
- Постнагрузочные – формируются вследствие физических перегрузок в области воздействия на надкостницу сокращений присоединенной к ней мускулатуры.
- Остеофиты, которые формируются из-за микроповреждений суставной капсулы или ее защемления между суставными поверхностями в периоды резкой двигательной активности.
Хотя маргинальные остеофиты были идентифицированы как чувствительный и ранний признак наличия поражений хряща у пациентов с остеоартритом, точный патогенез остеофитов только начинает пониматься. Цитоморфологические данные и паттерны экспрессии генов при формировании остеофитов напоминают таковые при заживлении костной мозоли перелома и эндохондральном оссификации пластинки роста. [6] Недавно было показано, что образование остеофитов и наличие поражений хряща являются физически независимыми явлениями. [7] Ранее опубликованные исследования показали, что рост остеофитов обусловлен высвобождением цитокинов из поврежденного хряща, а не механическими воздействиями на капсулу сустава, что синовиальная ткань играет важную роль в регуляции образования остеофитов и что экзогенно вводимые цитокины могут индуцировать или ингибировать образование остеофитов. [8], [9], [10]
Двумя цитокинами, играющими центральную роль в инициации хондрогенеза, первом этапе формирования остеофитов, являются трансформирующий фактор роста бета (TGF-β) и костный морфогенетический белок-2 (BMP-2). TGF-β и BMP-2 присутствуют в высоких концентрациях в остеофитах, полученных от пациентов с остеоартритом коленного и тазобедренного сустава, [11], [12] а также в синовиальной жидкости животных после острого повреждения хряща. [13] Также было показано, что TGF-β и BMP-2 индуцируют хондрогенез in vivo при прямой инъекции в коленный сустав животных и in vitro при экзогенном введении в мезенхимальные клетки в культуре, тогда как было обнаружено, что ингибиторы этих цитокинов предотвращают хондрогенез. [14], [15]
Симптомы остеофитов коленного сустава
Первые признаки остеофитов – это регулярные боли и суставной хруст. Примечательно, что степень тяжести заболевания на рентгенограмме не всегда соответствует интенсивности симптоматики. Известны случаи, когда коленный сустав имел значительные разрушения, тем не менее клинические проявления практически отсутствовали. Имеют место и противоположные ситуации, когда патологические изменения на рентгенограмме небольшие, а симптоматика яркая и многогранная.
Сам по себе размер остеофитов имеет большее значение, нежели размеры щели сочленения.
У больных, страдающих артрозом коленного сустава:
- костные наросты значительно увеличивают риски появления синдрома хронической боли;
- на силу болевых проявлений влияют, как размеры, так и количество остеофитов;
- присутствие остеофитов увеличивают риски поражения связочного аппарата.
Другие возможные симптомы:
- тупые боли, отдающие в пятку, бедро;
- онемение или покалывание в пораженной ноге;
- прогрессирующая слабость в конечности;
- изменения походки, хромота.
Симптоматика усиливается при физической активности и уменьшается после периода спокойствия.
В связи с тем, что клиническая картина при остеофитах коленного сустава похожа на таковую при некоторых других суставных заболеваниях, необходимо полноценно обследовать пациентов для уточнения диагноза.
Условно специфическими признаками патологических наростов в коленном суставе можно считать:
- так называемую «стартовую» боль, которая появляется в момент начала ходьбы или спуска по ступенькам, с локализацией по передневнутренней поверхности колена (иногда «отдает» в голень или бедро);
- усиление боли в момент сгибания сочленения;
- иногда – ослабление и атрофические изменения четырехглавой мышцы, болезненные ощущения при прощупывании в области проекции щели сустава или периартикулярных зон.
У многих пациентов наблюдается искривление колена в наружную сторону, а также суставная нестабильность.
Стадии
Выделяют основные четыре стадии остеофитов коленного сустава:
- Для первой стадии характерный дискомфорт и небольшой болевой синдром в колене, связанный с небольшой физической активностью.
- Вторая стадия проявляется более продолжительной и интенсивной болью, исчезающе только после длительного периода покоя. Некоторые активные движения могут быть ограничены, боль при прощупывании колена практически постоянная.
- Третья стадия характеризуется значительным повышением болевой интенсивности. Появляется скованность движений по утрам.
- Четвертая стадия сопровождается постоянной болью в колене с выраженным усилением при нагрузке. Околосуставная мускулатура атрофируется, двигательная активность ограничена.
Формы
Остеофиты значительно повышают риски появления хронического болевого синдрома в коленном суставе. Если наросты большие или заостренные, то могут повреждать связки, мениски. Однако прогноз и интенсивность клинических проявлений во многом зависит от вида костного формирования.
Краевые остеофиты коленного сустава возникают по краям костных сегментов. Такие наросты чаще всего обусловлены возрастными дегенеративными изменениями, интенсивными и частыми нагрузками на область колена, чрезмерной массой тела, а также малоподвижным образом жизни.
Большие наросты представляют прямую угрозу двигательным возможностям пораженной конечности. В то же время мелкие остеофиты коленного сустава могут стать случайной находкой во время рентгенологического или томографического обследования и не проявляться какой-либо симптоматикой.
Осложнения и последствия
Остеофиты коленного сустава способны вызвать появление осложнений, что, прежде всего, зависит от размеров наростов, их количества, расположения и стадии развития. Осложнения могут быть умеренными и выраженными, влияющими на общее состояние здоровья пациента.
Среди наиболее частых неблагоприятных последствий:
- сдавливание нервных окончаний, приводящее к появлению сильных болей, слабости, вынужденного положения и ограничения подвижности пораженной конечности;
- полное обездвиживание колена;
- дегенеративные процессы, мышечная атрофия;
- деформация конечности.
Со временем человек с остеофитами коленного сустава теряет способность продолжительно поддерживать физическую активность. Вначале возникают трудности при ходьбе на дальние расстояния, потом – на короткие расстояния. Далее появляется необходимость в использовании различных поддерживающих приспособлений (палки, костыля и пр.).
Особенно тяжелым становится течение патологии на запущенных стадиях развития, когда происходит искривление сочленения, нарушение его функции. Изменяется длина конечности, появляются проблемы при ходьбе. Прогрессирующее сужение суставной щели приводит к коленной блокаде. Одновременно развиваются артриты, реактивные синовиты и пр. При наиболее неблагоприятном развитии событий формируется анкилоз – полная утрата подвижности, обусловленная сращением поверхностей сочленения с разрастанием неэластичной фиброзной ткани. Нарушается кровообращение, страдает поступление питания и кислорода к ткани, что только ухудшает ситуацию.
По мере ухудшения суставной функции происходит неравномерное распределение нагрузки на всю опорно-двигательную систему. Перегруженные сегменты также претерпевают патологических изменений, еще более усугубляя состояние больного. Может развиваться деформация стоп и позвоночного столба, тазовый перекос и пр.
Далее при отсутствии лечения возникают бурситы, миозиты, остеонекрозы и т. п. Страдают практически все структуры опорно-двигательной системы, человек становится инвалидом.
Диагностика остеофитов коленного сустава
Нет таких лабораторных показателей, характерных исключительно для остеофитов коленного сустава. Однако анализы все же назначают, в частности:
- в рамках дифференциальной диагностики (обращает на себя внимание отсутствие воспалительных изменений в общем анализе крови, отсутствие антител к цикличному цитруллинированному пептиду, нормальное содержание мочевой кислоты в крови);
- для определения вероятных противопоказаний к тому или иному методу лечения (клинические анализы крови и мочи, биохимическое исследование крови);
- для исключения воспалительной реакции (оценка скорости оседания эритроцитов и показателя С-реактивного белка).
Анализ синовиальной жидкости проводится при синовите, подозрении артрита. В целом, при невоспалительных остеофитах синовиальная жидкость прозрачная, стерильная, умеренно вязкая.
Инструментальная диагностика в данной ситуации более показательна. При этом наиболее доступным и информативным методом считается рентген, позволяющий обнаружить сужение щели сочленения, непосредственно наличие остеофитов и субхондрального склероза.
Ширину суставной щели замеряют в наиболее суженной области. Норма для коленного сустава составляет от 6 до 8 мм. В зависимости от степени сужения и масштабов остеофитов врач определяет рентгенологическую стадию патологического процесса:
- Сомнительные рентген-проявления (сужение отсутствует или незначительное, остеофиты имеют вид небольших мелких заострений).
- Проявления минимальные (сужение небольшое, остеофиты единичные в области суставных краев).
- Проявления умеренные (сужение умеренное, наросты не единичные небольшие, имеются признаки субхондрального остеосклероза и небольшое искривление поверхностей сочленения).
- Проявления интенсивные (сужение выраженное, наросты множественные и крупные, имеются признаки субхондрального остеосклероза и искривление костных эпифизов).
Рентгенография коленных суставов проводится по стандартной технологии, с использованием прямой/задней проекции и пассивного сгибания (оба колена должны контактировать с кассетой и располагаться в одной плоскости с тазобедренными сочленениями, надколенником и окончаниями больших пальцев стоп). Обычно достаточно одного рентгенологического исследования. Повторные снимки необходимы, если врач подозревает присоединение другого заболевания, если планируется хирургическая операция в области сустава.
Среди других возможных инструментальных исследований:
- магнитно-резонансная томография;
- компьютерная томография;
- ультразвуковое исследование;
- рентгенологическая денситометрия.
При обнаружении синовита коленного сустава проводят суставную пункцию с выведением синовиального ликвора с дальнейшим его анализом с целью выяснения наличия воспалительных кристаллических процессов.
Артроскопия более чувствительна, чем МРТ, для обнаружения поверхностных поражений хряща. [16], [17] Однако в задней части мыщелков бедренной кости имеются значительные области, которые скрыты от артроскопии и поэтому лучше оцениваются с помощью МРТ. [18]
Частота ложноположительных результатов для маргинальных остеофитов, обнаруженных на рентгенограммах, достигает 53% для надколенниково-бедренного отдела, 44% для медиального отдела и 33% для латерального отдела, при этом в качестве эталонного стандарта использовалась артроскопия [19] и достигает 41% для надколенниково-бедренного отдела и 17% в большеберцово-бедренном отделе, при этом МРТ использовалась в качестве эталонного стандарта. [20], [21]
Дифференциальная диагностика
Обычно остеофиты коленного сустава диагностируются без особенных трудностей в ходе проведения рентгенологического обследования.
В рамках дифференциальной диагностики используют такие критерии, как выявление ограниченности двигательных возможностей, болей при пассивном разгибании и сгибании колена, а также характер рентгенологических изменений:
- сужение щели сустава;
- особенности формы и расположения остеофитов;
- наличие субхондрального склероза, кисты и пр.
В коленном суставе могут присутствовать не только остеофитные наросты, но и энтезофитные выступы, которые очень похожи между собой. Энтезофиты представляют собой обособленные зоны окостенения, которые располагаются в области прикрепления связочного аппарата, сухожилий и суставной капсулы к костной ткани. В коленном сочленении энтезофиты чаще обнаруживаются в области надколенника – в зоне прикрепления собственной связки надколенника и сухожилия 4-хглавой бедренной мышцы. И остеофиты, и энтезофиты могут вызывать довольно интенсивный болевой синдром.
В целом, дифференциальную диагностику проводят с другими известными суставными заболеваниями.
К кому обратиться?
Лечение остеофитов коленного сустава
Как избавиться от остеофитов в коленном суставе? Лечебные мероприятия всегда комбинированные, с использованием фармакологических и нефармакологических методик. Полностью устранить наросты таким способом не удастся, однако лечение успешно способствует устранению болевого синдрома, улучшению суставной функции, предотвращению дальнейшего прогрессирования заболевания.
Пациентам назначают лечебную физкультуру: особенно рекомендованы водные упражнения, аэробные тренировки, которые успешно понижают интенсивность болей в коленном суставе.
Для коленной разгрузки на выраженных стадиях патологического процесса необходимо использовать поддерживающую трость в руке, противоположной пораженному колену. В запущенных случаях рекомендуют ходить с костылями или ходунками.
При нарушенной суставной биомеханике назначают ношение супинаторов, стелек, наколенных фиксаторов, ортезов, которые разгружают сочленение.
Важную роль играет физиотерапия, которую активно применяют, особенно на ранних стадиях развития патологии. Дополнительно подключают и прием лекарственых препаратов. В первую очередь, речь идет о пролонгированных средствах базисной терапии, к которым относятся хондроитина сульфат, глюкозамина г/х или сульфат, их сочетания, а также диацереин, румалон, препараты авокадо или сои, алфлутоп, хондрогард. Перечисленные лекарства обладают накопительным действием, обезболивают, останавливают развитие воспалительного процесса, а в целом – замедляют прогрессирование остеофитов и остеоартроза. Принимают данные препараты в течение продолжительного времени, ежегодно на протяжении не менее полугода. Эффект проявляется примерно через 1,5-3 месяца, а после прекращения курса приема сохраняется на протяжении 1-2 месяцев. Еще одно достоинство таких медикаментов – это уменьшение на их фоне использования нестероидных противовоспалительных средств, что значительно снижает вероятность развития неблагоприятных побочных действий.
С целью усиления биологической доступности лекарственного вещества подобные пролонгированные препараты могут назначать инъекционно (внутримышечно). Примером является Хондрогард – средство для внутримышечного или внутрисуставного введения. Активным компонентом выступает хондроитина с/н в количестве 100 мг/мл. Хондрогард эффективен и безопасен, а внутрисуставные и внутримышечные введения можно чередовать, что способствует стойкому устранению болей.
При несильных болях и наличии противопоказаний к приему нестероидных противовоспалительных средств успешно применяют Парацетамол в количестве, не превышающем 3 г в сутки. Если нет негативных реакций организма, препарат назначают на продолжительный период времени. Если такое лечение оказывается неэффективным, появляются побочные проявления, усиливается боль, развиваются воспалительные процессы, назначают нестероидные противоспалительные средства.
Важно учесть, что данные медикаменты при длительном приеме могут вызвать ряд нежелательных побочных эффектов – в частности, со стороны пищеварительной системы, сердечно-сосудистого аппарата, печени, почек. Поэтому подбор препарата и коррекция дозировки осуществляется индивидуально.
Для остеофитов коленных суставов наиболее актуален следующий вид местного лечения:
- первый этап – применение мази (геля) Диклофенака в течение до 1-1,5 мес.;
- второй этап – мазь Кетопрофен на протяжении 1,5-3 мес.;
- третий этап – снова Диклофенак в течение 1,5-3 мес.
Местная форма нестероидных противовоспалительных препаратов редко вызывает неблагоприятные явления со стороны системы пищеварения, почек и сердечно-сосудистого аппарата, поэтому более безопасна, чем пероральная форма, хотя может вызывать дерматологические побочные эффекты. Рекомендуется использовать за один раз до 10 см местного средства на область коленного сустава. [22]
Если же проблема сохраняется, самочувствие не улучшается, применяют внутрисуставную терапию – своеобразное лечение остеофитов коленного сустава без операции. В пораженный воспаленный сустав вводят кортикостероиды, не чаще 1-2 раза в год в одно сочленение. Используют Триамцинолон (от 20 до 40 мг), Метилпреднизолон (от 20 до 40 мг), Бетаметазон (от 2 до 4 мг). Если воспалительный процесс в суставе отсутствует, вводят препараты гиалуроновой кислоты. Их эффект также накопительный, однако он сохраняется на протяжении от полугода до года.
При неэффективности указанного лечения терапию заменяют применением опиоидных анальгетиков или антидепрессантов. Используют Трамадол в течение короткого периода при сильной боли. Вначале назначают 50 мг в сутки, далее дозу увеличивают, если это необходимо (до 200-300 мг в сутки).
Из антидепрессантов более всего подходит Дулоксетин, так как успешно облегчает боль, устраняет скованность, несколько улучшает качество жизни пациентов с остеофитами коленного сустава.
Если вышеописанная терапия также оказывается неэффективной, рассматривают вопрос о проведении хирургической операции.
Физиотерапевтическое лечение
Всем больным с остеофитами коленного сустава (если нет противопоказаний) показана физиотерапия:
- криотерапия (в особенности, если имеются признаки воспалительной реакции);
- тепловое лечение;
- чрескожная электронейростимуляция;
- ультразвуковая терапия;
- лазеротерапия;
- иглорефлексотерапия, массаж, лечебные ванны (грязелечение, радон, сульфидные ванны).
Лечение травами
Фитотерапия активно применяется при остеофитах на фоне общего консервативного лечения. Необходимо учитывать, что полностью заменять фармакотерапию лечением травами нельзя. Кроме того, даже лекарственные растения имеют свои противопоказания к применению, поэтому использование тех или иных препаратов необходимо согласовывать со своим лечащим врачом.
Рекомендуем обратить внимание на следующие рецепты народной медицины:
- Отвар на основе березовых почек. Одну столовую ложку высушенных почек березы заливают 1 л кипящей воды и ставят на малый огонь на 30 минут. Далее отвар снимают с огня, накрывают крышкой и выдерживают до остывания. Средство принимают по 200 мл трижды в сутки.
- Хвойные ванны. Зеленые сосновые почки с молодых сосен заваривают кипятком, отваривают на малом огне в течение получаса, настаивают до остывания, фильтруют и добавляют отвар в ванну (примерно 2-3 л на ванну).
- Ромашковые ванны. 100 г высушенного ромашкового цвета и листьев настаивают в течение 60 минут в 2 л кипятка. Настой добавляют в ванну.
- Каштановая настойка. Высушенные плоды конского каштана измельчают, 20 г измельченного сырья заливают 0,4 л спирта. Настаивают в течение недели, фильтруют. Используют для натираний и компрессов на область пораженного коленного сустава.
- Компресс из черной редьки. Корнеплод очищают, натирают на крупной терке, выкладывают на марлю и прикладывают к пораженному колену в виде компресса. Укутывают. Выдерживают в течение нескольких часов (эффективно использовать на ночь).
- Отвар бузины. Заливают 30 г ягод бузины 200 мл воды, доводят до кипения и снимают с огня. Выдерживают под крышкой до остывания, фильтруют. Делят полученное средство на три части, выпивают три раза в день.
Как уже упоминалось выше, для успешного лечения растительные препараты используют в комплексе с медикаментами и физиотерапией, назначенными лечащим врачом. Только в таком случае можно добиться устойчивого улучшения самочувствия. Также необходимо обратить внимание, что для получения такого эффекта потребуется некоторое время. Поэтому нужно набраться терпения и четко следовать рекомендациям врачей.
Хирургическое лечение
Техническое удаление остеофитов коленного сустава возможно при помощи так называемого артроскопического дебридмента. Хирург выполняет пару проколов в зоне пораженного сочленения, вводит тонкие катетеры, оснащенные камерой, подсветкой, инструментарием. Используя необходимый инструмент, специалист «шлифует» поверхность сустава.
Необходимо понимать, что такая операция показана не всегда, а ее результаты зачастую бывают непродолжительными. Дебридмент практикуют:
- при артрозе 1 или 2 стадии (не более);
- при сохранной функции коленного сустава;
- при нормальной оси нижней конечности или ее отклонении, не превышающем 5´;
- при отсутствии показаний к проведению эндопротезирования или коррегирующей остеотомии.
В запущенных случаях, при угрозе инвалидизации проводят артропластику и эндопротезирование.
В ходе проведения эндопротезирования хирург воссоздает поврежденные сегменты сочленения при помощи искусственных элементов – имплантатов. В результате восстанавливается ось конечности, улучшается двигательный объем.
Профилактика
Риск формирования остеофитов коленного сустава значительно уменьшают такие факторы:
- умеренность физических нагрузок, недопущение чрезмерной суставной нагрузки;
- адекватная организация рабочих мест, регулярные занятия физкультурой, прогулки, плавание;
- своевременное обращение к врачам по поводу инфекционных и прочих заболеваний;
- контроль массы тела;
- недопущение травм нижних конечностей.
Если обнаруживаются какие-либо подозрительные признаки остеофитов, лечение следует начинать чем скорее, тем лучше. Важно немедленно обратиться за медицинской помощью, пройти обследование и всю необходимую лечебную программу.
Нельзя забывать и о том, что наиболее полезное питание для здоровья суставов – это сбалансированный рацион. Опорно-мышечный аппарат должен получать в достаточном количестве все необходимые вещества. Более того, блюда должны быть правильно приготовлены, без длительной тепловой обработки и обжаривания. Рекомендуется употреблять свежие растительные продукты, блюда готовить на пару или запекать, тушить с добавлением небольшого количества жидкости.
Еще одним из основных принципов профилактики формирования остеофитов является соблюдение питьевого режима. Взрослый человек должен пить ежедневно около полутора литров чистой питьевой воды, кроме чая, кофе и прочих напитков. Пить воду следует утром после пробуждения, за полчаса до приема пищи, а также перед физической нагрузкой.
Пищевые «враги» суставов: кофе и крепкий чай, щавель и шпинат, животные жиры и субпродукты, сладости и алкоголь, искусственные добавки (стабилизаторы, усилители вкуса и пр.), трансжиры и рафинированные продукты.
Прогноз
Многочисленные клинические исследования показали, что маргинальные остеофиты, выявляемые при рентгенографии, являются наиболее чувствительным, но наименее специфичным признаком для прогнозирования наличия поражений хряща в одном и том же отделе коленного сустава. [23]
Наросты в коленном суставе при отсутствии лечения способны вызвать ряд осложнений, что зависит от скорости и степени формирования патологических изменений, от особенностей расположения остеофитов. Такие осложнения могут быть, как умеренными, так и выраженными, затрагивающими различные функции и состояния.
Чаще всего отсутствие лечения приводит к постепенному ограничению суставной функции вплоть до обездвиживания колена, к появлению сильных болей в результате сдавливания нервных окончаний, к ограничению возможностей передвижения (мобильности).
В целом, прогноз для пациентов не всегда однозначен и одинаков. Он во многом зависит от своевременности и грамотности лечебных мероприятий, от индивидуальных особенностей организма. Об относительной благоприятности прогноза можно говорить, если человек обращается за медицинской помощью на ранних стадиях развития патологии, выполняет все рекомендации врачей, в том числе корректирует образ жизни и питание. В противном случае остеофиты коленного сустава прогрессируют, состояние больного постепенно ухудшается, вплоть до инвалидизации. Основным шагом к сохранению здоровья опорно-двигательного аппарата являются регулярные врачебные обследования, позволяющие выявить вероятные нарушения на ранних этапах развития.
Остеофиты коленного сустава и армия
Остеофиты обычно вторичны и являются следствием какого-либо другого патологического процесса в организме – в частности, артроза. Если в ходе диагностики обнаруживаются дегенеративные изменения в суставных структурах, то врачи назначают соответствующие терапевтические мероприятия. В зависимости от степени разрушения и изменения тканей, от интенсивности клинической картины и влияния патологии на общее состояние конкретного больного, врачебная комиссия принимает решение о возможности или невозможности его службы в армии.
Признание человека непригодным для службы возможно:
- если остеофиты коленного сустава множественные, сопровождаются сильным болевым синдромом без реакции на лечение;
- если имеется сильное ограничение двигательных возможностей, отек сустава, его искривления, требующие ношения специальных приспособлений и обуви.
Если патологические изменения сохраняются на протяжении длительного времени, а лечение не приносит положительного результата, то призывник может получить освобождение по состоянию здоровья.
Для того чтобы представители военной комиссии приняли соответствующее решение, требуется предоставление призывником всей необходимой медицинской документации, включающей в себя диагностические результаты (рентгеновские снимки, МРТ), расшифровки, листы наблюдений, выписки и пр., а также документы, подтверждающие регулярное лечение призывника в стационарах.
Чаще всего при остеофитах коленного сустава служба в армии становится невозможной:
- если имеется существенное разрушение хряща, максимальное сужение щели сочленения с ограничением суставной функциональности;
- если обнаруживается прогрессирующий деформирующий артроз и других сочленений.
При отсутствии симптоматики и нормальной функции пораженного колена призывнику присваивается статус «годен к военной службе».
Если в период прохождения медицинской комиссии у призывника обнаруживается острая стадия воспалительного заболевания, то ему назначают соответствующее лечение и дают временную отсрочку, включающую в себя и последующий этап реабилитации.

