Медицинский эксперт статьи
Новые публикации
Псориаз у детей
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
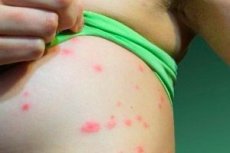
Такое хроническое папулосквамозное воспалительное заболевание кожи, как псориаз, развивается в любом возрасте, и может начаться псориаз у детей.
Считается, что это генетически обусловленная дерматологическая патология имеет аутоиммунный или иммуноопосредованный характер. То есть, это не инфекция, а своего рода дерматоз, и заразиться псориазом нельзя. По МКБ-10 псориаз отнесен к классу XII (болезни кожи и подкожной клетчатки) и имеет код L40.0- L40.9.
Код по МКБ-10
Эпидемиология
Псориаз у детей встречается гораздо реже, чем у взрослых. В различных международных исследованиях оценки распространенности этой кожной патологии у детей варьируются от 0 до 2,1% или в пределах 1% (у взрослых – от 0,9 до 8,5%).
По информации американского национального фонда псориаза (NPF), около 10-15% пациентов столкнулись с псориазом в возрасте до 10 лет. Как правило, заболевание начинается в период с 15 до 40 лет (в равной степени у обоих полов).
Что касается эпидемиологии географической, то число больных увеличивается по мере удаления от экватора на север.
Кроме того, как отмечают специалисты Association of Pediatric Psoriasis (США), во всем мире почти 48% детей с псориазом имеют избыточную массу тела, что может говорить об определенной роли нарушения общего метаболизма в этиологических факторах данной болезни.
Еще одно исследование показало, что на долю вульгарного бляшечного псориаза приходится более 62% случаев, на каплевидный псориаз – 26%, на пустулезный – 10%, на псориаз эритродермический – не более 5%. При этом высыпания на волосистой части головы имеют 57-65% больных, поражение ногтевых пластин – каждый третий.
Причины псориаза у ребенка
На сегодняшний день исследователи не выявили точные причины псориаза у детей и взрослых, однако этиологию этой болезни связывают с сочетанием иммунных, генетических, психогенных и экологических предпосылок.
Существуют определенные наследственные факторы риска развития псориаза у ребенка. Согласно данным Международной федерации ассоциаций псориаза (IFPA), около 2-4% населения мира имеет какую-либо форму псориаза, но у младенцев и детей младшего возраста эта болезнь диагностируется нечасто. По некоторым оценкам, у трети взрослых пациентов манифестация патологии началась примерно в 16-20 лет. И дерматологи утверждают, что, если один из родителей имеет псориаз, что существует 10-15% вероятность того, что и у ребенка будет развиваться данное заболевание. А когда псориаз у обоих родителей, этот риск увеличивается до 50-70%. При этом отмечено, что если развивается псориаз у детей при наличии здоровых родителей, то есть 20% вероятность того, что у брата или сестры также может развиться псориаз (срабатывает принцип чередования поколений при семейной склонности к заболеваниям).
Как у взрослых, так и в детском возрасте быть триггером этой хронической болезни могут такие факторы, как психологический стресс, депрессия, физическое перенапряжение, применение некоторых препаратов, резкая перемена климатических условий (особенно холодная сухая погода).
Зачастую псориаз может проявить себя после стрептококковой инфекции (фарингита, тонзиллита, отита), и данный тип известен как каплевидный псориаз у детей.
Кроме того, особенности псориаза у детей заключаются в том, что псориатические пятна (бляшки) появляются на участке травмированный кожи (на месте порезов, царапин, ссадин, раздражения и др.). В дерматологии такое явление получило название изоморфной провоцирующей реакции или феномена Кебнера.
Патогенез
Патогенез псориаза кроется в ускоренной пролиферации кератиноцитов – образовании новых клеток в базальном и супрабазальном слоях эпидермиса. Постоянное естественное обновление кератиноцитов и миграция их в роговой слой необходимы для регенерации кожных покровов, но когда скорость этого процесса возрастает в 6-8 раз, происходит «перепроизводство» новых клеток кожи, и тогда они накапливаются в роговом слое, что проявляется характерными утолщенными пятнами на коже и их усиленной десквамацией (шелушением).
Теперь мало кто сомневается, что все это является аутоиммунной реакцией, вызванной воспалительным каскадом в дерме с участием дендритных клеток, мононуклеарных фагоцитов, внутриэпидермальных макрофагов и Т-лимфоцитов. Иммунные клетки, воспринявшие клетки кожи как антиген, перемещаются из дермы в эпидермис и секретируют воспалительные цитокины – интерлейкины и фактор некроза опухоли-альфа. В ответ начинается аномальная пролиферация кератиноцитов и дополнительный синтез кератина – чтобы заменить поврежденные клетки и изолировать их от окружающих тканей.
В патогенезе псориаза специалисты также прослеживают явное нарушение тканевой структуры и синтеза кератогиалина – белка зернистого слоя эпидермиса, обеспечивающего нормальный процесс ороговения.
Также связывает причины псориаза у детей и взрослых с генетической аберрацией почти 20-ти локусов (PSORS) на разных хромосомах, ответственных за дифференциацию лейкоцитарных Т-клеток, интерлейкинов и их рецепторов.
Симптомы псориаза у ребенка
Основные симптомы псориаза у детей ничем не отличаются от признаков данной патологии у взрослых и зависят от ее разновидности.
Виды или клинические варианты псориаза, которые могут быть диагностированы в детском возрасте: каплевидный, бляшечный, инверсный (обратный), пустулезный, псориатическая эритродермия (или эритродермический псориаз), псориатический артрит.
По данным дерматологов, пятнистый или каплевидный псориаз у детей выявляется чаще других видов. И его первые признаки возникают на коже конечностей, головы и туловища внезапно – в виде мелких узелков красного цвета, которые начинают шелушиться и могут вызывать зуд.
Вторым по распространенности в детском или подростковом возрасте является бляшечный (обычный) псориаз. В этих случаях начальная стадия псориаза у детей проявляется образованием на локтях и коленях сухих, чуть выступающих над поверхностью красноватых пятен (бляшек), быстро покрывающихся слоем белесо-серебристой чешуи. См. – Симптомы псориаза
Бляшки увеличиваются, слой чешуек (состоящий из мертвых клеток кожи) становятся толще; по всему телу и на коже головы появляются новые пятна, часто расположенные симметрично. Они могут чесаться, чешуйчатая «корочка» на них может растрескиваться и вызывать небольшую болезненность; кожа под ней покрывается выступающими микроскопическими капельками крови. Ногтевые пластины тускнеют и крошатся, может наблюдаться частичное отслоение ногтевых пластин (онихолизис).
В некоторых классификациях отдельно выделяют себорейную форму заболевания и псориаз ногтей, хотя псориаз у ребенка на голове, как и псориаз ногтей у детей – это лишь локальные симптомы бляшечной разновидности болезни.
Выделяют инверсный псориаз, при котором бляшки появляются не на разгибательной части локтевых и коленных суставах, а на гладких участках и в складках кожи. Именно такой тип проявляется как псориаз у детей до года, его также могут определять как пеленочный. Данную форму очень часто путают с обычным или эксфолиативным дерматитом, пузырчаткой новорожденных или опрелостью, так как псориаз – чрезвычайно редкое заболевание среди младенцев, особенно, если его нет в семейном анамнезе. Высыпания в области подгузников имеет вид красных блестящих пятен, четко отграниченных от здоровой кожи.
К чрезвычайно редко проявляющимся в детском возрасте клиническим формам относятся:
- эритродермический псориаз (псориатическая эритродермия) – напоминающее ожог сильное покраснение, охватывающее большую часть или все тело; генерализованной гиперемии может сопутствовать интенсивный зуд, тактильная болезненность кожи, лихорадка;
- пустулезный псориаз – высыпания в виде пузырьков с гнойным экссудатом, экссудативной сыпи, которая быстро увеличивается и сливается в сплошные пятна (при этом нередко пузыри появляются на подошвах и ладонях). При такой форме симптомы псориаза у детей могут включать субфебрильную температуру, потерю аппетита, мышечную слабость;
- артропатический псориаз или псориатический артрит – опухание суставов, их скованность, боль (чаще на фоне бляшечных высыпаний, но возможно и до появления кожных симптомов).
Стадии
Различаются такие стадии иммуновоспалительного процесса при псориазе: прогрессирующая, стационарная и регрессирующая. Все они последовательно сменяют друг друга.
Для острой прогрессирующей стадии характерно возникновение новых высыпаний, а те, что уже имеются, увеличиваются и шелушатся. Причем бляшки имеют четкие границы в виде красной каемки, а посередине их – эпицентр десквамации.
Прекращение образования новых бляшек, а также увеличения размеров старых – симптомы, по которым определяется стадия стационарная. Кроме того, бляшки становятся чуть синеватыми, а интенсивно шелушится уже вся их поверхность.
На регрессирующей стадии бляшка становится плоской, чешуйки постепенно исчезают, пятна бледнеют, а на их месте остаются белесые следы по типу лейкодермы.
Осложнения и последствия
Последствия и осложнения псориаза связаны с тем, что это заболевание хроническое, с периодами обострения и ремиссии. Поэтому родители должны знать, что есть риск развития у детей тяжелых форм, в частности, псориатического артрита.
Кроме того, эксперты предупреждают о достаточно высокой вероятности появления других метаболических заболеваний аутоиммунного характера, в частности, глютеновой энтеропатии или целиакии (непереносимости клейковины) и гранулематозного энтерита (болезни Крона).
Также псориаз может привести к развитию метаболического синдрома, включающего повышение артериального давления, уровня инсулина (сахарный диабет II типа) и холестерина.
Осложнения псориатического артрита, поражающего любые суставы и окружающие соединительные ткани, может вызвать набухание пальцев рук и ног, известное как дактилит. Возможно воспалительное поражение суставов бедра, коленей, позвоночника (спондилит) и крестцово-подвздошных сочленений (сакроилеит).
Псориаз у детей и взрослых часто негативно влияет на качество жизни, вызывая формирование заниженной самооценки, частые депрессии и стремление избегать общества других людей.
Диагностика псориаза у ребенка
Дерматологи утверждают, что диагностика псориаза у детей не представляет трудностей: достаточно провести физикальный осмотр кожи ребенка, волосистой части головы и ногтей. Клинические признаки – основа определения данного заболевания.
Также врач должен расспросить родителей, чем болел ребенок, они сами все ближайшие родственники.
Инструментальная диагностика осуществляется при помощи дерматоскопа, увеличивающего фрагменты высыпаний и фиксирующего его на экране монитора и в виде сканированного изображения.
 [19]
[19]
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
При необходимости может быть взят образец кожи (биопсия), чтобы изучить его под микроскопом. Это позволяет дерматологу прояснить ситуацию, поскольку только дифференциальная диагностика дает возможность отличить псориаз от других дерматологических патологий с частично схожей симптоматикой: ихтиоза, ксероза кожи, красного плоского, розового или стригущего лишая, себорейного дерматита или кератоза, контактного или атопического дерматита и др.
Оценка тяжести псориаза может помочь в принятии решения о наиболее подходящем лечении. Степень тяжести псориаза устанавливается путем определения площади поверхности тела, пораженной высыпаниями: легкая степень – менее 3% поверхности тела; умеренная степень – от 3 до 10%; тяжелая степень – более 10%.
Лечение псориаза у ребенка
Вылечить псориаз, то есть полностью избавиться от него, нельзя. Как и у взрослых, лечение псориаза у детей направлено на уменьшения проявлений заболевания. Большинство детей имеют легкую степень, при которой достаточно средств местной терапии.
Увлажнение кожи играет определенную роль в нормализации гиперпролиферации, а также оказывает противовоспалительное действие путем насыщения клеток эпидермиса липидами. Поэтому детям младшего возраста рекомендуется проводить обработку пораженных участков кожи минеральными маслами или вазелином.
Врачи назначают лекарства для наружного применения, в том числе, кортикостероиды – мази Гидрокортизон, Бетасалик (Бетаметазон, Бетадерм А, Дипросалик), Флуцинар (Синафлан), Лоринден и т.д., которые используются только во время обострений и способствуют уменьшению зуда, воспаления и размеров высыпаний.
Например, мазь Бетасалик (бетаметазон+салициловая кислота) следует наносить не более двух раз в день, слегка втирая в пораженное место. Длительность применения мазей с кортикостероидами определяет лечащий врач, поскольку среди побочных эффектов препаратов этой группы отмечаются жжение, аллергическое раздражение, сухость и атрофия кожи. Лосьон Бетасалик используется для смазывания кожи на голове.
Исключительно при бляшечном псориазе и только детям после 12 лет могут быть назначены такие мази, как Кальцитриол, Дайвобет, Форкал, Ксамиол, содержащие синтетический аналог активного метаболита витамина D. Правда, производители мази Псоркутан (с тем же активным веществом) указали, что назначение пациентам младше 18 лет может допускать в случае неэффективности других средств и на короткое время; а для мази Дайвонекс с кальцитриолом возрастной ценз снизили до 6-летнего возраста. Побочные действия кальцитриола: дерматит, экзема, ангионевротический отек, гиперкальциемия, обострение псориаза и др.
Наружные средства с получаемым из битумов дитранолом (Цигнодерм, Дитрастик, Антралин) в педиатрической дерматологии применять противопоказано, поскольку это вещество имеет канцерогенные свойства.
Рекомендуется применение рассасывающих мазей в стационарной и регрессирующей стадиях бляшечного псориаза: 5% дегтярной, 3% серно-дегтярной, нафталновой, 2% салициловой. Больше информации – Негормональные мази от псориаза
Улучшить состояние кожных покровов призваны витамины – А, С, В1, В6, В9, В12, В15, РР, принимаемые курсами по 28-30 дней с перерывами.
Также можно проводить физиотерапевтическое лечение: УФ-терапию (солнечные ванны по 30 минут в день); узкополосную ПУВА-терапию (детям старше 10 лет); в стадии ремиссии – морские купания, грязелечение (с 3 до 14 лет через день, по 10 минут).
Народное лечение
При высыпаниях на волосистой части головы народное лечение предполагает мытье головы отваром зверобоя (две столовые ложки травы на литр воды). А если, а псориаз у детей до года, купать малыша нужно в отваре череды трехраздельной (3 части), ромашки аптечной (1 часть) и хвоща полевого (1 часть).
Рекомендуется смазывать бляшки таким средством: высушить липовые ветки, снять кору (чтобы было 100-150 г), сжечь кору с металлической емкости и полученным полужидким смолянистым веществом смазывать пораженные участки (утром и вечером).
После того, как это средство закончится, сделать перерыв на 6-7 дней и приготовить домашнюю мазь по следующему рецепту. 150 г свежей клюквы протереть через сито, отжать и полученный сок уварить в течение 10 минут. В загустевший сок положить столовую ложку домашнего свиного смальца или топленого масла, капнуть 5 капель рыбьего жира, размешать до однородности, перелить в баночку с крышкой (держать средство в холодильнике), смазывать высыпания на начальной стадии псориаза у детей.
Из смеси вазелина и спиртового экстракта череды (1:1) получается хорошая мазь для острой стадии обычного псориаза. Больше информации в статье – Лечение псориаза в домашних условиях
Лечение травами в виде их отваров для приема внутрь детям не рекомендуется, поэтому лучше делать ванны. Состав: трава шалфея (1 часть), листья подорожника большого (2 части), трава фиалки трехцветной (1 часть), трава крапивы двудомной (1 часть). Отвар готовят из 1,5 литров воды, процеживают и добавляют в ванну. Этим же отваром можно споласкивать голову после мытья, когда псориаз у ребенка на голове. А в шампунь для мытья головы советуют добавить 10 капель масла чайного дерева или эфирного масла можжевельника.
 [23]
[23]
Профилактика
Очевидно, что профилактика псориаза у детей, учитывая этиологию заболевания, вряд ли возможна. Но вот упорядочить питание ребенка с подобным диагнозом можно, поскольку разработана Диета при псориазе

