Медицинский эксперт статьи
Новые публикации
Синдром Поланда
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Редкая аномалия внутриутробного формирования строения тела, которая, в основном, заключается в гипоплазии грудинной и реберной части большой грудной мышцы или полном ее отсутствии. Носит имя английского хирурга, описавшего еще в студенческие годы подвернувшийся ему экземпляр с реберно-мышечным дефектом во время подработки в морге. А.Поланд не был первым, до него на отдельные случаи в начале XIX века уже обращали внимание во Франции и Германии, но именно его публикация положила начало серьезному изучению этой врожденной патологии. На пороге XX века Дж.Томпсон опубликовал полное описание данного заболевания. С тех пор в мировой медицинской литературе описано около 500 таких случаев.
Код по МКБ-10
Эпидемиология
Статистика заболеваемости свидетельствует, что врожденные реберно-мышечные аномалии, выраженные в разной степени, встречаются в среднем у одного новорожденного из 30 тысяч или чуть более рожденных живыми детей. Более часто с такими пороками развития рождаются мальчики.
До 80% деформаций при синдроме Поланда – правосторонние. Нарушения выражаются в различной степени, и соответствия между тяжестью аномалий формирования грудной клетки и кисти не прослеживается.
Причины синдрома Поланда
Причины рождения детей с этой аномалией до настоящего времени остаются гипотетическими. Тип наследования и ген, передающий эту патологию, не определен, но существуют описания редких семейных анамнезов с синдромом Поланда. Предполагается рецессивное наследование. Считается, что вероятность передачи заболевания от больного родителя своим детям составляет примерно 50%. Большинство случаев – одиночные. Факторы риска рождения детей с этой аномалией – внешние и внутренние тератогенные воздействия на эмбрион в период закладки и развития органов и систем. Существует несколько гипотез, объясняющих этиологию и патогенез этого реберно-мышечного дефекта, но ни одна из них полностью не подтверждена. Наиболее вероятным можно считать предположение, что какой-либо неблагоприятный фактор провоцирует недостаточность эмбрионального кровоснабжения на шестой неделе беременности, когда формируется подключичная артерия. Это вызывает ее недоразвитие (сужение просвета) и недостаточность кровоснабжения, что приводит к местной гипоплазии мягких тканей и костей. Объем поражения определяется степенью повреждения артерии и/или ее ветвей.
Среди причин также называют нарушение миграции клеток грудных реберно-мышечных тканей эмбриона или их внутриутробную травму. Но достаточных достоверных доказательств на сегодняшний день не имеет ни одна из этих гипотез.
Симптомы синдрома Поланда
Первые признаки этой врожденной аномалии визуально заметны уже в младенческом возрасте по характерному внешнему виду грудной мышцы и подмышечной впадины. А при наличии гипоплазии кисти руки – с самого рождения.
Симптомокомплекс синдрома заключается в следующем:
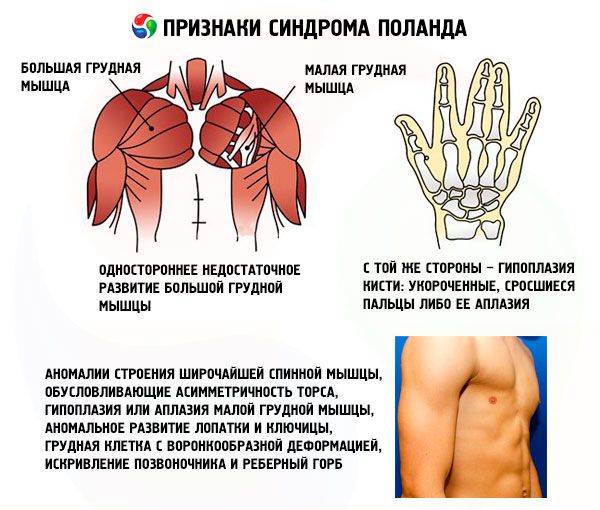
- одностороннее недостаточное развитие большой грудной мышцы либо ее фрагментов, чаще всего – грудинного и реберного;
- с той же стороны – гипоплазия кисти: укороченные, сросшиеся пальцы либо ее аплазия; недостаточное развитие молочной железы либо ее отсутствие, ателия; истончение подкожно-жировой прослойки; отсутствие подмышечных волос; аномалии строения хрящевой/костной реберной ткани либо их полное отсутствие (обычно III и IV).
Наличие всех признаков, описанных во второй части, не является обязательным, они могут сочетаться с первым в разнообразных вариантах.
Кроме перечисленных, крайне редко могут иметь место аномалии строения широчайшей спинной мышцы, обусловливающие асимметричность торса, гипоплазия или аплазия малой грудной мышцы, аномальное развитие лопатки и ключицы, грудная клетка с воронкообразной деформацией, искривление позвоночника и реберный горб.
При левой дефектной стороне нередко наблюдается транспозиция внутренних органов, в частности, сердце смещено вправо. При нормальном местоположении сердца в сочетании с отсутствием ребер, оно практически не защищено и его биение заметно под кожей.
Синдром Поланда у детей обычно заметен с момента рождения, но в некоторых случаях незначительных дефектов обнаруживается примерно к трем годам.
По локализации дефекты элементов строения грудной клетки подразделяются на деформации передней, задней и боковых ее стенок.
Синдром Поланда у девочек в пубертатном периоде даже в самой легкой степени дает о себе знать тем, что грудь на дефектной стороне не формируется или отстает в развитии и расположена заметно выше, чем с нормальной. В легких случаях заболевания у мальчиков синдром иногда обнаруживается достаточно поздно, в юношеском возрасте, когда не получается «накачать» мышцу с дефектной стороны.
Синдром Поланда у женщин не влияет на гормональный фон и способность зачать ребенка.
В большинстве случаев синдром Поланда представляет собой косметический дефект: чаще всего деформирована или отсутствует грудная мышца, нет дефекта грудной клетки и в наличии полноценная кисть. Двигательные функции верхней конечности сохранены, и ничего не мешает таким больным интенсивно заниматься спортом.
Однако, встречаются и другие, более травматичные виды этой патологии. Последствия и осложнения таких случаев несколько серьезнее. В зависимости от степени тяжести деформаций у пациента могут развиваться расстройства дыхательной функции и гемодинамики. В случаях полного отсутствия реберно-хрящевого каркаса обычно обнаруживается легочная грыжа, и респираторные расстройства проявляются с самого рождения.
В более редких случаях левосторонних патологий в сочетании с отсутствием ребер с нормальной диспозицией органов сердце оказывается непосредственно под кожей. Жизни такого больного постоянно угрожает опасность, связанная с возможной травмой и остановкой сердца.
Ребенок с резко выраженным дефектом грудной клетки обычно обладает проблемами с гемодинамикой из-за пониженного систолического и повышенного диастолического артериального в сочетании с повышенным венозным давлением. Для таких детей характерна повышенная утомляемость, астенический синдром, они могут отставать от сверстников в физическом развитии.
Проявления синдрома Поланда касается и строения подключичной артерии и/или ее ветвей, что создает условия для расстройства артериального кровотока на стороне дефекта.
Наблюдаются некоторые анатомические аномалии строения и размещения жизненно-важных внутренних органов. Степень их выраженности может существенно усложнить состояние больного. Это отклонение сердца от нормального расположения в ту или иную сторону вплоть до транспозиции, расширение его границ или поворот по ходу часовой стрелки, гипоплазия легкого и почки на дефектной стороне.
Стадии
Можно выделить четыре стадии формирования грудной клетки при данном заболевании.
Первая – характерна для большинства известных случаев, когда аномально развиты только мягкие ткани, а форма грудной клетки и структура хрящевой и костной части ребер находится в норме.
Вторая – когда деформации коснулись грудной клетки: дефектная сторона при сохраненных костной и хрящевой части ребер слегка вдавлена в области реберных хрящей, грудина развернута полубоком, а с противоположной стороны нередко наблюдается выступающая (килевидная) часть грудной клетки.
При третьей стадии сохраняется структура костной части ребер, а хрящевая недоразвита, грудная клетка асимметрична, грудина скошена в сторону деформации, но грубых аномалий не обнаруживается.
Для четвертой стадии характерно отсутствие хрящевой и костной части ребер от одного до четырех (с III по VI). С дефектного бока на месте отсутствующих ребер – впадина, грудина заметно развернута.
Все же при любой стадии формирования элементов строения грудной клетки состояние детского организма может быть нормальным (компенсированным), с периодическими улучшениями (субкомпенсированным) и с нарастанием ухудшений в работе внутренних органов и скелетной системы (декомпенсированным). Это зависит от индивидуальных характеристик организма, темпов развития, коморбидности и образа жизни.
Диагностика синдрома Поланда
Реберно-мышечная врожденная патология определяется визуально, врач пальпирует больного и назначает рентгенографию. Обычно этого достаточно для выявления степени и вида поражения грудной клетки. Более точную картину заболевания могут дать компьютерная и магнито-резонансная томография.
Назначается также ультразвуковое исследование подключичной артерии для определения ее диаметра, ультразвуковое исследование головного мозга и другая инструментальная диагностика по показаниям.
Чтобы оценить сопутствующие анатомические дефекты, необходима консультация кардиолога и электрокардиография, ультразвуковое исследование сердца, велоэргометрия, эхокардиография и доплерография магистральных сосудов.
При дыхательных расстройствах требуется консультация пульмонолога, который может назначить исследование функционального состояния легких, например, спирографию.
Анализы при этом заболевании обычно в пределах нормы при условии отсутствия сопутствующих патологий.
Тщательные диагностические мероприятия позволяют точно оценить объем реконструктивных вмешательств.
Какие анализы необходимы?
Лечение синдрома Поланда
Данная патология подлежит хирургическому лечению. Часто по показаниям оно начинается в раннем детстве. Иногда может потребоваться несколько оперативных вмешательств, например, при выраженном дефекте грудной клетки либо реберной аплазии, чтобы обеспечить безопасность сердца или нормализовать респираторную систему. Такие операции проводятся в отделениях торакальной хирургии. Их цель – формирование наилучшего предохранения внутренних органов, обеспечение их нормального функционирования, ликвидация искривлений грудной клетки, ее реставрация и воссоздание естественного анатомического соотношения мягких тканей.
Основной и наиболее сложный этап оперативного лечения этого синдрома – ликвидация искривления скелетных элементов грудной клетки и замещение отсутствующих ребер. Используются разные методики торакопластики. В случае правостороннего расположения порока и отсутствия, например, III и IV ребра делается расщепление II и V. Дефицит четырех ребер исправляют с помощью пересадки части ребер, взятых со здоровой стороны грудной клетки больного. В современной медицинской практике предпочтение пересадке тканей пациента отдают титановым имплантам.
Дошкольникам в зоне реберного изъяна ставят плотную сетку, защищающую внутренние органы и не нарушающую дальнейшее развитие ребер, поскольку реберная пластика у детей может привести к вторичному искривлению элементов скелета грудной клетки, вызванной неравномерностью формирования здоровых и оперированных ребер ребенка.
Хирургическую коррекцию выраженного искривления грудины осуществляют с помощью клиновидной стернотомии.
Если есть недоразвитие кисти, оперативную помощь оказывают ортопеды-травматологи.
При первой стадии синдрома Поланда единственной целью хирургического вмешательства является ликвидация косметического дефекта. При наличии дефекта грудной мускулатуры восстанавливают нормальное анатомическое соотношение либо за счет мышечной ткани пациента (для этого могут использоваться часть передней зубчатой мышцы либо прямой мышцы живота), либо силиконовым протезом. Для мужчин индивидуальные силиконовые протезы более желательны, так как пересадка мышц не дает полноценного косметического эффекта и вместо одного мышечного дефекта появляется два. Однако, выбор метода проведения операции всегда определяется в зависимости от конкретного случая.
Женщинам перемещают широчайшую мышцу со спины вперед, одновременно создавая мускульный каркас и прослойку. Дождавшись заживления, выполняют реконструктивную маммопластику.
Эти операции считаются чистыми, медикаментозная профилактическая терапия назначается индивидуально с учетом объема операции, наличия имплантов, переносимости препаратов, возраста и сопутствующих заболеваний пациента. Минимальный объем лекарственной профилактики включает преоперационную антибиотикотерапию (назначается за час до начала операции и заканчивается не позже, чем через сутки-двое), обезболивание и седатацию, восстановление функционирования кишечника и осушение плевральной полости (если проводится торакопластика). Наиболее применяемые при профилактированиии бактериальных осложнений – цефалоспориновые антибиотики II и III поколения.
Цефуроксим – ß-лактамный бактерицид широкого диапазона активности, механизм действия заключается в прерывании синтеза оболочки клетки бактерии. Антагонист штаммов грамположительных и грамотрицательных бактерий, включая резистентные к синтетическим пенициллинам – ампициллину и амоксициллину. После внутримышечного введения 0,75 г препарата максимальный сывороточный уровень наблюдается по прошествии не более часа, внутривенного – спустя 15 минут. Необходимые концентрации сохраняются долее пяти и восьми часов соответственно, они фиксируются в костных и мягких тканях, кожных покровах. Элиминируется полностью через сутки. Противопоказан при сенсибилизации к другим цефалоспоринам, с осторожностью – при аллергии на средства пенициллинового ряда.
При аллергии на цефалоспорины, могут назначить Ванкомицин. Этот препарат применяется только внутривенно капельно в течение часа (0,5 г через шесть часов или 1 г через двенадцать). Пациентам с дисфункцией почек доза корректируется.
Перед назначением антибиотика обычно делают пробу на чувствительность, чтобы не осложнить ход операции. Побочными эффектами, кроме аллергических реакций, при короткой профилактике можно пренебречь.
В первые сутки после проведения хирургического вмешательства обезболивание проводят наркотическими анальгетиками. Например, Промедолом, опиоидным обезболивающим, существенно увеличивающим болевой порог, ингибирующим реакции на раздражители, успокаивающим и ускоряющим процесс засыпания. Применяется в виде инъекций, подкожных и внутримышечных. Наибольшая доза 160 мг в сутки. Организм изредка реагирует на введение этого препарата тошнотой, головокружением, развитием эйфории.
На вторые сутки после оперативного лечения наркотический препарат чередуют с ненаркотическим, затем – Промедол назначают только перед сном.
Пациентам в послеоперационный период до начала самостоятельной дефекации делаются гипертонические клизмы, исключается употребление сладкого и газированной воды, назначается Прозерин, который стимулирует секреторную функцию желез желудочно-кишечного тракта, а также потовых и бронхиальных, тонизирует гладкие мышцы кишечника и мочевого пузыря, а также скелетную мускулатуру. Противопоказан при сенсибилизации, тиреотоксикозе, выраженных патологиях сердечно-сосудистой системы. Принимают перорально за полчаса до еды, суточную дозу (не более 50 мг) делят на два или три приема.
Назначаются также препараты, улучшающие кровообращение в тканях и снабжение их кислородом: Рибоксин, Солкосерил, Актовегин – улучшающие обменные процессы, микроциркуляцию крови и заживление послеоперационных ран.
Для контроля плевральных полостей в раннем послеоперационном периоде используется их ультразвуковое исследование, чтобы обнаружив там кровь и транссудат выполнить плевральный дренаж.
После операции по трансплантации ребер больной наблюдается в стационаре примерно 14 суток, восстановительный период длится несколько месяцев. После операции рекомендуется ограничивать физическую активность и избегать толчков и ударов в область хирургического вмешательства в течение года.
Мышечная пластика – менее травматичная операция, больной выписывается, как правило, через двое или трое суток, ограничивать физические нагрузки нужно на протяжении месяца.
Реабилитационные мероприятия должны способствовать скорейшей детоксикации организма и нормализации метаболических процессов, улучшению микроциркуляции крови и восстановлению тканей в зоне опрации. Пациентам назначаются витамины (С, А, Е, группы В, Д3, кальций, цинк) способствующие заживлению кожи, мягких тканей и костей, укреплению иммунитета и улучшению общего состояния организма. В стационаре витамины вводят внутримышечно и перорально, при выписке врач может порекомендовать прием витаминно-минеральных комплексов.
После оперативного лечения органы кровообращения и дыхательной системы хорошо адаптируются на фоне медикаментозного сна. С первых по десятые сутки лечения больным рекомендуется дыхательная гимнастика, массаж и лечебная физкультура.
В реабилитационном периоде назначается физиотерапевтическое лечение, направленное на повышение тонуса скелетных и дыхательных мышц, выработку правильной осанки и ходьбы: электрофорез, электро- и магнитотерапия, тепловые лечебные процедуры (лечебная грязь, парафин, озокерит), гидротерапия (плавание, гидромассаж, жемчужные ванны).
Альтернативное лечение
Народное лечение может помочь при подготовке к операции и простимулировать восстановительные процессы в организме, насытив его не синтетическими, а натуральными витаминами.
Полезно употреблять витаминно-минеарльные смеси, укрепляющие иммунную систему, улучшающие кровообращение и ускоряющие заживление послеоперационных ран.
- Измельчить любым способом 500 г клюквы, стакан очищенных волошских орехов, четыре крупных яблока с зеленой кожицей, удалив сердцевину. Добавить полстакана воды и 500 г сахара, поставить на маленький огонь. Закипятить, регулярно перемешивая. Хранить в банке с крышкой. Принимать несколько раз в день по столовой ложке.
- Измельчить любым способом в равных по весу частях курагу, изюм, волошские орехи, лимоны, удалив косточки, но с кожурой. Залить медом в таком же количестве, хорошо перемешать. Хранить в холодильнике в стеклянной банке с крышкой. Утром за 30 минут до приема пищи съедать по столовой ложке этой смеси.
Хорошо пить свежеприготовленные соки из доступных овощей и фруктов (в зимнее время – морковный, яблочный, из цитрусовых), их можно смешивать, например, классическое сочетание – морковно-яблочный. Курс сокотерапии продолжают три недели, I неделю – один раз в день утром до еды полстакана, II неделю – столько же, но утром и перед обедом, III неделю – опять один раз по полстакана. Курс можно повторить, но не ранее, чем через десять суток.
Можно заваривать чай, как черный, так и зеленый, с высушенными кусочками кожуры цитрусовых.
Поднимать иммунитет и улучшать кровообращение, особенно в зимний и весенний период, когда организм испытывает дефицит витаминов, можно, используя арсенал лечения травами. Нижеприведенные смеси из лекарственных трав пьют вместо чая за завтраком после еды.
- Измельченные листья крапивы и лимонника (по 150 г) перемешать с 50 г шалфея. Заваривать в термосе чайную ложку фитосмеси кипятком в объеме 200 мл. Через два часа отцедить, добавить чайную ложку меда.
- Приготовить фитосмесь из измельченной травы череды, листа земляники, цветков ромашки лекарственной. Столовую ложку смеси заварить кипятком (250 мл), через 20 минут отцедить.
Настой из сушеной красной рябины пьют по полстакана четыре раза в сутки: заварить ½ литра кипятка две столовые ложки ягод, настоять не менее четверти часа, процедить, можно добавить мед.
Гомеопатия принадлежит к консервативным методам лечения и вряд ли сможет помочь исправить врожденные деформации, однако подготовиться к операции или активизировать восстановительный процесс гомеопатические препараты вполне способны. Арсэникум альбум, Арника, Манцинэлла способствуют заживлению ран, Калькарэя флюорика и Калькарэя фосфорика – срастанию костей. Следует учесть, что гомеопатические препараты должен назначать врач-гомеопат.
Аптечный гомеопатический препарат Траумель С можно применять в постоперационном периоде, пользуясь его высокими восстановительными качествами. Эффективность лекарства обусловлена его способностью активировать цепь реакций иммунной системы, возбуждая клон Th3-лимфоцитов. Вследствие чего нормализуется равновесие про- и противовоспалительных цитокинов в месте операции, что способствуют устранению отека, боли, гиперемии. Восстанавливает нарушенную микроциркуляцию крови и тканевые функции.
Инъекции делают внутримышечно и внутрикожно, под кожу, по методу биопунктуры и гомеосиниатрии. Суточная дозировка пациентам от шести лет и старше – 2,2 мл, до шести лет – не более 0,55 мл. В тяжелых случаях взрослым можно ввести две ампулы в течение суток.
При улучшении состояния переходят на таблетированную форму препарата (сублингвально): пациентам с трехлетнего возраста можно назначать по таблетке в три приема, 0-2 года – по половинке таблетки в три приема. Для снятия острых состояний таблетки рассасывают с интервалом в четверть часа. Такую процедуру можно проводить в течение двух часов (не более восьми приемов).
Прогноз
Большинство случаев данного врожденного дефекта строения тела сводится к мышечному недоразвитию, которое не влияет на функционирование конечности и внутренних органов, на фертильность у женщин и составляет устранимый косметический дефект. Даже при более сложных сочетанных поражениях своевременное проведенное лечения гарантирует пациенту возможность вести вполне полноценную жизнь.


 [
[