Медицинский эксперт статьи
Новые публикации
Краниотомия
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
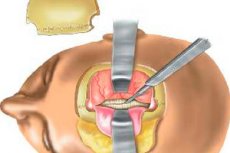
Краниотомия – это нейрохирургическое вмешательство, применяемое в медицине еще с древних времен. На сегодняшний день операция предполагает использование микрохирургических инструментов, специального микроскопа, силовых аппаратов, поэтому технологические возможности краниотомии значительно увеличились. Получение исчерпывающей информации об анатомии, патогенезе различных поражений, о возможностях применения того или иного инструментария, о технике и основных этапах вскрытия черепной коробки привело к значительному уменьшению рисков появления осложнений. [1]
Термин «краниотомия» в переводе с греческого языка буквально означает «черепное рассечение». Речь идет о нейрохирургической операции, в ходе которой в определенном месте кости черепа хирург делает отверстие, обеспечивающее доступ к головному мозгу, мозговым оболочкам, сосудам, опухолям и пр. Кроме этого, данная процедура помогает уменьшить прогрессирование внутричерепного давления, тем самым предупредить формирование осложнений, структурное смещение головного мозга и связанный с этим летальный исход. [2]
Показания
Операция краниотомии включает в себя удаление сегмента черепной кости для обеспечения доступа к головному мозгу с дальнейшей заменой кости. Вмешательство зачастую используют в нейрохирургии при аневризмах и опухолевых внутримозговых процессах.
Операция показана при мозговых опухолевых процессах доброкачественного или злокачественного характера. При злокачественных опухолях в ходе краниотомии имеется возможность взятия биопсии, резекции части или всего новообразования.
Вмешательство выполняют при заболеваниях мозговых сосудов (аневризмах или артериовенозных мальформациях), черепно-мозговых травмах (переломах и гематомах), внутримозговом инфицировании (абсцессах и пр.), при неврологических патологиях, в том числе тяжелой эпилепсии.
Краниотомию назначают при первичных новообразованиях: [3]
- доброкачественных (менингиома);
- злокачественных (глиома). [4]
Возможно проведение операции при герминомах и лимфомах, мозговых метастазах.
В целом, специалисты выделяют такие показания к вмешательству:
- удаление доброкачественного или злокачественного образования, оказывающего давление на головной мозг, что приводит к головным болям, расстройствам сознания, нарушениям ориентации в пространстве;
- исправление сосудистых дефектов; [5]
- исправление черепного перелома, мозгового кровоизлияния;
- лечение внутримозгового инфекционного процесса;
- лечение неврологических патологий, тяжелой эпилепсии;
- исправление аномалий или искривлений черепной коробки у детей.
Краниотомия в большинстве случаев способствует облегчению симптоматики патологии. Однако важно понимать, что вмешательство представляет собой вскрытие черепа и обнажение головного мозга, что является технически сложной нейрохирургической манипуляцией.
Подготовка
Как и любая другая операция, краниотомия требует предварительного проведения многоуровневой диагностики. [6] Пациентам назначают:
- электрокардиографию или другую диагностику сердечной деятельности (в зависимости от показаний и возраста пациента);
- рентгенографию легких (флюорографию или обзорный снимок);
- компьютерную томографию черепа;
- магнитно-резонансную томографию или функциональную МРТ;
- ангиографию мозговых сосудов с контрастированием;
- позитронно-эмиссионную томографию или позитронно-эмиссионную компьютерную томографию (при метастазировании); [7]
- КТ-ангиографию.
Хирург внимательно изучает анамнез больного, перенесенные ранее заболевания, наличие наследственной предрасположенности. Обязательно ведется учет лекарственных средств, используемых в лечении, что позволяет анестезиологу верно определить характер и дозу анестезии. [8], [9]
Примерно за 8 часов до вмешательства нельзя принимать пищу и даже пить любые жидкости, в том числе и воду. Желательно воздержаться и от курения.
Непосредственно перед операцией следует снять ювелирные украшения, зубные протезы, линзы и пр.
Если пациент принимал какие-либо медикаменты, то следует сказать об этом врачу. Препараты, влияющие на процессы свертывания крови, отменяют не позже, чем за 7 суток до предположительной даты проведения краниотомии.
Какие-либо дополнительные обследования могут быть назначены в индивидуальном порядке для уточнения отдельных моментов при планировании краниотомии. [10]
Инструменты для краниотомии
Для проведения краниотомии требуется специальное оборудование.
Благодаря операционному столу должно обеспечиваться стабильное положение оперируемого больного. Должен присутствовать автоматизированный механизм, способный трансформировать положение стола и отдельных его частей в зависимости от оперативных требований, для удобства того или иного доступа.
Голова пациента должна быть жестко зафиксирована – например, с применением 3-х точечной скобы Mayfield. Нейрохирургические инструменты должны быть удобными, подходящими для применения в условиях ограниченного пространства, и в то же время функционально простыми.
В большинстве случаев используют такие наборы инструментов:
- Общие нейрохирургические инструменты:
- тупоконечный прямой биполяр;
- аспираторы;
- набор клипсов с накладывателем;
- новокаин или лидокаин с адреналином в шприце;
- брюшистый скальпель;
- пинцеты;
- расширитель ран Янцена;
- ножницы;
- ретрактор.
- Краниотомические инструменты:
- фрезы с коловоротом; [11]
- распатор;
- ложка Фолькмана;
- проводник Поленова с пилой Джигли-Оливекрона;
- кусачки костные и Керрисона;
- скальпель;
- ножницы для рассечения твердой мозговой оболочки.
Может потребоваться также перфоратор, краниотом с протекцией твердой мозговой оболочки, скоростная рукоятка и алмазный бор.
Техника проведения краниотомии
Перед краниотомией пациенту сбривают волосы в области предполагаемого проведения вмешательства. Кожные покровы обрабатывают раствором антисептика.
Фиксация головы больного на операционном столе – это важный момент для успешного проведения вмешательства. Голову следует приподнять и повернуть относительно туловища, не допуская чрезмерного изгиба шеи и связанного с этим нарушения венозного кровообращения и повышения внутричерепного давления.
Последующие этапы краниотомии предполагают подготовку операционного поля в рамках известных правил асептики и антисептики. Для подавляющего количества подобных операций используют общий наркоз.
Выполнение линии разреза зависит от расположения и конфигурации лоскута кости и особенностей сосудистой и нервной сети в оперируемой зоне. Основа лоскута направляется к черепному основанию, к основным подпитывающим сосудам, что позволяет предупредить ишемию и некроз мягких тканей.
Прежде чем выполнить разрез, нейрохирург может проводить мягкотканую гидропрепаровку для остановки кровотечения и улучшения подвижности кожно-апоневротического сегмента. Успешно используют для этой цели новокаиновую инфильтрацию по границе разреза. Если нет противопоказаний, может быть рекомендовано применение адреналина для спазма артериальных сосудов и пролонгации эффекта новокаина.
Остановка кровотечения осуществляется при помощи специальных кожных клипс с захватом и сосуда, и кожно-апоневротического сегмента. Эмиссарные сосуды блокируют воском или кусачками Люэра, пережимая внешнюю и внутреннюю костные пластины, защемляя трабекулы.
Костно-надкостничный фрагмент выделяют, дугообразно рассекая надкостницу при помощи скальпеля, с отступом от границы до центра на 10 мм. Надкостница отслаивается в стороны от рассечения на расстояние, соответствующее диаметральному размерцу фрезы.
Классическим вариантом краниотомии на сегодняшний день считается формирование при помощи краниотома свободного костного лоскута на базе одного отверстия фрезы. Твердую мозговую оболочку вскрывают, осуществляя крестовидный или подковообразный разрез. Сосуды коагулируют до момента вскрытия, поскольку твердую мозговую оболочку гораздо сложнее ушивать в сморщенном искривленном виде. Дальнейшее вмешательство проводят, в зависимости от его целевой направленности. [12]
В завершение операции рану закрывают послойно, используя трехрядный шов. В зависимости от ситуации, применяют субдуральное, эпидуральное, либо субгалеальное пассивное дренирование. Швы снимают на 8-10 сутки.
Средняя продолжительность краниотомии составляет 2,5-3 часа, что зависит от масштабов и сложности операции. Иногда может потребоваться и более 4-х часов.
Известны несколько типов краниотомии:
- Декомпрессивная краниотомия (сочетается с устранением кровоизлияния внутрь черепа для стабилизации и контроля внутричерепного давления – например, при черепно-мозговых травмах). [13], [14]
- Резекционная краниотомия (предполагает частичную резекцию ткани кости).
- Костно-пластическая краниотомия (предусматривает укладывание ранее снятого костного, дуральнокостно-надкостничного или кожно-мышечно-надкостнично-костного лоскута на прежнее место).
- Стереотаксическая краниотомия (проводится под контролем магнитно-резонансной или компьютерной томографии).
- Эндоскопическая краниотомия (сопровождается введением через костное отверстие эндоскопического аппарата с подсветкой и камерой).
- «Замочная скважина» (малоповреждающая процедура, предполагающая выполнение небольшого отверстия в заушной области – преимущественно используется для удаления новообразований).
- Краниотомия «в сознании» (вместо общей анестезии используется седация и местная анестезия). [15]
- Субокципитальная краниотомия (выполняется в области большой (мозжечково-мозговой) цистерны головного мозга).
- Надглазничная (так называемая краниотомия «на брови» используется для удаления новообразований переднего мозга).
- Птериональная, или лобно-височная краниотомия (предполагает выполнение разреза в области виска по линии волосяного роста – конкретно в крыловидной черепной зоне). [16], [17], [18]
- Орбито-зигоматическая краниотомия (подходит для удаления аневризм и сложных новообразований, проводится по кривой линии орбиты).
- Краниотомия заднечерепной ямки (предполагает выполнение разреза у основания черепа).
- Транслабиринтная краниотомия (сопровождается частичным удалением сосцевидного отростка и полукружных каналов).
- Бифронтальная краниотомия (используется для резекции твердых новообразований в передней части головного мозга).
В зависимости от направленности вмешательства и особенностей патологии нейрохирург подбирает хирургический доступ, оптимальный для конкретного случая. В частности, может применяться краниотомия по Козыреву. В ходе операции часть черепной кости (так называемый костный лоскут) отделяют от остальной части черепа, чтобы получить доступ к структурам, закрытым для визуализации (твердая мозговая оболочка, головной мозг, нервы, сосуды и пр.). Краниотомия и краниоэктомия предполагают использование специальных инструментов, описанных выше. После вмешательства хирург заменяет костный лоскут соответствующими титановыми пластинами, прикрепляя их к окружающей части кости при помощи винтов. Если сегмент кости удаляют, но заменяют не сразу, то эту процедуру называют трепанацией. Ее проводят при повышенном риске возникновения мозгового отека, либо при невозможности одномоментного замещения костного лоскута.
Таким образом, в терминах краниотомия и трепанация разница заключается лишь в том, замещается ли сформированный костный дефект сразу, либо спустя некоторое время. В обоих случаях в черепной кости хирург делает отверстие для получения доступа непосредственно к мозговым тканям.
Вмешательства могут отличаться в зависимости от масштабов и сложностей. Небольшие краниотомии с размерами примерно 19 мм именуют «заусенцы», а отверстия от 25 мм и более называют «замочными скважинами». Такие типы доступов применяют для малоинывазивных процедур, например:
- для шунтирования мозгового желудочка с целью выведения ликвора при гидроцефалии;
- для постановки глубокого стимулятора мозга, эндоскопирования;
- для мониторинга показателей внутричерепного давления; [19]
- для пункционной биопсии, аспирации гематомы.
Сложную краниотомию выполняют пациентам с тяжелыми патологиями:
- мозговыми опухолями;
- субдуральными или эпидуральными гематомами, кровотечениями;
- абсцессами;
- сосудистыми аневризмами;
- эпилепсией, повреждениями твердой мозговой оболочки. [20]
Используют краниотомию и с целью микроваскулярной декомпрессии окончания тройничного нерва у больных невралгией.
Краниотомия плода
Отдельно следует сказать о так называемых плодоразрушающих операциях – акушерских вмешательствах, предполагающих разрушение плода с дальнейшим выведением его по родовым путям. Такие манипуляции проводятся, если имеется угроза жизни матери, преимущественно при уже погибшем плоде, для обеспечения возможности его извлечения и спасения жизни женщины на фоне невозможности использования по каким-либо причинам других техник родовспоможения.
В данном случае краниотомия предусматривает разрушение и удаление головного мозга плода сквозь выполненное отверстие в его черепной коробке, что позволяет уменьшить размеры головки методом эксцеребрации или краниоклазии.
Для подобного вмешательства используют кефалотриб – хирургический инструментарий, представляющий собой крепкие щипцы, при помощи которых врач захватывает перфорированную головку с целью последующего выведения плода в ходе плодоразрушающей операции.
Показанием к такому вмешательству могут стать:
- гидроцефалия плода;
- лобное, переднелицевое предлежание;
- угроза разрыва матки;
- защемление мягких тканей родового канала;
- тяжелое состояние рожающей женщины, острая необходимость в немедленном родоразрешении.
В подавляющем большинстве случаев, операцию проводят в случае гибели плода, либо при дефектах и патологиях, делающих дальнейшее существование ребенка невозможным.
Противопоказания к проведению
Возраст и большинство хронических заболеваний чаще всего не становятся противопоказаниями к краниотомии. Квалифицированные хирурги оперируют пациентов практически любого возраста.
Операция может быть противопоказана в остром периоде инфекционно-воспалительных процессов, общем тяжелом декомпенсированном состоянии. В подобных случаях возможность выполнения манипуляций определяют индивидуально, отдельно для каждой конкретной ситуации.
Краниотомию по показаниям могут назначать после проведения соответствующей терапии.
Осложнения после процедуры
Прежде чем назначать краниотомию, пациенту и его близким рассказывают о возможных осложнениях этой сложной нейрохирургической операции.
Чтобы минимизировать риски, важно предварительно сообщать оперирующему врачу и анестезиологу всю анамнестическую информацию. Только на основании взаимного доверия можно оптимально определить и скорректировать все моменты предстоящего вмешательства.
Хирургическими осложнениями краниотомии считаются: [21]
- инфицирование раны;
- кровотечение;
- мозговой отек;
- нарушение целостности рядом расположенных сосудов и тканей;
- судороги.
Согласно статистическим данным, тяжелые последствия после процедуры случаются относительно редко – не более чем в 4% случаев. Речь идет о частичном или полном параличе, амнезии, утрате речевых или когнитивных возможностей. Летальные исходы отмечаются не более чем в 2% случаев.
Для минимизации рисков многие пациенты перед операцией или после нее получают определенное лечение – например, с целью уменьшения скопления жидкости в тканях мозга. Среди возможных побочных проявлений:
- сонливость или бессонница;
- изменение аппетита;
- мышечная слабость;
- увеличение массы тела;
- пищеварительные расстройства;
- раздражительность, резкие изменения настроения.
Если появляется судорожный синдром, пациенту может быть назначено лечение противосудорожными средствами.
Непосредственно после краниотомии могут появляться припухлости и кровоподтеки в области лица и возле глаз. В большинстве случаев такие последствия исчезают сами по себе на протяжении нескольких суток.
В течение нескольких дней после вмешательства не исключены боли, [22] которые можно устранить приемом анальгетиков. Возможна также тошнота, иногда – до рвоты.
Наиболее распространенные последствия краниотомии: [23]
- видимые шрамы;
- повреждения лицевого нерва;
- судороги;
- слабость некоторых групп мышц;
- формирование небольшой впадины в области проведения вмешательства;
- повреждение околоносовых пазух;
- речевые нарушения, появление проблем с памятью;
- вестибулярные расстройства;
- нестабильность артериального давления;
- реакции организма на анестезию.
Среди относительно редких осложнений можно назвать инсульты, формирование тромбов, пневмонии, кому и параличи, присоединение инфекционных процессов, мозговой отек. [24], [25]
Уход после процедуры
Краниотомия является серьезным оперативным вмешательством в области головного мозга, поэтому требует комплексных и продолжительных реабилитационных мероприятий. Период первичной реабилитации длится несколько суток и зависит от типа используемой анестезии. На послеоперационном этапе пациент должен оставаться в лечебном учреждении под постоянным контролем медицинских специалистов. Если отмечается нестабильность состояния или развитие осложнений, больной может удерживаться в реанимационном отделении в течение нескольких суток.
Пациента выписывают примерно через 1-1,5 недели, в зависимости от индивидуальных показателей и скорости восстановления организма.
На протяжении двух месяцев после краниотомии следует избегать управления транспортными средствами и работы со сложными механизмами. Возвращение к обычной жизненной активности возможно лишь после исчезновения головокружения и болей в голове, восстановления функциональных способностей организма.
Обязательно следует обратиться к врачу, если:
- возникли вестибулярные нарушения, расстройства координации и мышечной силы;
- изменилось психическое состояние (ухудшились процессы памяти и мышления, ослабли реакции);
- появились боли, покраснение, кровотечение или другие выделения из области операционного разреза;
- беспокоит постоянная головная боль;
- развилась кривошея (нарушение костно-мышечного аппарата шеи);
- нарушилось зрение (появились нечеткости, «мушки», двойное изображение и пр.);
- беспокоят судороги, нарушения сознания;
- появились онемения, покалывания, резкая слабость в области лица, конечностей;
- возникли симптомы инфекционного заболевания (повышение температуры, озноб, ломота и пр.);
- появились тошнота и рвота, не исчезающие после приема назначенных медикаментов на протяжении 2-х и более суток;
- присутствует боль, не устраняющаяся приемом назначенных анальгетиков;
- возникли грудные боли, одышка, кашель;
- появились проблемы с контролем мочевыделения, каловыделения;
- появились признаки тромбоза нижних конечностей (отеки, боль, жар, гиперемия ног).
Отзывы
В подавляющем большинстве случаев краниотомия обеспечивает стойкое улучшение состояния пациента, в зависимости от патологии и причины проведения операции. Операционная техника сложная, однако результаты практически всегда оправдывают ожидания. Если процедуру проводили по поводу новообразования, которое вызывало сильные и продолжительные головные боли, то обычно они исчезают после операции.
При слабости или параличе конечностей, что обусловлено сдавливанием головного мозга новообразованием, состояние пациента обычно улучшается.
При инвазии опухолевого процесса в ткани головного мозга прогноз менее оптимистичен.
Краниотомия зачастую помогает устранить эпилептические припадки, однако важно знать, что в некоторых случаях такого не происходит, либо ситуация ухудшается.
Операция сама по себе, либо совместно с облучением позволяет удерживать под контролем или излечивать многие типы новообразований, в том числе астроцитомы, эпендимомы, ганглиоглиомы, менингиомы, краниофарингиомы. Инвазивные опухоли – в частности, анапластические астроцитомы, глиобластомы – часто не поддаются излечению. Однако во многих случаях удается вначале выполнить хирургические уменьшение размеров новообразования и далее нейтрализовать его путем лучевой и химиотерапии. Если нет возможностей удалить весь опухолевый процесс, то зачастую удается улучшить самочувствие пациента и продлить ему жизнь.
Краниотомия позволяет успешно удалить доброкачественные новообразования головного мозга без последующего их рецидивирования.
Источники
- González-Darder JM. [History of the craniotomy]. Neurocirugia (Astur). 2016 Sep-Oct;27(5):245-57.
- Subbarao BS, Fernández-de Thomas RJ, Eapen BC. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 1, 2022. Post Craniotomy Headache.
- Bhaskar IP, Zaw NN, Zheng M, Lee GY. Bone flap storage following craniectomy: a survey of practices in major Australian neurosurgical centres. ANZ J Surg. 2011 Mar;81(3):137-41.
- Schizodimos T, Soulountsi V, Iasonidou C, Kapravelos N. An overview of management of intracranial hypertension in the intensive care unit. J Anesth. 2020 Oct;34(5):741-757.
- Sahuquillo J, Dennis JA. Decompressive craniectomy for the treatment of high intracranial pressure in closed traumatic brain injury. Cochrane Database Syst Rev. 2019 Dec 31;12(12):CD003983.
- Alkhaibary A, Alharbi A, Alnefaie N, Oqalaa Almubarak A, Aloraidi A, Khairy S. Cranioplasty: A Comprehensive Review of the History, Materials, Surgical Aspects, and Complications. World Neurosurg. 2020 Jul;139:445-452.
- Buchfelder M. From trephination to tailored resection: neurosurgery in Germany before World War II. Neurosurgery. 2005 Mar;56(3):605-13; discussion 605-13.
- Andrushko VA, Verano JW. Prehistoric trepanation in the Cuzco region of Peru: a view into an ancient Andean practice. Am J Phys Anthropol. 2008 Sep;137(1):4-13.
- Enchev Y. Neuronavigation: geneology, reality, and prospects. Neurosurg Focus. 2009 Sep;27(3):E11.
- Hobert L, Binello E. Trepanation in Ancient China. World Neurosurg. 2017 May;101:451-456.
- Rao D, Le RT, Fiester P, Patel J, Rahmathulla G. An Illustrative Review of Common Modern Craniotomies. J Clin Imaging Sci. 2020;10:81.
- Sperati G. Craniotomy through the ages. Acta Otorhinolaryngol Ital. 2007 Jun;27(3):151-6.
- Yasargil MG, Antic J, Laciga R, Jain KK, Hodosh RM, Smith RD. Microsurgical pterional approach to aneurysms of the basilar bifurcation. Surg Neurol. 1976 Aug;6(2):83-91.
- Yaşargil MG, Reichman MV, Kubik S. Preservation of the frontotemporal branch of the facial nerve using the interfascial temporalis flap for pterional craniotomy. Technical article. J Neurosurg. 1987 Sep;67(3):463-6.
- Hendricks BK, Cohen-Gadol AA. The Extended Pterional Craniotomy: A Contemporary and Balanced Approach. Oper Neurosurg (Hagerstown). 2020 Feb 01;18(2):225-231.
- Choque-Velasquez J, Hernesniemi J. One burr-hole craniotomy: Lateral supraorbital approach in Helsinki Neurosurgery. Surg Neurol Int. 2018;9:156.
- Choque-Velasquez J, Hernesniemi J. One burr-hole craniotomy: Subtemporal approach in helsinki neurosurgery. Surg Neurol Int. 2018;9:164.
- Zieliński G, Sajjad EA, Robak Ł, Koziarski A. Subtemporal Approach for Gross Total Resection of Retrochiasmatic Craniopharyngiomas: Our Experience on 30 Cases. World Neurosurg. 2018 Jan;109:e265-e273.
- Zhou C, Evins AI, Boschi A, Tang Y, Li S, Przepiorka L, Sadhwani S, Stieg PE, Xu T, Bernardo A. Preoperative identification of the initial burr hole site in retrosigmoid craniotomies: A teaching and technical note. Int J Med Robot. 2019 Jun;15(3):e1987.
- Stachniak JB, Layon AJ, Day AL, Gallagher TJ. Craniotomy for intracranial aneurysm and subarachnoid hemorrhage. Is course, cost, or outcome affected by age? Stroke. 1996 Feb;27(2):276-81.
- Legnani FG, Saladino A, Casali C, Vetrano IG, Varisco M, Mattei L, Prada F, Perin A, Mangraviti A, Solero CL, DiMeco F. Craniotomy vs. craniectomy for posterior fossa tumors: a prospective study to evaluate complications after surgery. Acta Neurochir (Wien). 2013 Dec;155(12):2281-6.
- Hamasaki T, Morioka M, Nakamura H, Yano S, Hirai T, Kuratsu J. A 3-dimensional computed tomographic procedure for planning retrosigmoid craniotomy. Neurosurgery. 2009 May;64(5 Suppl 2):241-5; discussion 245-6.
- Broggi G, Broggi M, Ferroli P, Franzini A. Surgical technique for trigeminal microvascular decompression. Acta Neurochir (Wien). 2012 Jun;154(6):1089-95.
- Alvis-Miranda H, Castellar-Leones SM, Moscote-Salazar LR. Decompressive Craniectomy and Traumatic Brain Injury: A Review. Bull Emerg Trauma. 2013 Apr;1(2):60-8.
- Древаль, Басков, Антонов: Нейрохирургия. Руководство для врачей. В 2-х томах. Том 1., Издательство: ГЭОТАР-Медиа, 2013 г.

