Медицинский эксперт статьи
Новые публикации
Рентгенотерапия
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
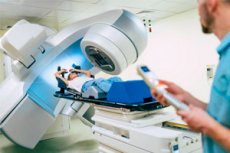
Рентгенотерапия - это метод лечения, который использует рентгеновские лучи или другие виды ионизирующего излучения для лечения различных медицинских состояний, включая рак и некоторые другие заболевания. Этот метод также называют радиотерапией или лучевой терапией.
Основные принципы рентгенотерапии включают в себя:
- Ионизация: Рентгеновские лучи и другие виды ионизирующего излучения обладают достаточной энергией, чтобы вырывать электроны из атомов и молекул в тканях организма. Это может вызвать повреждение ДНК внутри клеток и привести к их гибели.
- Локализация: Процедура рентгенотерапии обычно максимально фокусируется на определенной области тела, где находится заболевание. Это позволяет минимизировать повреждение окружающих здоровых тканей.
- Фракционирование: Рентгенотерапия обычно проводится в несколько приемов (фракций) в течение определенного периода времени. Это позволяет здоровым тканям восстановиться между сеансами и увеличивает эффективность лечения.
Рентгенотерапия может использоваться для лечения различных видов рака, включая:
- Рак молочной железы
- Рак предстательной железы
- Рак легких
- Рак шейки матки
- Рак желудка
- Рак головы и шеи
- Рак кожи
- Другие виды рака
Она также может применяться для лечения некоторых неопухолевых заболеваний, таких как кожные заболевания, артрит и другие состояния.
Рентгенотерапия проводится в специальных медицинских учреждениях и обычно требует тщательного планирования и контроля под наблюдением специалистов в области онкологии и радиологии. Важно учитывать, что рентгенотерапия может вызвать побочные эффекты, и решение о ее назначении всегда принимается индивидуально, с учетом пользы и рисков для пациента. [1]
Показания
Показания для рентгенотерапии включают:
- Рак: Рентгенотерапия используется для лечения различных типов рака, включая рак груди, легких, желудка, простаты, шейки матки и других.
- Злокачественные опухоли: Этот метод может использоваться для лечения злокачественных опухолей в разных частях тела, включая кожу (например, меланому), голову и шею, мягкие ткани и кости.
- Нейроэндокринные опухоли: Рентгенотерапия может применяться для лечения нейроэндокринных опухолей, таких как карциноидные опухоли.
- Лимфома: Рентгенотерапия может быть частью комплексного лечения для пациентов с различными видами лимфомы.
- Саркома: Саркомы, которые являются злокачественными опухолями мягких тканей или костей, могут также подвергаться лучевой терапии.
- Метастазы: В случае, если рак распространился на другие органы или ткани, рентгенотерапия может применяться для контроля и лечения метастазов.
Показания для рентгенотерапии зависят от конкретного клинического случая, стадии заболевания и плана лечения, разработанного врачом. Важно консультироваться с медицинским специалистом, чтобы определить наилучший метод лечения в вашем случае. [2]
Рентгенотерапия может применяться для лечения различных состояний и заболеваний, включая суставы, пяточную шпору и базалиому. Вот краткое описание рентгенотерапии для указанных случаев:
- Рентгенотерапия суставов: Рентгенотерапия может использоваться для лечения воспалительных и дегенеративных заболеваний суставов, таких как артрит и артроз. Лучи рентгена направляются на пораженный сустав с целью уменьшения воспаления и боли. Этот метод может помочь замедлить прогрессирование заболевания и облегчить симптомы, но его применение может быть ограничено из-за риска повреждения окружающих тканей.
- Рентгенотерапия коленного сустава: Рентгенотерапия может использоваться для лечения болей в коленном суставе, вызванных артритом или другими состояниями. Лучи рентгена могут направляться на коленный сустав для уменьшения воспаления и боли.
- Рентгенотерапия плечевого сустава: Hентгенотерапия может применяться при воспалительных заболеваниях плечевого сустава, например, при артрите. Она может помочь снизить боли и воспаление в области плеча.
- Рентгенотерапия пяточной шпоры: Пяточная шпора - это рост костной ткани на пяточной кости, что может вызывать боли в пяте. Рентгенотерапия может быть одним из методов лечения, направленных на снижение болей и воспаления в области пяточной шпоры.
- Рентгенотерапия базалиомы: Базалиома - это вид злокачественной опухоли кожи, который может возникнуть на различных частях тела, включая лицо. Рентгенотерапия может использоваться в лечении базалиомы, чтобы уничтожить раковые клетки и предотвратить их рост.
- Рентгенотерапия нижней губы: Рентгенотерапия может использоваться для лечения злокачественных опухолей, таких как рак губы. Целью лучевой терапии в этом случае является разрушение или уменьшение размеров опухоли и предотвращение ее роста. Возможно применение разных форм рентгенотерапии в зависимости от конкретных характеристик опухоли и пациента.
- Рентгенотерапия гемангиом: Гемангиомы - это сосудистые образования, которые могут развиваться в коже или внутри органов. Рентгенотерапия может быть одним из методов лечения гемангиом, особенно в случаях, когда они могут вызывать проблемы, такие как кровотечения или давление на окружающие ткани.
- Рентгенотерапия позвоночника: Рентгенотерапия позвоночника может применяться для лечения определенных опухолей или заболеваний позвоночника, таких как рак позвоночника или метастазы рака. Целью лучевой терапии в этом случае является уменьшение или уничтожение опухоли и смягчение симптомов.
- Рентгенотерапия при остеомиелите: Остеомиелит - это инфекционное воспалительное заболевание костей и мозга. Рентгенотерапия может использоваться в сочетании с другими методами лечения, такими как антибиотики и хирургия, для борьбы с остеомиелитом. Лучевая терапия может помочь в уничтожении бактерий и смягчении воспаления.
Важно отметить, что рентгенотерапия может иметь побочные эффекты и риски, и ее применение должно осуществляться под контролем опытных медицинских специалистов. Лечебный план и дозировка будут зависеть от конкретного заболевания и клинических особенностей каждого пациента. Поэтому вам следует проконсультироваться с врачом, чтобы узнать подробности о возможности применения рентгенотерапии в вашем конкретном случае.
Подготовка
Подготовка к рентгенотерапии может различаться в зависимости от типа и местоположения рака, который будет лечиться, и от индивидуальных особенностей пациента. Однако обычно подготовка включает в себя следующие шаги:
- Консультация с врачом-онкологом: Перед началом рентгенотерапии вам предстоит консультация с врачом-онкологом. Врач проведет анализ ваших медицинских данных, определит стадию рака и решит, насколько рентгенотерапия подходит для вашего случая.
- Подготовка плана лечения: Врач и команда специалистов разработают индивидуальный план рентгенотерапии, который будет учитывать размер, форму и местоположение опухоли, а также здоровье пациента.
- Рентгенологические снимки и КТ: Для точного определения местоположения опухоли и планирования лечения могут потребоваться рентгенологические снимки, КТ-сканирование или МРТ. Эти исследования помогут врачам лучше визуализировать рак и окружающие ткани.
- Соблюдение диеты: В зависимости от местоположения опухоли вам могут потребоваться определенные рекомендации по диете перед началом лечения. Например, если лучевая терапия будет направлена на область брюшной полости, вам могут посоветовать временно исключить некоторые продукты из рациона.
- Избегание некоторых лекарств и добавок: Врач может попросить вас временно прекратить применение определенных лекарств, таких как антикоагулянты, а также добавок, которые могут влиять на результаты лучевой терапии.
- Маркировка для точного позиционирования: В некоторых случаях вам могут наложить маркировку на кожу, чтобы обеспечить точное позиционирование во время каждой сессии лечения.
- Психологическая подготовка: Рентгенотерапия может быть эмоционально и физически нагружающей. Психологическая поддержка и консультации могут помочь вам справиться с стрессом и беспокойствами.
- Соблюдение рекомендаций врача: Важно строго соблюдать все рекомендации врача и следовать плану лечения. Это включает в себя посещение сеансов рентгенотерапии в установленное время и соблюдение всех предписаний по диете и прекращению употребления лекарств.
Ваш врач и медицинская команда будут подробно объяснять вам все этапы подготовки и проведения рентгенотерапии. Важно обсудить с ними все ваши вопросы и сомнения, чтобы быть готовым к лечению и сделать его максимально эффективным и безопасным.
Техника проведения рентгенотерапии
Техника проведения рентгенотерапии включает в себя следующие основные шаги:
-
Планирование лечения:
- Диагностика: Сначала пациент проходит диагностику для определения размеров и распространения опухоли или пораженной ткани. Это может включать в себя компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и другие методы образовательной диагностики.
- Определение целевой зоны: Радиологи и онкологи определяют точное местоположение опухоли и тканей, которые нужно облучить.
-
Создание лечебного плана:
- Разработка дозы: Специалисты определяют необходимую дозу радиации для уничтожения или уменьшения опухоли при минимальном воздействии на окружающие здоровые ткани.
- Расчет траектории: С учетом размеров опухоли и локализации определяют оптимальную траекторию лучей, которые будут использоваться во время лечения.
-
Проведение рентгенотерапии:
- Пациент укладывается на столе лечебного аппарата, обычно линейного ускорителя.
- Специалисты обеспечивают точное положение пациента, используя специальные устройства для фиксации, такие как маски, подушки или специальные обтюраторы.
- Линейный ускоритель генерирует рентгеновские лучи, которые направлены на целевую область, заданную в лечебном плане. Лучи проходят через кожу и затем облучают цель.
- Лечение может длиться всего несколько минут и проводится ежедневно в течение нескольких недель или месяцев, в зависимости от плана лечения.
-
Мониторинг и контроль:
- Во время лечения пациент находится под постоянным медицинским наблюдением. Используются средства контроля, такие как изображения в реальном времени (например, рентгеновская флюороскопия), чтобы убедиться в точности наведения лучей на цель.
- Лечение адаптируется по мере необходимости в зависимости от реакции опухоли и изменений размеров.
-
Оценка результатов:
- После завершения лечения проводится оценка эффективности лечения, например, с помощью повторных диагностических обследований, чтобы определить, удалось ли уменьшить размер опухоли или уничтожить раковые клетки.
Рентгенотерапия проводится под строгим медицинским наблюдением и контролем, исключая дозы и минимизируя воздействие на окружающие ткани. Это позволяет достичь максимальной эффективности лечения при минимальных побочных эффектах. [3]
В зависимости от параметров и характеристик лучей, а также от удаленности их источника от пациента, существует несколько разновидностей рентгенотерапии:
- Близкофокусная рентгенотерапия (superficial X-ray therapy): В этом методе лучи рентгена используются для лечения поверхностных опухолей или кожных заболеваний, таких как базалиомы или рак кожи. Источник лучей находится близко к поверхности тела.
- Короткодистанционная рентгенотерапия (orthovoltage X-ray therapy): Этот метод использует рентгеновские лучи средней энергии для лечения опухолей, расположенных немного глубже под кожей. Источник лучей находится на некотором расстоянии от пациента.
- Дистанционная рентгенотерапия (teletherapy): В дистанционной рентгенотерапии источник лучей находится на значительном расстоянии от пациента, и лучи рентгена направляются на опухоль извне. Это наиболее распространенный вид рентгенотерапии и применяется для лечения различных типов опухолей.
- Длиннофокусная рентгенотерапия (megavoltage X-ray therapy): Этот метод использует лучи рентгена высокой энергии (мегавольтовые) и может проникать глубже в ткани, что делает его более эффективным для лечения глубоко расположенных опухолей. [4]
- Глубокая рентгенотерапия (deep X-ray therapy): Этот метод был разработан для лечения определенных типов рака, находящегося глубоко внутри органов, например, в глубоких слоях мягких тканей.
- Ортовольтная рентгенотерапия (kilovoltage X-ray therapy): Это один из вариантов короткодистанционной рентгенотерапии, который использует рентгеновские лучи с более низкой энергией (киловольтовые).
Виды рентгенотерапии
Вот некоторые из основных видов рентгенотерапии:
- Внешняя лучевая терапия: Это самый распространенный метод рентгенотерапии. Внешний лучевой источник (радиационный аппарат) направляется на определенную область тела пациента с целью облучения опухоли. Этот метод используется для различных видов рака и может быть применен как в радикальном лечении, так и в паллиативных целях.
- Внутренняя лучевая терапия (брахитерапия): В этом методе источник радиации помещается непосредственно внутрь или рядом с опухолью. Это позволяет достичь более высокой дозы лучевой терапии в целевой области, минимизируя воздействие на окружающие ткани. Брахитерапия используется, например, для лечения рака предстательной железы или шейки матки.
- Томотерапия: Это современный метод внешней лучевой терапии, который сочетает в себе рентгеновское излучение и компьютерную томографию (CT). Томотерапия позволяет более точно облучать опухоль, минимизируя воздействие на здоровые ткани.
- Интенсивно-модулированная лучевая терапия (IMRT): IMRT является продвинутой формой внешней лучевой терапии, где лучи радиации регулируются так, чтобы они могли быть разнообразными по интенсивности и направлению, что позволяет точнее формировать дозу лучевой терапии и облучать опухоль, минимизируя соседние органы и ткани.
- Стереотактическая радиохирургия (SRS) и стереотактическая радиотерапия (SRT): Эти методы предназначены для лечения маленьких опухолей или метастазов внутри или вблизи мозга и других органов. Они позволяют точно доставить высокие дозы радиации в очень маленькую область за одну или несколько сеансов.
Выбор метода рентгенотерапии зависит от типа опухоли, ее местоположения, стадии заболевания, общего состояния пациента и других факторов.
Противопоказания к проведению
Рентгенотерапия, как и любой медицинский процедур, может иметь свои противопоказания. Они могут различаться в зависимости от конкретного состояния пациента и целей проведения радиотерапии. Вот некоторые общие противопоказания к проведению рентгенотерапии:
- Беременность: Рентгенотерапия может негативно повлиять на развивающийся плод, поэтому она обычно не проводится у беременных женщин. Если лечение неотложно необходимо, то необходимо провести детальное обсуждение рисков и пользы с пациенткой и специалистами.
- Сердечно-сосудистые заболевания: Пациенты с серьезными заболеваниями сердца и сосудов могут иметь ограничения для рентгенотерапии, так как процедура может повысить нагрузку на сердце.
- Иммунодефицитные состояния: Пациенты с сниженным иммунитетом, такими как ВИЧ-инфицированные или те, кто принимает иммуносупрессивные препараты, могут быть более уязвимыми к побочным эффектам радиотерапии.
- Тяжелая общая слабость или истощение: Пациенты, у которых состояние здоровья слишком слабое, могут не быть способными перенести рентгенотерапию, и она может ухудшить их состояние.
- Предыдущая радиотерапия: Некоторые пациенты, которые уже прошли рентгенотерапию в прошлом, могут иметь ограничения на проведение повторной радиотерапии в той же области.
- Особые медицинские состояния: Пациенты с определенными состояниями, такими как активные инфекции или сильное воспаление в области, подлежащей лечению, также могут иметь противопоказания.
Это лишь общие примеры противопоказаний, и каждый случай должен рассматриваться индивидуально врачом-онкологом или радиологом, который проводит оценку пациента и принимает решение о целесообразности и безопасности проведения рентгенотерапии.
Последствия после процедуры
Последствия после процедуры рентгенотерапии могут различаться в зависимости от множества факторов, включая дозу лучевой терапии, область облучения, тип опухоли, состояние пациента и др. В большинстве случаев пациенты могут ожидать как временные, так и долгосрочные последствия. Вот некоторые из них:
-
Временные побочные эффекты:
- Усталость и слабость.
- Покраснение или раздражение кожи в области облучения.
- Локальная боль или дискомфорт.
- Изменение вкусовых ощущений или аппетита.
- Потеря волос в зоне облучения (алопеция).
- Повышенный риск инфекций: Рентгенотерапия может подавлять функцию костного мозга и ослаблять иммунную систему, что увеличивает риск инфекций.
- Повреждение сосудов и тканей: В некоторых случаях рентгенотерапия может вызвать повреждение окружающих сосудов и тканей, что может привести к кровотечениям или болевым симптомам.
- Долгосрочные последствия:
- Развитие вторичных опухолей в области облучения.
- Риск развития хронических заболеваний в будущем.
- Изменения в коже (например, рубцы или пигментация).
Важно отметить, что большинство побочных эффектов рентгенотерапии временные и уменьшаются после завершения лечения. Долгосрочные последствия, такие как риск развития вторичных опухолей, могут возникнуть годы спустя и требуют длительного наблюдения со стороны врачей.
Каждый пациент уникален, и последствия рентгенотерапии будут различаться. Врачи проводят тщательный мониторинг и предостерегают от возможных рисков и побочных эффектов, когда разрабатывают план лечения и предоставляют рекомендации по уходу после процедуры. Пациентам следует подробно обсудить все возможные последствия и вопросы с медицинским специалистом, чтобы быть готовыми к ним и получить необходимую поддержку и лечение при необходимости.
Осложнения после процедуры
Рентгенотерапия (лучевая терапия) может вызывать различные осложнения, и их характер может зависеть от множества факторов, включая тип опухоли, ее местоположение, дозу лучевой терапии и индивидуальные особенности пациента. Осложнения могут быть временными или долгосрочными. Вот некоторые из возможных осложнений:
- Покраснение и раздражение кожи: Если рентгенотерапия направлена на область близкую к поверхности кожи, пациент может развить покраснение, сухость, зуд или даже ожоги кожи. Эти симптомы обычно временные и исчезают после завершения лечения.
- Утомляемость и слабость: Лучевая терапия может вызывать утомляемость и слабость, особенно во время лечения. Это может быть связано с воздействием на здоровые ткани и иммунную систему.
- Потеря волос: Если рентгенотерапия проводится в области головы, это может вызвать временную или постоянную потерю волос в зоне облучения.
- Изменения в пищеварении: Рентгенотерапия в области живота может вызвать проблемы с пищеварением, тошноту, рвоту, диарею или изменения в аппетите.
- Урологические осложнения: Лучевая терапия в районе малого таза может повлиять на функцию мочеполовой системы и вызвать урологические симптомы.
- Проблемы с дыханием: Рентгенотерапия в области грудицы может вызвать проблемы с дыханием, особенно если она направлена на легкие.
- Кожные инфекции: В редких случаях, рентгенотерапия может увеличить риск развития кожных инфекций в зоне облучения.
- Долгосрочные осложнения: Некоторые осложнения могут возникнуть спустя несколько лет после завершения рентгенотерапии, такие как радиоиндуцированные опухоли (вторичные опухоли, вызванные лучевой терапией), а также долгосрочные изменения в тканях и органах.
Важно отметить, что лечащий врач должен предоставить подробную информацию о возможных осложнениях и оценить риски и пользу рентгенотерапии для каждого конкретного случая.
Уход после процедуры
После процедуры рентгенотерапии важно следовать рекомендациям вашего медицинского специалиста, чтобы обеспечить безопасное восстановление и минимизировать возможные побочные эффекты. Вот некоторые общие рекомендации по уходу после рентгенотерапии:
- Оставайтесь под наблюдением: После каждой сессии рентгенотерапии вы можете оставаться под медицинским наблюдением некоторое время для мониторинга вашего состояния и оценки реакции на лечение.
- Избегайте ненужного воздействия на облученную область: Важно избегать ненужного давления, трения или терения облученной области кожи. Это может предотвратить раздражение и повреждение кожи.
- Ухаживайте за кожей: Если облучена кожа, используйте мягкие и нежирные средства для ухода за ней. Не используйте мыло или косметику в облученной зоне без консультации с врачом.
- Избегайте солнечного излучения: Облученная кожа может быть более чувствительной к солнечному излучению. Поэтому избегайте прямого солнечного света и используйте солнцезащитные средства с высоким SPF, если вы вынуждены выходить на улицу.
- Учитывайте питание: Поддерживайте здоровое питание и пейте достаточно жидкости. Это может помочь восстановлению тканей и облегчить побочные эффекты лечения.
- Принимайте назначенные лекарства: Если вам назначены лекарства для снятия боли или управления побочными эффектами, следуйте инструкциям врача и принимайте их в соответствии с расписанием.
- Поддерживайте психоэмоциональное состояние: Рентгенотерапия может быть физически и эмоционально тяжелой процедурой. Поддерживайте свое психоэмоциональное состояние, общайтесь с близкими и, при необходимости, обратитесь к психологу или психотерапевту.
- Следуйте рекомендациям врача: Важно регулярно общаться с вашим медицинским специалистом и следовать всем его рекомендациям по уходу и контролю после рентгенотерапии.
- Следите за побочными эффектами: Если у вас возникают какие-либо новые симптомы или побочные эффекты после рентгенотерапии, сообщите об этом своему врачу. Некоторые побочные эффекты могут потребовать специфического лечения.
Запомните, что уход после рентгенотерапии индивидуален и может различаться в зависимости от вашего заболевания и лечебного плана. Следуйте рекомендациям вашего медицинского специалиста, чтобы обеспечить успешное восстановление и достижение максимальной эффективности лечения.
Список авторитетных книг и исследований, связанных с изучением рентгенотерапии
- "Principles and Practice of Radiation Therapy" - автор: Charles M. Washington (Год: 2020)
- "Radiation Therapy Planning" - автор: Gunilla C. Bentel (Год: 2015)
- "Clinical Radiation Oncology" - авторы: Leonard L. Gunderson, Joel E. Tepper (Год: 2015)
- "Radiation Therapy for Cancer" - автор: Dr. Brian L. Ang (Год: 2021)
- "Radiation Therapy Physics" - автор: William R. Hendee (Год: 2004)
- "Radiation Oncology: A Question-Based Review" - автор: Borislav Hristov (Год: 2013)
- "Radiation Therapy Study Guide: A Radiation Therapist's Review" - автор: Amy Heath (Год: 2020)
- "Radiation Therapy Treatment Effects: An Evidence-Based Guide to Managing Toxicity" - авторы: Bridget F. Koontz, Robert E. Fitch, Andrzej Niemierko (Год: 2016)
- "The Physics of Radiation Therapy" - авторы: Faiz M. Khan, John P. Gibbons (Год: 2014)
- "Introduction to Radiologic Sciences and Patient Care" - авторы: Arlene M. Adler, Richard R. Carlton (Год: 2021)
- "The Physics of Clinical MR Taught Through Images" - авторы: Val M. Runge, Wolfgang Nitz (Год: 2017)
- "Radiobiology for the Radiologist" - авторы: Eric J. Hall, Amato J. Giaccia (Год: 2018)
Литература
- Мария Макарова, Ортовольтная рентгенотерапия в лечении остеоартроза, LAP Lambert Academic Publishing, 2014 г.
- Основы лучевой диагностики и терапии. Национальное руководство по лучевой диагностике и терапии. Под ред. С.К. Тернового, ГЭОТАР-Медиа, 2013 г.

