Медицинский эксперт статьи
Новые публикации
Родинки у детей
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
О том, что родинки могут быть небезопасны, слышали многие из нас. Впрочем, как и о том, что ко всем родимым пятнам нужно относиться с особой осторожностью. Именно поэтому родинки у детей являются не беспочвенным поводом для беспокойства со стороны родителей. Ведь все мама и папы хотят видеть своих малышей здоровыми и красивыми. Если родимое пятно небольшого размера и расположено где-то на ручке, спинке или попке ребенка, оно вызывает умиление у родителей. Другое дело значительные по размеру пятна неправильной формы, расположенные на лице и других, не скрываемых одеждой местах. Они не только эстетически не привлекательны, но могут также таить в себе скрытую угрозу для жизни ребенка.
 [1]
[1]
Код по МКБ-10
Причины родинок у ребенка
Родинки – необычные новообразования на коже человека. Загадочность этих пигментных пятен в том, что они могут возникнуть в любом возрасте, начиная с момента рождения ребенка. Правда наличие родинок (невусов) у новорожденных – довольно редкое явление, которое встречается у одного малыша из ста. Тем не менее, факт остается фактом, и ребенок может уже родиться с отметинкой, которую называют родимым пятном. Родимое пятно может иметь более или менее насыщенный коричневый или красный цвет и быть различных размеров.
Обычно родинки у детей начинают появляться на коже, начиная с полугодовалого возраста, но в большинстве случаев этот процесс запускается в 2-3 года. К четырем годам у большинства ребятишек можно увидеть на коже порядка 10 родинок различных размеров. Затем на какое-то время увеличение количества пигментных пятнышек не происходит или затормаживается. Следующий пик роста числа невусов припадает на подростковый возраст, когда появление родинок связано с гормональными изменениями в организме.
В принципе, появление родинок у человека процесс естественный. Это связано с присутствием в коже человека особых клеток – меланоцитов, вызывающих в некоторых случаях различные изменения пигментации кожных покровов.
Причины появления родинок у ребенка могут быть как наследственного характера, так и являться результатом внутреннего (изменение гормонального фона в период полового созревания) и внешнего (влияние солнечных лучей) воздействия. Если в роду у малыша были многочисленные россыпи родимых пятен, то, скорее всего, и у него будет немало родинок. Причем, появляются они в основном на тех же местах, что и у родственников, чем, кстати, и обусловлено название таких новообразований.
В подростковом возрасте гормональные всплески могут вызвать увеличение выработки меланина – вещества, отвечающего за кожную пигментацию. В возрасте полового созревания невусы могут, как активно появляться, так и исчезать. Причем такое поведение родинок вовсе не указывает на патологические процессы в организме и непосредственно на коже. Это нормальная, естественная реакция.
Существует также теория, что изменение пигментации кожи может вызвать травматическое воздействие на кожный покров, например, при укусе насекомых, или влияние вирусных инфекций, запускающих процесс группировки и выхода на поверхность меланоцитов. Существуют родинки, практически незаметные на коже. Ребенок может нечаянно оцарапать ее, и она изменит цвет на более темный.
Влияние ультрафиолета на кожный покров тоже может спровоцировать увеличение числа невусов, а также изменение их внешнего вида (цвета, размера, формы). Причем происходит это в любом возрасте, как в детском, так и в подростковом, и даже взрослом. Именно воздействие ультрафиолета может впоследствии запустить и патологические процессы видоизменения и перерождения родинок.
Некоторые исследования показывают, вероятность образования родимого пятна у новорожденных выше, если ребенок недоношенный или обладает очень светлой кожей. У светлокожих детей зачастую родинок больше, чем у владельцев смуглой кожи. Существует зависимость количества невусов и от пола ребенка. Как правило, у девочек большая вероятность образования родимых пятен.
 [2]
[2]
Симптомы родинок у ребенка
Как уже упоминалось выше, родинки могут иметь различные формы, размеры и цвет. Цветовая гамма родинок у детей колеблется от темно-бежевого, почти незаметного на коже, до насыщенно красного и даже черного цвета. Обычные безопасные родинки у детей имеют правильную округлую форму с ровными краями коричневый цвет и малый размер до 1,5 мм. Они могут быть совершенно плоскими или слегка выделяться над поверхностью кожи малыша. По поводу таких новообразований родителям волноваться не стоит.
Родинки среднего (до 10 мм) и крупного (более 10 мм) размеров имеют больше шансов быть поврежденными и оцарапанными, соответственно и вероятность переродиться в злокачественное новообразование у них выше. Хорошим показателем является наличие волос на самой родинке, независимо от ее размера. Такие родинки не склонны к перерождению, если не вырывать волоски на них.
Кроме такого деления, в медицинской практике существует разделение родинок по внешнему виду и способу образования на обычные и сосудистые невусы. Обычные родинки – это гладкие новообразования светло-розового или коричневого цвета. Иногда их цвет бывает темнее, но это не должно пугать родителей.
Черная гладкая родинка у ребенка – это скорее норма, чем отклонение. Насыщенный темный цвет в данном случае не является показателем ее опасности для жизни малыша. Другое дело, если родинка изменяет цвет на более или менее насыщенный оттенок, таких родинок очень много или, если черная родинка одна, но большого размера (более 1,5 см). Это уже причина обратиться к дерматологу.
Красная родинка у ребенка говорит о сосудистом ее происхождении. Сосудистые родинки названы так, потому что они состоят из большого скопления кровеносных сосудов, и соответственно имеют красный цвет. Они могут иметь различную форму, а их цвет варьируется от светло-розового до насыщенно-красного.
Сосудистые родинки у детей бывают различных типов и форм:
- Гемангиома
- «Прикус аиста» - отметины у новорожденных насыщенного красно-оранжевого цвета
- «Винные пятна» - коричневато-красные или бордовые новообразования (пламенеющий невус)
Гемангиома – доброкачественное образование на коже, несмотря на свой неэстетичный вид. Их появление можно заметить не сразу. Это может произойти через 2-3 недели после рождения младенца или даже через год. Такая отметинка может иметь различные размеры и расположение. Ее особенностью является возможность роста. Даже если у ребенка растет такая родинка очень быстро, опасности для жизни это не представляет, разве что дискомфорт с эстетической точки зрения. Обычно к полутора годам гемангиомы становятся значительно светлее, а к 10 годам исчезают полностью.
Существует 2 типа гемангиомы: «земляничная» и «пещеристая». «Земляничная» родинка мягкая на ощупь, имеет выпуклую структуру и цвет сходный с одноименной ягодой. Такие родинки чаще всего возникают на лице у ребенка, а также на голове, затылке и шее, но не исключено их появление в других местах, включая даже внутренние органы.
«Пещеристая» гемангиома выглядит немного иначе. Она имеет фиолетовый, насыщенно бордовый или голубовато-серый оттенок, более плотную структуру, уходящую глубоко в слои кожи. Зачастую это пятно неправильной формы, состоящее из одного или нескольких близких друг к другу очагов. Может появиться на разных частях тела.
Наибольшее расстройство у родителей вызывают родинки на лице и голове у ребенка. Но стоит просто запастись терпением, поскольку такие новообразования исчезают сами. Обычно они не лечатся. Просто необходимо принять все меры, чтобы малыш не повредил такую родинку, не расцарапал ее. Ведь основной причиной превращения родинки в опасное для жизни новообразование является ее травмирование. А чем больше родинка в размерах и сильнее выделяется над поверхностью кожи, тем выше вероятность ее повреждения.
Чаще всего на лице и затылке младенца можно встретить такую отметину, как желтая или кремово-красная родинка у ребенка, называемая в шутку «прикус аиста» (или «поцелуй ангела»). Это может быть единичное пятно розового или кремового цвета большого размера или скопление нескольких пятнышек. Обычно эти отметинки исчезают к году, но бывают случаи, что остаются и на более длительный период.
Труднее дело обстоит с «винными пятнами» - плоскими гладкими новообразованиями красно-бордового цвета. Такие родинки у детей тоже склонны увеличиваться по мере роста ребенка, но с возрастом не пропадают. Удалять их нельзя. Можно лишь пробовать сделать их менее заметными при помощи домашних средств для осветления пятен на коже или профессиональных косметических средств. В некоторых случаях можно порекомендовать курс инфракрасной или лазерной терапии.
Стоит заметить, что некоторые родители ошибочно считают будто такое пятно можно скрыть за загаром и позволяют деткам находиться на солнце длительное время. Такое беспечное отношение может привести лишь к изменению цвета пятна на более насыщенный, но никак не скроет дефект. К тому же усиленное воздействие ультрафиолета солнечных лучей может привести к перерождению родинки.
Особое место среди родимых отметин занимает висячая родинка у ребенка. Она может располагаться на шее малыша или под мышками. Появиться может в любом возрасте. Выглядит такая родинка как небольшой кусочек висящей кожи натурального или более темного цвета. Вся опасность висячей родинки в том, что обрывать и травмировать ее нельзя, в то время как она может стать объектом пристального внимания вашего малыша. Удалять такую родинку самостоятельно тоже не стоит, если вы заботитесь о здоровье вашего ребенка. Самым правильным решением будет обратиться к врачу-дерматологу за обследованием и консультацией, а также пристальное наблюдение за поведением висячей родинки: за изменение цвета и размера невуса.
Симптомы перерождения родинок
В целом, если родинка в течение жизни не травмируется и не претерпевает заметных глазу изменений, она существует на теле своего владельца долгое время, не нанося вреда для его здоровья. Это характерно в основном для небольших родинок до 6 мм в диаметре. Опасная родинка у ребенка – та, которая имеет размеры больше 6 мм. Опасна она не сама по себе, а тем, что риск получить травму у таких новообразований выше, чем у небольших пятнышек.
То же самое касается и выпуклой родинки у ребенка. Малыш, нащупав на теле необычный бугорок, будет проявлять к нему особое внимание. Он может постоянно трогать его, попробовать содрать. Риск травмирования таких родинок очень высок, поэтому надо внимательно следить не только за поведением родинки, но и за действиями малыша по отношению к ней.
Большая родинка у ребенка, когда бы она ни появилась и как бы она ни выглядела, бесспорно, является поводом показать малыша дерматологу. Врач сможет оценить вероятность перерождения родинки в злокачественную, и обязательно даст совет по уходу за невусами.
Патогенез преобразования безобидных родимых пятен и родинок у детей в опасные злокачественные новообразования медиками до конца еще не изучен, тем не менее, достоверно определены причины, вызывающие данные изменения. Это травмирование поверхности родинки, неудачные попытки выведения родимых пятен сомнительными методами и средствами, а также длительное нахождение на солнце без необходимой защиты.
Последствия и осложнения влияния данных причин могут быть самыми трагическими. Травмирование родинки может привести к появлению язв и кровотечений из невуса, которые очень тяжело остановить. На месте поражения, в данном случае в районе родинки, может развиться злокачественная опухоль (меланома, или рак кожи), которая имеет очень быстрое развитие с множественными метастазами во все отделы организма. При этом вовремя выявленные начальные симптомы развития меланомы гарантируют 95% вероятность удачного лечения. Если же заболевание запустить, такая вероятность падает до 20%, остальные 80% случаев приводят к смерти пациента.
Любые родинки на теле малыша требуют внимания со стороны родителей. Периодический осмотр родинок позволит заметить первые признаки изменения родинки и превращения ее в злокачественную опухоль. К таким признакам можно отнести:
- Ассиметричность новообразования (asymmetry). В идеале родинка представляет собой круг или овал, две половинки которых симетричны (подобны) друг другу. Если же одна сторона родинки разрастается сильнее другой – это уже повод обследовать ее.
- Неровные границы невуса (border irregularity). У нормальной здоровой родинки края всегда ровные. Если же границы невуса становятся размытыми, с изрезанными краями – это уже один из признаков развития меланомы.
- Изменение окраски (color). Нормальной считается однородная окраска пигментного пятна. Вкрапления любого цвета на равномерно окрашенной поверхности невуса становятся заметными глазу. Любая странная родинка у ребенка с необычным цветом или формой должна настораживать заботливых родителей.
- Диаметр родинки (diameter). Если родинка в диаметре не превышает 6 мм, то обращения к специалисту не требуется. Достаточно обычного периодического контроля за нею. Родинки с большим диаметром лучше сразу показать дерматологу с целью оценки ее развития и роста.
- Изменчивость поведения (evolving). Как правило, родинка в течение жизни человека не претерпевает особых изменений. Если же начинает меняться любая из вышеназванных характеристик либо сразу несколько из них, лучше сразу показать ребенка дерматологу или онкологу, чтобы предотвратить печальные последствия. Насторожить должно и появление вокруг невуса большого количества других ему подобных.
Такой способ обследования родинки на доброкачественность и безопасность принято называть методом ABCDE.
Где болит?
Осложнения и последствия
Не все изменения родинок у детей и области вокруг них указывают на возможное начало рака кожи. Например, если у ребенка увеличилась родинка, это может быть как началом патологического процесса, так и естественным физиологическим проявлением. Ведь родимые пятна растут вместе с детьми. Показаться дерматологу в таком случае стоит, но заранее «накручивать» себя не надо. Если же родинка заметно увеличилась в размерах за короткий промежуток времени (в течение месяца), то отлаживать визит к врачу точно не стоит.
Белое пятно вокруг родинки у ребенка вообще не представляет собой опасности. Такая родинка с контрастной пигментацией называется невусом Сеттона. Она может быть последствием солнечных ожогов на коже, когда внутри образуется пятно с интенсивной пигментацией, а его ореол не имеет пигментации вовсе. Такие невусы исчезают через несколько лет самостоятельно, не оставляя после себя следов.
Если у ребенка чешется родинка, то это может быть проявлением сухости кожи или нехватки витаминов в организме. И все же не обращать внимание на этот симптом рискованно, ведь он может указывать и на начало перерождения родинки, особенно если накладываются еще и другие изменения.
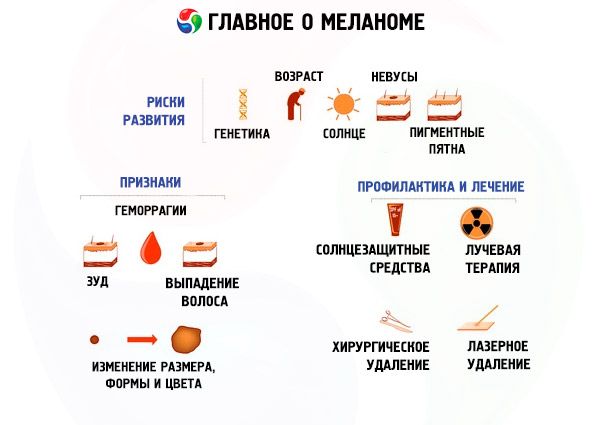
Неоднозначное отношение у медиков и к появлению шершавой родинки у ребенка. С одной стороны шероховатую структуру, сходную с ежевикой, имеют внутридермальные родинки у младенцев, которые являются доброкачественными новообразованиями. С другой стороны родинки должны иметь достаточно гладкую поверхность, и появление шероховатостей должно насторожить. Тем более что в дальнейшем такая родинка может потрескаться и кровоточить, в нее может попасть инфекция и привести к воспалению кожи в этой области и др. опасным последствиям. В любом случае ребенка стоит показать дерматологу, который расскажет, как действовать дальше и стоит ли беспокоиться по поводу структуры невуса.
Если у ребенка болит родинка, это зачастую является следствием ее травмирования. Нужно осмотреть невус на наличие повреждений и, если таковые есть, обработать ранку дезраствором. Не надо ждать пока боль пройдет, даже если она незначительная. Лучше сразу обратиться к врачу и тем самым предупредить негативные последствия. Тоже самое надо сделать, если внешних повреждений нет, но родинка продолжает болеть. Это может указывать на начало патологических изменений в ней.
Красный цвет родинки у детей всегда настораживает родителей. Но некоторые виды родинок (ангиомы) изначально имеют такой цвет и не несут в себе опасности, если их не травмировать. Если же родинка у ребенка покраснела с изменением цвета на более насыщенный или же просто изменила цвет с коричневого на красный, это уже говорит о наличии воспалительного процесса в ней, связанного с травмой или воздействием ультрафиолетовых лучей. В таком случае визит к дерматологу и даже онкологу должен быть незамедлительным, чтобы вовремя предотвратить возможное развитие опухоли.
Диагностика родинок у ребенка
Заметив на теле ребенка странную родинку или обнаружив подозрительное ее изменение, у родителей сразу встает вопрос: куда обратиться за консультацией и где можно проверить родинки у детей на доброкачественность? Диагностикой и прогнозированием поведения родинок занимаются врачи дерматологи, а значит в первую очередь необходимо обращаться именно к ним. Если же у дерматолога возникло подозрение на развитие злокачественных процессов в родинке, он может направить маленького пациента на обследование к дерматоонкологу, или, при отсутствии такового, к обычному онкологу.
Самым популярным методом инструментальной диагностики родинок является дерматоскопия. В прежние времена для этой цели использовали микроскоп. В современных медицинских исследованиях предпочтение отдают специальному аппарату называемому дермаскоп, который позволяет при многократном увеличении рассмотреть малейшие изменения в структуре родинки у детей и взрослых.
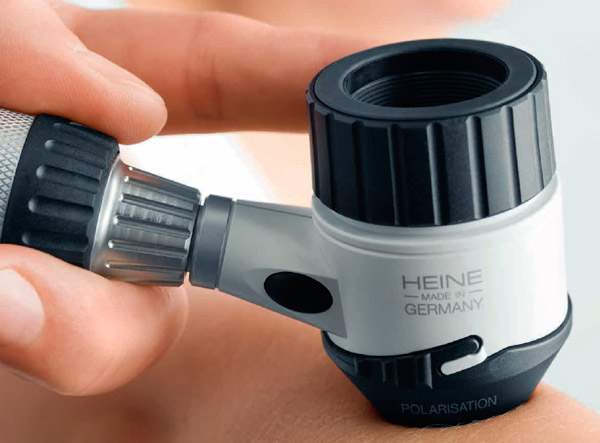
После обследования пациент получает на руки фотографию своей родинки с полным ее описанием. Результаты исследований дермаскопом в дальнейшем используются в дифференциальной диагностике невусов и их изменений.
Вторым по популярности, но еще более точным методом исследования родинок является компьютерная диагностика пигментных пятен, или по-научному цифровая дерматоскопия. Она позволяет получить изображение родинки в десятикратном, и даже в стократном увеличении, определить с большой точностью все параметры невуса и его границы.
Высокая точность изображения позволяет рассмотреть мельчайшие нюансы, такие как точечные вкрапления меланина, малейшие изменения цвета вкраплений и сосуды на поверхности кожи. Некоторые цифровые видеодермаскопы способны определять наличие видоизмененных клеток, указывающих на развитие рака кожи.
Схематическое изображение расположения родинок на теле пациента сохраняется и вносится в базу данных, что позволяет проводить сравнительный анализ при последующих посещениях врача.
И все же оба эти метода могут лишь предполагать наличие злокачественных процессов в родинке, но показать точно присутствует ли в данном случае онкология или нет, могут лишь гистологические анализы (биопсия), которые проводятся уже после удаления подозрительного новообразования. Для гистологического исследования берутся уцелевшие после операции клетки иссеченной родинки.
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение родинок у ребенка
Родина – это не прыщ, который в случае чего можно прижечь спиртосодержащим средством, и он исчезнет. Лечение родинок чаще всего заключается в хирургическом или лазерном ее удалении. Родинки у детей удаляют в основном вторым способом, так как он менее болезненный и практически не оставляет неэстетичных рубцов на месте новообразования. К тому же лазерная терапия помогает предупредить развитие метастаз опухоли.
Тем не менее, такие операции проводятся чаще всего в случае преобразования доброкачественной отметины в злокачественную опухоль. Вторым показанием к оперативному удалению родинок у детей может явиться такой размер, форма и расположение родинки, что сильно увеличивают вероятность ее травматизации, в том числе одеждой (на шее в районе воротника, под мышками, на ладошках и ступнях и т.п.).
Консервативное лечение родинок у детей проводится очень редко и по показаниям врача. При этом учитывается возраст и вес маленького пациента. Используются те же методы и средства, что и для лечения взрослых. Но иногда лечение может лишь усугубить процесс, поэтому необходимо сто раз взвесить все «за» и «против», прежде чем решиться на такой шаг.
Лечение без удаления родинки назначают обычно при красных родинках, и лишь в том случае, если они видоизменяются, начинают расти или существует риск частого травмирования невуса. Для лечения небольших ангиом врач может назначить криодеструкцию (низкотемпературное воздействие в течение нескольких секунд), которая помогает положительно решить проблему в 96% случаев.
Простые ангиомы больших размеров могут подвергаться гормональной терапии посредством лекарств. Для этой цели используется «Преднизолон» из расчета 4-6 мг на 1 кг массы тела ребенка, начиная с 2-х месячного возраста. Рекомендован двукратный прием: треть суточной дозы в 6 утра и две третьих в 9 вечера. Курс лечения 4 недели при приеме препарата через день.
Внутридермальные видоизмененные родинки у детей на закрытых частях тела чаще всего подлежат лазерному удалению. Если такие отметины наблюдаются на лице, возможно применение склерозирующей терапии, когда под кожу вводятся препараты, которые приводят к гибели клеток родинки под кожей без повреждения внешних слоев. К таким препаратам относятся: хинин-уретан, гидрокортизон, 70% спирт, 10%-ный растров натрия хлорида. Курс лечения длительный, составляет 10-15 инъекций, которые производятся раз в 2 недели или раз в месяц.
В случае глубоких и обширных гемангиом преред началом лечения проводится ангиография для выяснения характера кровоснабжения родинки. Затем по показаниям проводят эмболизацию гидрогелем, который уменьшает кровоснабжение опухоли и вызывает ее уменьшение. Заканчивается лечение криодеструкцией без последующего удаления родинки. Она сама впоследствии рассасывается, оставляя после себя неэстетичный след, который удаляется посредством пластической операции в более взрослом возрасте.
Народное лечение родинок
Нельзя сказать, что народные средства бесполезны или даже опасны для лечения родинок. Но когда дело касается ребенка, то прежде, чем применять подобные средства, необходимо обследовать малыша у дерматолога, чтобы исключить вероятность перерождения родинки в раковую опухоль. Ведь народные средства могут «присушить» родинку или осветлить ее, но для борьбы с раком кожи они не годятся.
При наличии злокачественных процессов подобное лечение может лишь ухудшить ситуацию, а вы потеряете драгоценное время. Любое лечение родинок у детей должно проводиться лишь после подробной консультации с врачом по поводу применения различных методов и средств, в том числе и средств народной медицины.
Для тех, кто все же решится испытать в деле старые бабушкины или более современные народные методы борьбы с родинками, мы приводим некоторые рецепты:
- Перекись водорода, нанесенная на родинку 3 раза в день, поможет в течение недели избавиться от нее навсегда или сделает пигментное пятно менее заметным.
- Сок чеснока и лимона. Поочередно намазывать родинки то одним, то другим соком по несколько раз в день в течение недели, пока они не исчезнут.
- Можно смазывать родинку смесью измельченного мела и конопляного масла. Это вроде бы поможет сделать родинку менее заметной.
- Иногда для удаления родинки применяют луковый сок, который наносят на невус несколько раз в день.
- Можно смазывать родинку медом, пока она не исчезнет. Этот вкусный рецепт не принесет вреда и даже понравится вашему малышу, если у него нет аллергии на продукты пчеловодства.
- Кашица из черной редьки помогает избавиться от родинки, если накладывать ее на пятно 4 раза в сутки, заклеивая пластырем.
- Также само можно поступать с кашицей неспелого яблока, смешанного в равных пропорциях с медом.
- Прикладывание к родинке кашицы из сырого картофеля помогает снизить пигментацию родинки до еле заметного пятнышка.
В народной медицине для удаления и осветления родинок у детей и взрослых используется также лечение травами.
- Сок травы молочай поможет избавиться от родинки, если смазывать ним невус длительное время.
- Хороший эффект оказывает накладывание на родинку измельченного корня одуванчика. Делать это надо каждый день, оставляя состав на несколько часов, закрепив место пластырем.
- Сок чистотела действует подобно перекиси водорода при использовании его трижды в день.
- Осветлить родинку поможет смазывание ее соком петрушки несколько раз в день.
Как видим, в народной медицине для борьбы с родинками используются как щадящие, так и довольно агрессивные методы. А проверять их на своем ребенке или нет, решать вам, родителям.
Дополнительно о лечении
Профилактика
Защитить ребенка от появления родинок невозможно, поскольку решающую роль в их возникновении играет наследственность. Тем не менее, некоторые меры предосторожности принять стоит, ведь от этого будет зависеть прогноз развития новообразования: останется ли оно безобидным в течение всей жизни малыша или превратиться в сильнейшую «головную боль» для родителей и ребенка.
Это в первую очередь касается нахождения ребенка на солнце, особенно в весенне-летнее время. Голова маленького ребенка обязательно должна быть покрыта панамой или косынкой, остальная кожа – легкой «дышащей» одеждой. Эта мера предотвратить появление новых невусов, а также перерождение уже имеющихся.
Незащищенные одеждой части тела, особенно во время пребывания на пляже, необходимо смазывать солнцезащитным средством. Сегодня в продаже есть великое множество детских средств от солнца в виде кремов, эмульсий, спреев и молочка для тела с различной степенью защиты от негативного действия УФ лучей.
Следите за вашим ребенком, и если заметите повышенное внимание к родинке с его стороны, постарайтесь объяснить, что трогать и царапать родинку нельзя. Если ребенок маленький, можно попробовать скрыть родинку под одеждой, но ни в коем случае не под пластырем. Подростки могут попытаться избавиться от ненавистной родинки самостоятельно. Объясните им, что делать этого не нужно без консультации с врачом.
Родинки, более других подверженные травмированию, лучше удалять сразу, не ожидая печального события. Это предотвратить повреждение невуса, которое может впоследствии стать причиной развития меланомы.
Систематический осмотр родинок у ребенка, помогающий выявить патологические изменения на ранней стадии заболевания, делает прогноз лечения опасных невусов в целом положительным. В 95% случаев развития меланомы на месте родинок наступает полное излечение.
Родинки и родимые пятна - это зоны пониженного иммунитета кожи, а значит, они более других подвержены негативным перерождениям. К тому же они часто вызывают повышенный интерес у маленьких исследователей, которые могут нечаянно повредить невус, особенно если он значительно выделяется над поверхностью кожи, как в случае с висячими родинками, или имеет яркий цвет при ангиомах. Именно поэтому родинки у детей должны всегда оставаться объектом пристального внимания их родителей, ведь несвоевременное или неправильное лечение подобных новообразований может стоить ребенку жизни.

