Синдром люмбалгии: что это такое?
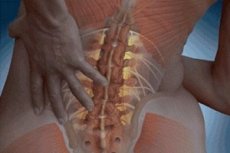
Люмбалгия представляет собой собирательное понятие, обозначающее болевой и воспалительный синдром в области поясницы. При этом воспалительному процессу подвергаются межпозвоночные диски, собственно позвоночный столб, а также область вокруг позвоночного столба. При этом в воспалительный процесс вовлекаются и близлежащие ткани, мышечные волокна.
Опасна ли люмбалгия?
При правильном лечении, изменения, возникающие при люмбалгии, достаточно легко поддаются лечению, и не представляют собой серьезной опасности, не оставляя за собой ни каких следов. Тем не менее, при отсутствии лечения, или при неправильно подобранном лечении люмбалгия может быть опасна постоянным и интенсивным прогрессированием, при котором в воспалительный процесс вовлекается все больше тканей. Также стоит отметить, что болезнь прогрессирует очень быстро.
Опасность ее состоит и в том, что возникает серьезная опасность вовлечения в воспалительно-инфекционный процесс и спинномозговой жидкости, что может закончиться ее заражением и распространением инфекции по всему спинномозговому каналу, в том числе, и в область головного мозга. Это может закончиться воспалительно-инфекционным процессом в области головного мозга. Частым последствием люмбалгии является миелит (воспаление мозговых оболочек), инсульт (кровоизлияние в мозг).
Также может возникнуть генерализованный воспалительный и ревматический процесс, который сопровождается поражением соединительной, мышечной ткани. При этом в ревматический процесс часто вовлекается сердечная мышца, что чревато пороками сердца, развитием тяжелых поражений сердечной мышцы, вплоть до порока сердца и сердечной недостаточности.
Код по МКБ-10
Эпидемиология
По статистике, люмбалгия встречается у каждого 10 человека в тяжелой, достаточно выраженной форме. Чаще всего она появляется зимой, поскольку в этот период организм максимально ослаблен, а также наблюдаются случаи частого переохлаждения. Это влечет за собой боль в области поясницы. На первом месте по частоте встречаемости люмбалгии – пациенты, которые ведут сидячий, малоподвижный образ жизни, а также те, кто имеет в анамнезе заболевания опорно-двигательного аппарата. На втором месте, как и странно – спортсмены, который наоборот, испытывают чрезмерные нагрузки на костную и мышечную систему, ощущают перегрузку и перетренированность, а также частые травмы и повреждения. На третьем месте – люди пожилого возраста, в особенности те, кто страдает острыми и хроническими артритами, остеохондрозом, радикулитом. Четвертое место занимают люди, перенесшие инфекционные заболевания, подвергающиеся химиотерапии, облучению. На пятом месте – дети до года и новорожденные с генетическими отклонениями в двигательном аппарате.
Причины люмбалгии
Причин может быть много, и практически в каждом случае они строго индивидуальны. Например, люмбалгия может быть последствием частых стрессов, нервно-психического перенапряжения, а также следствием развития аллергических, инфекционных, инфекционно-аллергических заболеваний. Нередко боль в области поясницы развивается на фоне общего переохлаждения организма, развития воспалений мышц и тканей с вовлечением в воспалительный процесс остальных тканей.
Часто болезнь течет хронически, в определенный момент проявляясь в виде острых приступов болевого синдрома. При этом часто является сопутствующим фактором на фоне воспалительных заболеваний верхних и нижних дыхательных путей, нервных заболеваний и сердечной недостаточности. Нередко проявляется при беременности и в период кормления грудью. В воспалительный процесс могут вовлекаться и другие ткани и органы.
Часто боль в области поясницы обусловлена тяжелой работой (физической), неправильно распределенной нагрузкой, чрезмерной перегруженностью поясницы. Часто причиной становится бактериальная или вирусная инфекция, которая сопровождает воспалительный процесс. Важную роль в поддержании воспаления играет цитомегаловирусная инфекция, герпес, из бактериальной инфекции – стрептококковая. Реже – стафилококковая инфекция. Нередко люмбалгия обусловлена недавно перенесенным инфекционным заболеванием, в том числе, ангиной.
Иногда развивается врожденная, генетически обусловленная люмбалгия, которая развивается в период внутриутробного развития, и является в дальнейшем следствием различных болезней опорно-двигательного аппарата, его недоразвития, повышенных физических нагрузок. Причиной может стать даже внутриутробное и послеродовое инфицирование плода, с дальнейшим прогрессированием инфекции по позвоночному столбу, организму.
Остеохондроз
Представляет собой воспалительное заболевание шейного отдела позвоночника, при котором в воспалительный процесс вовлекаются не только сами позвонки, но и межпозвоночная область. Также особенность этого заболевания состоит в том, что при нем происходит интенсивное отложение молей в межпозвоночных дисках., что вызывает болевые ощущения, тугоподвижность. Возникает преимущественно на фоне малоподвижного образа жизни, при неправильной походке, неправильном сидении, длительном пребывании в одном положении.
Люмбалгия на фоне дорсопатии
Представляет собой болевой синдром воспалительного генеза, основным этиологическим фактором которого, считают недостаточную подвижность, нарушение гигиены и режима дня, что влечет за собой воспалительный и инфекционный процесс. В этот процесс вовлекаются костные и мышечные структуры, в том числе, позвонки и межпозвоночные диски. Опасность состоит в том, что в воспалительный процесс могут вовлекаться и нервные волокна, что способствует усилению боли, которая интенсивно распространяется по ходу нервного волокна. Процесс может проявляться сильными приступами боли, которые чередуются с чувством жжения и жара в пораженной области.
Посттравматическая люмбалгия
Как видно из названия – это люмбалгия, которая развивается в ответ на травму. То есть это сильный болевой синдром в области поясницы, который развивается после травмы, затрагивающей поясницу. Травмирующим может быть любой фактор высокой интенсивности и силы. Это может быть механический фактор повреждающего характера (падение, сильный толчок, давление, механическое трение). Часто такая боль возникает в результате быстродействующего насилия по отношению к поясничной зоне позвоночника.
По статистике, это чаще всего последствие падения, удара, повреждения транспортным средством. Может возникать от сгибания кости и позвоночника с превышением предела его эластичности, при сильном сдавлении и разрыве, скручивании и раздроблении. Особое место занимают люмбалгии, обеспеченные травмирующим воздействием болезненного процесса кости, в частности, обусловленные врожденной ломкостью, гнойным воспалением, рахитом, сифилисом, туберкулезом.
Факторы риска
В группу риска попадают люди, часто болеющие простудными и инфекционными процессами, а также те, кто принимает антибиотики, химиотерапию. Особую группу составляют люди, которые часто подвергаются травмирующим воздействиям, подвергают поясницу тяжелым физическим нагрузкам. Люди с дисбактериозами, и а также с наличием очагов инфекции (бактериальной, вирусной), также существенно рискуют получить люмбалгию. Также риск возрастает при наличии острых или хронических заболеваний опорно-двигательной системы, в том числе, остеохондроза, артрита, бурсита. Также велик риск при наличии заболеваний нервов и нервной системы.
Патогенез
В основе патогенеза лежит развитие патологических процессов в поясничном отделе позвоночника. При этом может происходить нарушение нормального кровообращения, нарушение иннервации, нарушение обменных процессов в области поясницы. Также может происходить отложение солей, камней между позвонками, выход межпозвоночного вещества в пространство между двумя позвонками. Постепенно происходит развитие воспалительного процесса, прогрессирование инфекции, что влечет за собой прогрессирование заболевания, его распространение и образование новых очагов инфекции.
Симптомы люмбалгии
В качестве первых признаков люмбалгии, которые указывают на развитие люмбалгии, является сильная боль. Она, как правило, споровождается нарушением функции (тугоподвижность, боль при движении, а при тяжелых травмах и повреждениях – невозможность встать на ноги, и другие нарушения функции позвоночника). Иногда может появляться гематома и отечность тканей.
Формы
Существует несколько стадий развития люмбалгии. В основном исследователи и клиницисты выделяют три стадии.
На первой стадии происходит чувство давления, дискомфорт в области поясницы. Может появляться умеренная боль при длительном пребывании в одном положении, при продолжительном сне. Обычно утром довольно трудно разогнуться, возникает резкая, пронзительная боль при попытках встать, при резких и неосторожных движениях.
На второй стадии боль усиливается, приобретает довольно устойчивый характер. В течении дня может быть постоянная ноющая боль, которая затихает при умеренных физических нагрузках и усиливается при резких движениях, попытках встать. Как правило, на этом этапе сильная боль беспокоит утром, к вечеру и в течение дня она становится менее выраженной. Также на этом этапе боль резко отдает в область ягодиц, бедер и даже голени.
На третьем этапе боль затрагивает преимущественно всю поясницу, а также область крестца и кобчика, довольно резко и сильно отдает в область таза, нижних конечностей, и даже в область ребер и межреберного пространства.
Острая люмбалгия
Острая фаза подразумевает наличие воспалительного процесса в области поясницы, кобчика. В воспалительный процесс вовлекаются и механически повреждаются нервы. Боль, как правило, резкая, острая, более выражена в дневное время, а также, после того, как человек долго находится в одном положении. Острая боль практически не устраняется при помощи физических упражнений, а требует специального лечения, например, уколов, применения местных средств. Чаще всего применяют мази, гели, крема и другие лекарственные средства.
Подострая люмбалгия
Для подострой формы заболевания свойственна относительно легкая форма течения, при которой боль беспокоит человека только при наличии соответствующих условий. Например, если человек длительное время сидел или лежал, не двигаясь, у него появится боль. Боль менее пронзительная, скорее ноющая, тянущая, которая легко распространяется на соседние участки. Довольно быстро проходит под воздействием физических упражнений, направленных на область поясницы.
Хроническая люмбалгия
Боль, которая распространяется на соседние участки, вызывает сильное покалывание, жжение. Как правило, обострение происходит под действием различных факторов, которые запускают развитие болезни. К примеру, это может быть сильное переохлаждение, чрезмерная нервная и психическая перенапряженность, тяжелая физическая нагрузка, и даже неправильное распределение нагрузки с преимущественной ее локализацией в области поясницы.
Умеренная люмбалгия
В качестве показателя умеренности является контролируемая боль, которая легко может быть купирована при помощи различных лекарственных средств, а также при помощи правильной физической нагрузки. Существует специальный комплекс упражнений, направленный на разгрузку поясницы. Именно регулярное выполнение физических упражнений является залогом контроля над состоянием поясницы и позволяет устранить любую боль в относительно короткие сроки.
Осложнения и последствия
В первую очередь, основным неблагоприятным последствием является боль, которая достаточно интенсивно, и довольно длительный промежуток времени, беспокоит человека. Также стоит отметить, что есть еще одно неприятное последствие – иррадиация болевых ощущений, воспаление или механическое повреждение нерва. Постепенно, вокруг пораженного участка может распространяться асептическое воспаление, но иногда может развиться и обычный воспалительный процесс, сопровождаемый инфекцией.
Также стоит опасаться возможности возникновения дегенеративных процессов, что сопровождается нарушением проводимости, воспалением нервов, воспалением миелиновых оболочек.
Обострение
Происходит преимущественно весной и осенью, поскольку именно в этот период происходит большая часть воспалений. Это связано с тем, что этот период сопровождается максимальной ослабленностью организма, защитных механизмов, сопротивляемости.
Случается под воздействием на организм различных неблагоприятных факторов: чрезмерного стресса, перенапряжения, повышенной нагрузки на организм. Довольно часто обострение происходит летом, когда человек выполняет различные физические нагрузки, плавает в речке, купается, загорает на холодной земле, перемерзает, происходит резкая смена температуры – после загара на солнце человек окунается в холодную воду в реке. Несоблюдение режима дня, неправильное питание, злоупотребление недиетической пищей, алкоголем – все это может быть теми факторами, которые запускают обострение.
Также нужно отметить, что зимой также довольно часто бывают обострения, в особенности, в сильный мороз (при переохлаждении, от сквозняка, простуды, пронзительного ветра). Также часто обострение происходит от стресса, нервно-психического перенапряжения.
Ремиссия
Характеризуется состоянием относительного затишья, улучшения состояния. Почти всегда встречается при любых хронических патологиях. Довольно продолжительная ремиссия может наступить после того, как был вылечен острый приступ люмбалгии. Лечение при помощи специальных медикаментозных средств, а также после уколов обезболивающих средств, обычно наступает состояние ремиссии.
Если не поддерживать это состояние специальной поддерживающей терапией, профилактическими лекарственными средствами и физиотерапевтическими процедурами, ремиссия может довольно быстро перерасти в состояние нового обострения. Но при поддержании такого режима, ремиссия может продлиться довольно долго – от нескольких месяцев до нескольких лет. Известны случаи, когда после наступления ремиссии, больше не происходило обострений, и десятки лет человек живет без новых приступов, хотя в силу различных обстоятельств, окончательно диагноз все же не был снят.
Стойкая люмбалгия
Такое состояние тоже бывает довольно продолжительным. Боль обычно не снимается при этом никакими лекарственными средствами, мазями. Но для того, чтобы стойкая люмбалгия не перешла в хроническую форму, требуется обязательное лечение. В большинстве случаев требуется обязательная госпитализация, поскольку стационарное лечение является малоэффективным.
Рецидивирующая люмбалгия
Нередко случаются такие случаи, когда люмбалгия полностью вылечена, а спустя несколько недель она вновь возвращается. Такой возврат заболевания после улучшения состояния, получил название рецидив. При этом, в повторном случае также требуется лечение. По возможности, нужно провести комплексное лечение, возможно, даже потребуется госпитализация (поскольку это наиболее эффективная, комплексная форма лечения). Стоит отметить, что к лечению рецидива нужно подойти со всей серьезностью, поскольку, если не вылечить сразу, болезнь может перейти в хроническую форму.
Диагностика люмбалгии
Как только вы почувствовали острую боль – обращайтесь к невропатологу, или хирургу. Невропатолог проведет обследование, проверит основные рефлексы. Также важна консультация хирурга, который в большинстве случаев прощупывает патологию, определяет ее причину и патогенез. Если же нет этих специалистов, помощь может оказать травматолог, или ортопед, хирург-ортопед.
В первую очередь важна качественная диагностика, которая поможет поставить правильный диагноз, подобрать оптимальное лечение. Без постановки диагноза невозможно подобрать лечение, также невозможно вылечить человека. Поэтому в идеале посетить хорошего диагноста. Но в нашей стране все еще недостаточно распространена практика посещения диагностов. Такая схема практикуется в основном в США и Европе: когда человек идет к одному человеку, который проводит комплексное обследование и ставит единый диагноз на основании данных различных анализов, обследований, а также анализа всех полученных результатов и имеющихся сведений.
В крайнем случае, если поликлиника не располагает специалистами в подобных областях, стоит обратиться к терапевту, который и направит к нужным специалистам. При этом почти всегда в подобных случаях назначается консультация хирурга и невропатолога.
Обычно диагноз ставят по результатам осмотра: сильная болезненность. Отмечается снижение основных рефлексов. В первую очередь, можно диагностировать нарушение коленного рефлекса, нарушение нормального функционирования ахиллова сухожилия, и отсутствие соответствующих рефлексов. Наблюдаются симптомы Ласега.
Инструментальная диагностика
Не обойтись без применения инструментальных методов исследования. Основными методами являются такие методы, как рентгенологическое исследование, а также компьютерная и магнитно-резонансная томография. Это методы, которые максимально точно и в относительно короткие сроки позволяют определить причину точную локализацию патологии.
Основными целями такого исследования является определение того, на каком именно уровне (отделе позвоночника) произошло защемление. Проводится рентгенологическое исследование. КТ и МРТ применяют по отношению к пораженному участку.
Иногда может потребоваться электронейромиография - определяют не столько причины, сколько нарушение сократительной способности мышц. Происходит регистрация того, каким образом и с какой скоростью / интенсивностью проходят нервные импульсы.
Анализы
Лабораторные методы малоэффективны применяются в ходе диагностики люмбалгии редко. По-крайней мере, стандартные методы, такие как клинический и биохимический анализ крови, не покажут точную картину патологии. Но иногда могут потребоваться именно эти методы исследования. Например, если рентген или томография показывают защемление и сдавление нерва, при помощи анализов можно определить, что именно стало причиной сдавления. Например, можно использовать биохимический анализ крови для идентификации опухоли, определения места ее расположения. Нередко применяют обычный клинический анализ крови с целью определения наличия воспалительного процесса. Также с помощью этих анализов, можно определить какой тип воспаления имеет место быть – септический или асептический.
При подозрении на септический воспалительный процесс, развитие инфекционного процесса, при подозрении на дегенеративные процессы, имеет место быть исследование спинномозговой жидкости. Проводится забор пункции, после чего производят дальнейшее ее микробиологические исследование, микроскопию. Проводится бактериологический посев с целью дальнейшей идентификации воспалительного процесса и наличия инфекции.
Дифференциальная диагностика
В основе дифференциальной диагностики лежит необходимость дифференцировать различные виды патологии, которые имеют сходные черты, от собственно люмбалгии. Для дифференциации применяют преимущественно инструментальные методы исследования.
Торакалгия
Под этим диагнозом подразумевают защемление нерва в грудном отделе позвоночника. Ведущим симптомом является боль. Чаще всего торакалгия сопровождается также невралгией в межреберных участках.
Цервикалгия
Аналогичное поражение шейного отдела позвоночника (повреждается шейный нерв), вовлекаются также и близлежащие участки. Требуется обязательное лечение, поскольку повреждение шейного отдела может приводить к повышению кровяного давления, развитию устойчивой гипертонической болезни. Также может наблюдаться развитие шейного остеохондроза. Более того, цервикалгия сопровождается нарушением кровяного давления, мозгового кровообращения, что может приводить к гипоксическим изменениям головного мозга.
К кому обратиться?
Лечение люмбалгии
Лечение люмбалгии подразделяется на терапию в острый период, которая направлена на устранение острого воспалительного процесса, а также на поддерживающую терапию, которая применяется в период ремиссии, и в период стабилизации состояния при хронической патологии. Иногда поддерживающая терапия применяется как профилактическая, предотвращающая развитие люмбалгии и ишиаса в дальнейшем.
Профилактика
В основе профилактики лежит недопущение переохлаждения, сквозняков, регулярное выполнение физических упражнений, подвижный образ жизни, соблюдение правил гигиены при сидении за столом, при длительном пребывании в одном положении. Также важно правильно питаться, включать в рацион необходимое количество витамин, минералы.
Прогноз
Если своевременно определить причину и провести необходимое лечение, прогноз люмбалгии будет благоприятным. При этом необходимо выполнять необходимые рекомендации врача. Лечение будет длительным и комплексным. Нужно быть терпеливым и строго следовать всем рекомендациям врача. Если же с диагностикой и лечением затянуть – прогноз может быть непредсказуемым, вплоть до инвалидности.
Больничный лист
Все зависит от самочувствия, степени тяжести заболевания и проводимого лечения. Так, если болезнь протекает в легкой форме, и не требует специфического лечения, госпитализации, может быть дан больничный на 5-7 дней, поскольку из-за сильных болей трудоспособность все же ограничена.
Что касается умеренного и тяжелого течения заболевания, может потребоваться более тяжелое лечение, и даже госпитализация. В таком случае больничный может быть дан на срок от 7 дней до 2-3 месяцев. В тяжелых случаях, которые требуют серьезного лечения, госпитализации, дальнейшей реабилитации, может потребоваться больничный сроком до 7 месяцев. В дальнейшем обычно врач выписывает с рекомендацией сменить вид деятельности на более простую работу, не требующую серьезной физической нагрузки, или без гиподинамии.
Берут ли в армию с люмбалгией?
Однозначного ответа дать невозможно, поскольку решение принимается комиссией индивидуально в каждом отдельном случае. При этом анализируется комплекс сопутствующих факторов, особенности течения заболевания, проводимое лечения, прогноз заболевания. Известны, случаи, при которых люмбалгия не была помехой к воинской службе. Есть также случаи, при которых человека признавали не годным к службе в армии.
Last reviewed: 12.10.2018
