Медицинский эксперт статьи
Новые публикации
Кровотечения из язвы желудка и 12-перстной кишки
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
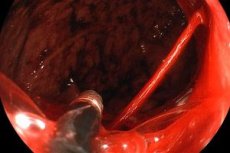
Язвенная болезнь осложняется кровотечением приблизительно у каждого десятого больного. По данным исследований явные кровотечения возникают у 10-15% больных язвенной болезнью, а скрытые кровотечения, выявляемые только с помощью реакции Грегерсена и не проявляющиеся клинически, сопровождают обострение заболевания. Язвы 12-перстной кишки кровоточат в 4-5 раз чаще, чем язвы желудка. Нередко кровотечение является первым признаком заболевания.
Механизм развития кровотечения заключается в том, что в области язвы происходит повреждение сосуда, и он начинает кровоточить. Если повреждается мелкий сосуд, то кровотечение очень незначительно, без клинических проявлений и выявляется лишь с помощью реакции Грегерсена.
Явные кровотечения из язвы характеризуются тремя основными синдромами:
- кровавой рвотой;
- дегтеобразным стулом;
- симптомами острой кровопотери.
Кровавая рвота - наиболее характерна для кровотечения из язвы желудка и значительно реже наблюдается при язве 12-перстной кишки. В последнем случае кровавая рвота наблюдается потому, что происходит заброс содержимого 12-перстной кишки с кровью в желудок. Желудочное содержимое при кровавой рвоте обычно имеет вид кофейной гущи (темно-коричневого цвета), что обусловлено превращением гемоглобина излившейся крови под влиянием соляной кислоты в соляно-кислый гематин, имеющий темный цвет. Кровавая рвота возникает вскоре после кровотечения, а иногда спустя некоторое время после него. Если кровотечение развивается очень быстро и количество излившейся крови велико, возможна рвота алой кровью
Дегтеобразный стул, melena (мелена) - важнейший признак кровотечения из дуоденальной язвы, наблюдается обычно после потери более 80-200 мл крови.
Мелена характеризуется жидкой или кашицеобразной консистенцией кала и его черным цветом. Под влиянием кишечной флоры происходит образование из гемоглобина излившейся крови сернистого железа, имеющего черный цвет. Типичный стул при мелене - черный, как деготь, неоформленный (жидкий, кашицеобразный), блестящий, липкий. Необходимо отличать мелену от псевдомелены, т.е. черного оформленного стула, связанного с приемом черники, висмута, черемухи, ежевики, препаратов железа. В отличие от истинной мелены при псевдомелене стул имеет нормальную консистенцию и форму.
Мелена может наблюдаться также при массивном кровотечении из язвы желудка. При этом кровь не только извергается из желудка в виде «кофейной гущи», но может и попадать в 12-перстную кишку.
Следует учесть, что при интенсивном кровотечении стул может не быть дегтеобразным и приобретать алую окраску.
Необходимо подчеркнуть, что при кровотечении из язвы 12-перстной кишки черный дегтеобразный стул появляется не в момент кровотечения, а спустя несколько часов или даже через сутки после него. Мелена наблюдается после однократной кровопотери обычно еще 3-5 суток.
Характерным признаком язвенного кровотечения является внезапное исчезновение болевого синдрома - симптом Бергмана.
Общие симптомы острой кровопотери
Выраженность общих симптомов острой кровопотери зависит от ее величины и скорости. Чем быстрее происходит кровотечение и массивнее кровопотеря, тем более выражены общие нарушения.
Объем циркулирующей крови (ОЦК) составляет 2.4 л/м2 поверхности тела у женщин и 2.8 л/м2 поверхности тела у мужчин или 70 мл/кг массы тела у мужчин и 65 мл/кг - у женщин. Средний ОЦК взрослого человека с массой тела 70 кг составляет 5 л, из которых 2 л приходится на клеточные элементы (эритроциты, лейкоциты, тромбоциты), 3 л - на плазму.
Потеря крови около 10% ОЦК (400-500 мл) либо не вызывает общих симптомов (т.е. явлений шока, падения АД, нарушений сознания и другой симптоматики), либо общие нарушения будут слабо выражены (легкая тошнота, познабливание, сухость и солоноватый привкус во рту, общая слабость, небольшая тенденция к снижению АД).
Потеря крови около 10-15% ОЦК хорошо и быстро компенсируется организмом путем выброса в кровоток депонированной крови.
Потеря крови около 15-25% ОЦК (700-1300 мл) вызывает развитие I стадии геморрагического шока (компенсированный, обратимый шок). Эта стадия шока хорошо компенсируется активацией симпатоадреналовой системы, высоким выбросом катехоламинов, периферической вазоконстрикцией. В этой фазе появляется следующая симптоматика:
- больной в сознании, спокоен или иногда несколько возбужден (взволнован);
- кожа бледна, руки и ноги холодны;
- подкожные вены на руках в спавшемся состоянии;
- пульс учащен до 90-100 в 1 мин, слабого наполнения;
- АД остается нормальным или имеет тенденцию к снижению;
- наблюдается олигурия, количество отделяемой мочи снижается наполовину (при норме 1-1.2 мл/мин или 60-70 мл/ч).
Потеря крови около 25-45% ОЦК (1300-1800 мл). При такой величине кровопотери развивается декомпенсированный обратимый геморрагический шок. При этом активация симпатоадреналовой системы и высокое периферическое сопротивление не могут компенсировать резко снизившийся вследствие кровопотери сердечный выброс, что ведет к снижению системного АД и развитию следующей симптоматики:
- бледность кожи выражена значительно;
- цианоз видимых слизистых (губ, носа);
- одышка;
- тахикардия, глухие тоны сердца;
- пульс очень слабого наполнения, частота пульса до 120-140 в 1 минуту;
- АД систолическое ниже 100 мм рт. ст., низкое пульсовое давление;
- олигурия (диурез менее 20 мл/ч);
- сознание сохранено, но больные беспокойны, возбуждены.
Одышка обусловлена ухудшением кровотока головного мозга, а также развитием разной степени выраженности «шокового легкого» вследствие нарушения проницаемости сосудов малого круга и переполнения легких кровью в связи с шунтированием крови. Симптоматика шокового легкого развивается постепенно, через 24-48 ч и помимо одышки проявляется кашлем, рассеянными сухими хрипами в легких, а в тяжелых случаях (в терминальной фазе) картиной отека легких.
Кровопотеря 50% ОЦК и более (2000-2500 мл) вызывает развитие тяжелейшего геморрагического шока (некоторые авторы называют его декомпенсированным, необратимым). Последний термин в определенной степени условен, так как своевременно и правильно проведенная терапия даже в этой стадии может привести к улучшению состояния больного.
Основные клинические симптомы:
- больной без сознания;
- кожа очень бледна, покрыта холодным липким потом;
- одышка;
- пульс нитевидный, частота его больше 140 в 1 минуту;
- систолическое артериальное давление иногда не определяется;
- характерна олигоанурия.
Лабораторные и инструментальные данные при остром кровотечении из язвы желудка или 12-перстной кишки
- Общий анализ крови. Развивается постгеморрагическая анемия. Однако степень анемии не является показателем количества потерянной крови, так как при острой кровопотере уменьшается объем сосудистого русла. В первые часы при большой кровопотере может наблюдаться умеренно выраженное снижение гемоглобина и количества эритроцитов. Через 1-2 дня после остановки кровотечения развивается нормохромная или гипохромная анемия (за счет гемодилюции - перехода жидкости из интерстициальных пространств в сосудистое русло с целью увеличения объема ОЦК). Возможно также снижение числа лейкоцитов и тромбоцитов.
- ЭКГ. Отмечается синусовая тахикардия, иногда различные виды экстрасистолий. Характерны диффузные изменения миокарда в виде снижения интервала ST книзу от изолинии и значительное уменьшение амплитуды зубца Т в грудных и стандартных отведениях. У лиц пожилого возраста возможно появление отрицательного симметричного зубца Т, как проявление ишемических изменений в миокарде.
- Рентгенография легких при тяжелой степени геморрагического шока выявляет картину отека легких (уменьшение прозрачности легочной ткани, появление очагов инфильтрации, прикорневого затемнения в виде «бабочки»).
- Фиброгастродуоденоскопия. При подозрении на язвенное кровотечение, а тем более при язвенном кровотечении должна обязательно проводиться ургентная ФГДС с диагностической и лечебной целью. Если при ФГДС обнаруживается кровоточащий сосуд, он, по возможности, должен быть коагулирован при помощи диатермо- и лазерной коагуляции с целью остановки кровотечения.
Определение степени кровопотери
Для определения степени кровопотери предложены различные методики. Большинство из них оценивает степень кровопотери по отношению к ОЦК.
Вычисление шокового индекса Алъговера
Шоковый индекс Альговера - это отношение частоты пульса к уровню систолического артериального давления.
Определение степени кровопотери по шоковому индексу Альговера
|
Показатели шокового индекса |
Объем кровопотери |
|
0.8 и менее |
10% ОЦК |
|
0.9-1.2 |
20% ОЦК |
|
1.3-1.4 |
30% ОЦК |
|
1.5 и более |
40% ОЦК |
|
Около 0.6-0.5 |
Нормальный ОЦК |
Определение степени кровопотери по Брюсову П. Г. (1986)
В основе метода лежит определение следующих показателей:
- общее состояние больного;
- величина артериального давления;
- частота пульса;
- величина гемоглобина и гематокрита.
Различают четыре степени тяжести кровотечения.
Легкая степень кровотечения:
- дефицит ОЦК не превышает 20%;
- состояние больного удовлетворительное;
- возможно наличие слабости, головокружения;
- частота пульса до 90 в 1 минуту;
- Артериальное давление нормальное или имеется тенденция к небольшому его снижению;
- содержание гемоглобина выше 100 г/л;
- гематокрит более 0.30.
Средняя степень тяжести кровопотери:
- дефицит ОЦК в пределах 20-30%;
- состояние больного средней тяжести;
- отмечается выраженная общая слабость, головокружение, потемнение перед глазами;
- частота пульса до 100 в 1 минуту;
- умеренная артериальная гипотензия;
- содержание гемоглобина 100-70 г/л;
- гематокрит 0.30-0.35.
Тяжелая степень кровопотери:
- дефицит ОЦК 30-40%;
- состояние больного тяжелое;
- резкая слабость, сильное головокружение, одышка, возможны боли в области сердца (преимущественно у пожилых и пациентов с ИБС);
- частота пульса 100-150 в 1 минуту;
- АД систолическое снижается до 60 мм.рт.ст.;
- содержание гемоглобина 70-50 г/л;
- гематокрит менее 0.25.
Крайне тяжелая степень кровопотери:
- дефицит ОЦК свыше 40%;
- состояние больного крайне тяжелое;
- больной без сознания, покрыт холодным потом, кожа бледная, цианоз слизистых оболочек, одышка;
- пульс и артериальное давление не определяются;
- гемоглобин ниже 50 г/л;
- гематокрит менее 0.25-0.20.
 [15],
[16],
[17],
[18],
[19],
[20]
[15],
[16],
[17],
[18],
[19],
[20]
Определение степени кровопотери по Г. А. Барашкову (1956)
Метод Г. А. Барашкова основан на определении относительной плотности крови с использованием серии растворов меди сульфата с относительной плотностью от 1.034 кг/л до 1.075 кг/л.
Каплю венозной гепаринизированной крови опускают во флаконы с растворами меди сульфата. Если плотность крови ниже плотности данного раствора, капля сразу всплывает, если выше - тонет. Если капля крови остается взвешенной в течение 3-4 с, это указывает на соответствие их плотности.
Кровотечение из язвы желудка и 12-перстной кишки необходимо дифференцировать с кровотечениями из пищевода, желудка и кишечника другой этиологии.

