Медицинский эксперт статьи
Новые публикации
Поддиафрагмальный абсцесс
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
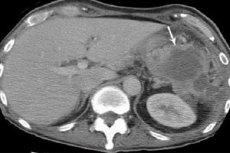
Когда внутреннее инфекционное воспаление тканей, сопровождаемое их разрушением и гнойным расплавлением, классифицируется как поддиафрагмальный абсцесс, это означает, что гнойник (ограниченное капсулой скопления гноя) расположен в подреберной зоне брюшной полости – в пространстве между разделяющей грудную и брюшную полости диафрагмой и верхней частью таких абдоминальных органов, как печень, селезенка, желудок и поперечная ободочная кишка.
Код по МКБ-10
Эпидемиология
По статистике, более чем в 83% случаев образование поддиафрагмальных абсцессов непосредственно связано с острыми формами заболеваний органов брюшной полости; и в двух третях случаев это результат оперативного вмешательства при данных болезнях.
У 20-30% пациентов поддиафрагмальный абсцесс образуется после удаления перфорированного гнойного аппендицита; 50% – после операций, связанных с желудком, двенадцатиперстной кишкой, желчным пузырем и желчными путями; практически у 26% – при гнойном воспалении поджелудочной железы.
Менее чем в 5% случаев поддиафрагмальный абсцесс развивается без предрасполагающих обстоятельств.
Правостронние поддиафрагмальные абсцессы диагностируются в 3-5 раз чаще, чем левосторонние; доля двусторонних очагов нагноения не превышает 4-5% случаев.
Причины поддиафрагмального абсцесса
Согласно данным клинической хирургии, в большинстве случаев причины поддиафрагмального абсцесса связаны с операциями: по поводу прободной язвы желудка или двенадцатиперстной кишки; острого перфорированного аппендицита; удаления кист или желчного пузыря (холецистэктомии); удаления из желчевыводящих протоков камней (холедохолитотомии) или реконструкции протоков; спленэктомии (удаления селезенки) или резекции печени. Образование поддиафрагмального абсцесса является крайне опасным осложнением таких операций.
Также поддиафрагмальный абсцесс могут вызвать комбинированные травмы торакоабдоминальной локализации; острые воспаления желчного пузыря, желчных путей или поджелудочной железы (гнойный панкреатит). Абсцесс данной локализации может быть результатом прорыва внутрипеченочного пиогенного или амебного абсцесса или гнойной эхинококковой кисты. В редких случаях нагноительный процесс обусловлен паранефритом или генерализованной септикопиемией.
Как правило, абсцесс в поддиафрагмальной зоне формируется внутри брюшной полости в виде переднего, верхнего, заднего, преджелудочного, надпеченочного или околоселезеночного абсцессов. Также они могут быть срединными, право- и левосторонними (чаще – правосторонними, то есть над печенью).
Отмечается расположение гнойника за брюшиной – в клетчатке ретроперитонеального пространства, которое занимает место ниже диафрагмы вплоть до расположенных ниже органов малого таза. Такой забрюшинный поддиафрагмальный абсцесс возникает из-за инфекции, попадающей сюда с током лимфы или крови при гнойном воспалении аппендикса, поджелудочной железы, надпочечников, почек или кишечника.
Факторы риска
Факторы риска развития послеоперационного поддиафрагмального абсцесса, как и других инфекционных осложнений в хирургии, включают наличие у пациентов сахарного диабета или серьезных нарушений функции почек; большая потеря крови, детский и пожилой возраст, а также прием глюкокортикостероидов или цитостатиков, снижающих общий иммунитет. Хронический синдром чаще наблюдается у больных, которые ранее принимали антибиотики.
Патогенез
Патогенез формирования поддиафрагмального абсцесса заключается в воспалительной реакции, индуцированной совокупностью аэробных и анаэробных бактерий (Staphylococcus spp., Streptococcus spp., Escherichia coli, Pseudomonas aeruginosa, Klebsiella spp., Bacteroides fragilis и др.), присутствующих в воспаленном органе, а также из-за бактериальной контаминации – инфицирования зоны оперативного вмешательства внутрибольничными микробами.
В результате активизации макрофагов и других иммунокомпетентных клеток в месте внедрения бактерий – вокруг пиогенной полости с погибшими клетками и лейкоцитами – формируется соединительнотканная капсула, отделяющая зону нагноения от здоровых тканей и постоянно пополняющаяся гнойным экссудатом.
Симптомы поддиафрагмального абсцесса
Врачи обращают внимание на то, что симптомы поддиафрагмального абсцесса типичны для внутриполостных воспалительных процессов с гнойной экссудацией, но их интенсивность зависит от течения этиологически связанного заболевания и локализации нагноения. И клинические особенности проявления данной патологии могут колебаться от тяжелой острой болезни до коварного хронического процесса с перемежающейся лихорадкой, потерей аппетита и веса, анемией и неспецифическими симптомами.
Первые признаки проявляются недомоганием и состоянием общей слабости. Очень быстро присоединяется резкое повышение температуры тела (до +38,5-40°С) в дневное время с некоторым снижением ночью, то есть налицо длительная лихорадка с приступами озноба и ночным гипергидрозом.
Симптоматика поддиафрагмального абсцесса также включает: боли под реберной дугой, над 8-11 ребрами (при пальпации живота – напряжение мышц и боли в правом верхнем квадранте), боли отдают плечо и под лопатку и усиливаются при глубоком дыхании; кашель, частое и поверхностное дыхание (при этом часто подложечная область на вдохе западает); икота, отрыжка, плохой запах изо рта, тошнота и рвота. Многие больные принимают вынужденное полусидячее положение.
Со стороны крови наблюдается повышение числа лейкоцитов (лейкоцитоз) и ускорение оседания эритроцитов (СОЭ). При рентгенографии приблизительно у 80% пациентов обнаруживается наличие плевральной жидкости, и у трети из них – пузырьки газа над жидкостью.
Осложнения и последствия
Последствия и осложнения поддиафрагмального абсцесса: перфорация пиогенной капсулы через диафрагму и попадание гнойного экссудата в легкие и плевральную полость (эмпиема легких, пиоторакс, реактивный плеврит), в перитонеальную полость или околосердечную сумку (перикард), а также в просвет кишечника. При отсутствии лечения или ошибочном диагнозе последствия поддиафрагмального абсцесса – перитонит, сепсис, септический шок и летальный исход.
Диагностика поддиафрагмального абсцесса
Чтобы диагностика поддиафрагмального абсцесса проводилась своевременно, в хирургии существует правило: у любого пациента с лихорадкой неясного происхождения, который имел полостную операцию (даже если операция была выполнена несколькими месяцами ранее) следует подозревать хронический внутрибрюшной, в первую очередь, поддиафрагмальный абсцесс.
Обследование обязательно включает анализы крови, а инструментальная диагностика – рентгенографическое обследование (в двух проекциях), ультразвуковое исследование и компьютерную томограмму брюшной полости и области диафрагмы.
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Очень большое значение имеет дифференциальная диагностика - из-за локализации нагноения во внутригрудной части брюшной полости. Существующие диагностические критерии (по составу крови и инструментальной визуализации) способствуют правильному выявлению данной разновидности гнойно-воспалительного процесса.
Лечение поддиафрагмального абсцесса
Лечение поддиафрагмального абсцесса – это оперативное лечение, которое проводится в условиях стационара.
Проводится трансторакальное (трансплевральные) или трансабдоминальное вскрытие поддиафрагмального абсцесса и удаление гноя из его полости (с помощью отсоса). Затем полость промывают антисептическими средствами и устанавливают дренажи с ушиванием раны.
После этого продолжается медикаментозное лечение, и здесь основные лекарства – антибиотики. В первую очередь, путем парентерально введения применяются препараты группы цефалоспоринов: Цефотаксима, Цефазолина, Цефтриаксона и др., которые вводятся либо внутримышечно, либо внутривенно (капельно) – по 0,25-0,5 г каждые 8 часов (в тяжелых случаях по 1-2 г).
Также используют Флуклоксациллин, Триметоприм-сульфаметоксазол (Бисептол, Бактрим, Ко-тримоксазол, Септрим и др. торговые названия), Клиндамицин (Далацин, Клиндацин, Клицимин).
Антибиотик-линкозамид Клиндамицин назначают в виде инъекций – по 2,5-2,8 г в сутки. Среди его противопоказаний отмечаются только наличие энтерита или колита. Однако, как и все антибактериальные средства, данное лекарство может давать побочные эффекты (изменения со стороны крови, крапивницу, снижение АД, боль в животе, тошноту, диарею, дисбиоз кишечника).
Прогноз
Прогноз исхода интраабдоминального абсцесса в поддиафрагмальной области – при его среднестатистической летальности 10-20% – определяется специалистами с четом нескольких факторов. И ключевым условием безопасности для жизни пациентов является своевременное вскрытие поддиафрагмального абсцесса и адекватная последующая терапия.


 [
[