Медицинский эксперт статьи
Новые публикации
Операция шунтирования желудка: отзывы и результаты
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
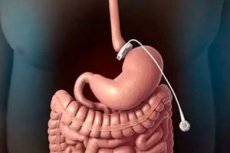
В некоторых случаях для лечения ожирения – хронического эндокринно-метаболического расстройства организма – применяется бариатрическая хирургия, и одним из наиболее распространенных типов операций является шунтирование желудка. В ходе данной операции хирурги уменьшают объем желудка и реконструируют часть прилегающей к нему тонкой кишки.
Показания
Бариатрическое шунтирование желудка или бариатрическая гастроэнтеростомия может применяться при патологическом ожирении, не поддающемся консервативному лечению (с помощью низкокалорийной диеты и энергосжигающих физических нагрузок), и одного желания «уменьшить» желудок для снижения веса здесь недостаточно.
Показания к проведению шунтирования желудка включают диагностированное ожирение 3-й степени (или морбидное ожирение) – когда ИМТ (индекс массы тела) равен или превышает показатель 40 (напомним, что нормальный ИМТ составляет 18,5-25). То есть масса тела, по мнению западных специалистов, должна быть выше нормальной на 45-50 кг (в отечественной бариатрической хирургии этот показатель выше и составляет в среднем около 80 кг).
Операция может назначаться при указанной степени ожирения, если пациент серьезно страдает от сопутствующих заболеваний, в частности, при наличии в анамнезе выраженной артериальной гипертензии, сахарного диабета II типа, дегенеративных патологий суставов (остеоартроза) или артрита, сердечно-сосудистых заболеваний, синдрома хронической гиповентиляции легких или апноэ во время сна.
Также в истории болезни кандидатов для проведения данной операции должны быть зафиксированы безуспешные попытки избавиться от лишнего веса с помощью контролируемого изменения диеты.
Где можно сделать шунтирование желудка? Данная операция проводится в клиниках гастроэнтерологического профиля, где есть специалисты, владеющие техникой выполнения гастроэнтеростомии, либо в специализированных отделениях эндоскопической (лапароскопической) абдоминальной хирургии. При этом бесплатное шунтирование желудка – как бариатрической операции – не предусмотрено.
Подготовка
Подготовка к операции по шунтированию желудка состоит в таком же комплексном предоперационном обследовании, какое проводят пациентам перед абдоминальными полостными операциями. Анамнез и физическое обследование призваны заранее выявить сопутствующие заболевания, которые могут спровоцировать осложнения.
Обычно требуется клинический и биохимический анализ крови (на уровень свертываемости, содержание липидов, гормонов щитовидной железы, ферритина).
Делается ЭКГ, рентген грудной клетки, УЗИ желудка и кишечника или гастроэндоскопия (для определения возможной желудочной патологии). Желчный пузырь, селезенка и печень также обследуются с помощью ультразвуковой сонографии.
Кроме того, подготовка включает предоперационную жидкую диету (в течение одной-двух недель до операции) – для снижения количества жира в печени и селезенке. В состав диеты входят протертые супы-пюре и овощные пюре; протеиновые коктейли; рисовый отвар; напитки без сахара, кофеина и углекислого газа; овощные соки. Причем напитки следует употреблять через полчаса после приема пищи.
Также за неделю до операции прекращается прием некоторых лекарственных препаратов, в том числе, антикоагулянтов, стероидов, НПВС, оральных контрацептивов, витамина Е.
Если пациент курит, то за несколько недель до операции он должен отказаться от этой привычки, так как курение замедляет восстановление и увеличивает риски осложнений.
 [11]
[11]
Техника проведения шунтирования желудка
На сегодняшний день техника проведения желудочного шунтирования заключается в разделении желудка (путем прошивания с помощью титановых скрепок) на две части, с объемом верхней части не более 30-50 мл. С дистальной стороны меньшей части (которая будет выполнять все функции желудка) подшивают аксиально рассеченную тощую кишку (отводящую часть), то есть формируют анастомоз. Остальная (большая по объему) часть желудка механически исключается из пищеварительного процесса.
Минимально инвазивное лапароскопическое шунтирование желудка выполняется без лапаротомии – ограниченным доступом через 4-6 небольших надрезов (портов): через один вводится соединенный с видеокамерой эндоскоп, а другие обеспечивают доступ специализированных хирургических инструментов. Хирургические манипуляции визуализируются на мониторе.
Уменьшением объема желудка достигается главная цель бариатрической гастроэнтеростомии – сокращение количества пищи, которая может употребляться пациентом за один прием, а, значит, перевариваться и усваиваться (всасываясь в тонком кишечнике). Таким образом, организм будет получать меньше калорий из потребляемой пищи.
Кроме того, «изменение маршрута» пищи в ЖКТ – ее поступление в начальные отделы тощей кишки, минуя полость желудка (то есть в обход его, через анастомоз) – приводит к появлению ощущения сытости и отсутствию аппетита. Специалисты связывают это с тем, что пища, попадающая непосредственно в проксимальную часть тощей кишки, снижает выработку грелина – регулирующего аппетит пептидного гормона.
Противопоказания к проведению
Поскольку шунтирование желудка относится к сложным комбинированным хирургическим вмешательствам по созданию желудочно-кишечного анастомоза, оно противопоказано при ИМТ ниже 35.
Также противопоказания к проведению шунтирования желудка касаются пациентов старше 60-ти лет; имеющегося воспаления слизистой оболочки пищевода (эзофагита). Не делается данная операция при психических расстройствах и в случаях алкогольной или наркотической зависимости пациентов.
Шунтирование желудка проводят под общим наркозом, и операция может длиться от двух до четырех часов. Поэтому хирурги учитывают и наличие противопоказаний к общей анестезии: серьезных нарушений сердечного ритма, постинфарктного и постинсультного состояний, церебральных сосудистых патологий, бронхиальной астмы в тяжелой форме и некоторых других.
Последствия после процедуры
Данное хирургическое вмешательство могут сопровождать как осложнения после процедуры, так и многочисленные отдаленные негативные последствия шунтирования желудка.
В числе главных послеоперационных осложнений гастрошунтирования, которые происходят почти в четверти случаев, отмечаются раннее возникновение утечки анастомоза (в 2% случаев), внутрибрюшные инфекции (около 3% случаев), кровоизлияние желудочно-кишечного тракта (1,9%) и легочная эмболия (0,4%). Не исключена вероятность повреждения желудка, кишечника или других органов во время операции. По некоторым оценкам, смертность в течение первого месяца после операции колеблется от 2,5 до 5% случаев, а в течение шести месяцев после операции – 0,5%.
А со временем последствия шунтирования желудка могут проявляться в виде грыжи (у 0,5% прооперированных), появления в желчном пузыре камней (у 6-15% пациентов), стеноза желудка (4,7% случаев), кишечной непроходимость из-за образования спаек (1,7%). Дефицит витаминов B12 и D, фолиевой кислоты, кальция и железа могут привести к развитию вторичного гиперпаратиреоза, костной резорбции и железодефицитной анемии. Также отмечаются случаи гастрита и язвенной болезни желудка.
По этой причине рекомендуется посещать врача ежеквартально в течение первого года после шунтирования желудка; в течение второго года – два раза в год, а затем ежегодно (со сдачей развернутого биохимического анализа крови).
Уход после процедуры
Большинство пациентов находятся в клинике в течение трех-четырех дней после операции, но садиться в кровати и понемногу ходить врачи рекомендуют уже в первый день.
Уход после процедуры включает обеспечение стерильности послеоперационной раны, катетера (он обязательно устанавливается при лапаротомическом шунтировании), лекарственного предупреждения образования тромбов, обезболивания и др.
Медперсонал отслеживает АД, состояние газообмена в легких и общего обмена веществ после операции (полный анализ крови, с протромбиновым временем и уровнем электролитов, функции почек и печени).
Для профилактики тромбоза глубоких вен после бариатрической хирургии их состояние оценивается на основе УЗИ или ангиографии. Пациентам рекомендуется использование компрессионного трикотажа на ногах.
Сразу после проведения операции – первые двое суток – употреблять что-либо из пищи или напитков строго запрещено.
Диета и питание после шунтирования желудка
Диета после шунтирования желудка в течение первой недели (за вычетом первых послеоперационных дней) допускает употреблять только прозрачные жидкости (не более 30-45 мг в час); это может быть вода (без газа), обезжиренное молоко или бульон, сок без сахара.
Следующие две недели пациент питается только жидкой пищей, состоящей из белковых коктейлей, перетертого с обезжиренным молоком или бульоном нежирного мягкого сыра, творога или отварного белого мяса (65 г белка в день). Кроме того, следует выпивать не менее 1,5-1,6 л воды в сутки: маленькими порциями, медленно, примерно за полчаса до еды и через каждый час после приема пищи.
Обязательно ежедневно принимаются назначенные врачом поливитамины и препараты железа, а также цитрат кальция (по 0,4 г дважды в сутки).
Диета и питание после шунтирования желудка на 4-5 неделях включает постепенное введение мягкой пищи – измельченного отварного мяса (постной курятины, индюшатины), рыбы (также отварной) и вареных овощей. Рекомендации относительно употребления воды те же. К уже принимаемым витаминам и минеральным веществам добавляется витамин D3 (в день по 1000 МЕ).
На шестой неделе пациенты начитают употреблять твердую пищу. Но это не означает, что можно есть все. Диета ограничивает общее суточное потребление до 800-1200 ккал в течение первого года и до 1500 ккал, спустя 1,5 года поле шунтирования желудка. Также следует избегать продуктов, которые плохо усваиваются (говядины, свинины, цельного зерна, грибов, винограда, кукурузы, бобовых), цельного молока, консервов, жирной и острой пищи, сладостей.
Эксперты в области бариатрии предупреждают: обжорство после шунтирования желудка исключается. На физиологическом уровне перееданию препятствует так называемый демпинг-синдром, который возникает вследствие слишком быстрого или чрезмерного поглощения пищи (особенно сладкой и жирной). Желудок, уменьшенный оперативным путем, просто «сбрасывает» пищу в тонкую кишку, что вызывает рвоту, диарею, вздутие живота, слабость, мышечные судороги, гипергидроз, учащенное сердцебиение (это длится, как правило, в течение одного-двух часов). Так что пациенты после шунтирования желудка, пару раз попытавшиеся вернуться к привычке «плотно поесть», просто перестают проводить «эксперименты» над своим желудком.
Размер порции при каждом приеме пища не должен быть больше вашего кулака.
Отзывы и результаты
Как отмечают эксперты American Society for Metabolic and Bariatric Surgery (ASMBS), прогностические результаты бариатрического шунтирования желудка – избавление от 50-60% лишних килограммов в течение первых 12-ти месяцев после операции: в среднем по 5-7 кг в месяц.
Важно понимать, что с течение времени потеря веса будет сокращаться и в долгосрочной перспективе, в значительной степени, все будет зависеть от образа жизни: здорового питания и физической активности.
Отзывы некоторых пациентов свидетельствуют о том, что наибольший сброс веса шунтирование желудка дало в первые 6-8 месяцев после его проведения. Многие подчеркивают факт снижения АД, нормализацию уровня глюкозы и снижение уровня холестерина в крови.

