Медицинский эксперт статьи
Новые публикации
Сирингомиелия шейного и грудного отдела позвоночника
Последняя редакция: 04.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Если перевести с греческого языка, термин «сирингомиелия» буквально означает «пустота в спинном мозге». Патология представляет собой хроническое нарушение ЦНС, для которого характерно формирование заполненных жидкостью полостей в спинномозговом веществе. Реже заболевание затрагивает и продолговатый мозг.
Сирингомиелия обусловлена поражением глиальной ткани, или становится результатом пороков развития краниовертебрального перехода. Заболевание относится к ряду неизлечимых патологий, диагностируется при помощи магнитно-резонансной томографии. [1]
Код по МКБ-10
Эпидемиология
Сирингомиелию относят к хроническим прогрессирующим патологиям нервной системы. Для этого нарушения характерно формирование в спинном мозге (чаще в нижне-шейном или верхне-грудном сегменте) своеобразных полостей, влекущих за собой потерю в соответствующих зонах некоторых видов чувствительности. Проблема может распространяться и на продолговатый мозг. При вовлечении в процесс варолиева моста пациенту ставят диагноз сирингобульбии. Крайне редко отмечается поражение поясничного отдела, а также полное поражение позвоночного столба.
Сирингомиелия поражает по большей части мужчин (примерно 2:1). Клиническая симптоматика обычно обнаруживается в молодом возрасте (около 25 лет), реже – в 35-40 лет.
Более чем половина случаев заболевания сочетается с синдромом Арнольда-Киари. [2], [3]
Истинная сирингомиелия обычно сопровождается врожденными деформациями и дефектами развития позвоночного столба, такими как искривления, неправильная конфигурация грудной клетки, нарушения прикуса, асимметрия лицевой части черепа и прочих скелетных сегментов, ушная дисплазия, раздвоение языка, добавочные пальцы или соски грудных желез и пр. Истинная форма заболевания встречается более чем в 30% случаев и является семейной, а диагностируется преимущественно у представителей мужского пола. Во всех остальных случаях сирингомиелию связывают с дефектами краниовертебрального перехода, которые влекут за собой расширение канала спинного мозга. В области максимального расширения серое вещество подвергается разрушению, что и становится причиной появления характерных симптомов. Менее частыми причинами становятся травмы позвоночника, кровоизлияния, спинномозговой инфаркт.
Степень распространения сирингомиелии составляет около 3-х случаев на сотню тысяч человек. Некоторые исследования показали, что распространенность сирингомиелии составляет от 8,4 на 100 000 до 0,9 на 10 000 с учетом этнических и географических различий. [4], [5] Примерно в 75% случаев ограничение или утрата трудоспособности происходит в молодом и среднем возрасте (20-45 лет). [6]
Причины сирингомиелии
Сирингомиелия бывает врожденной или приобретенной:
- Врожденная форма является следствием неправильного развития позвоночного столба и спинного мозга в эмбриональном периоде. Глиальные клетки, призванные защищать нервные структуры, созревают слишком медленно, а некоторые из них продолжают расти уже по окончанию формирования ЦНС.
- Приобретенная форма становится результатом опухолевых процессов, спазмов, травматических повреждений позвоночника, острых инфекционно-воспалительных заболеваний.
Любая из указанных форм сопровождается формированием избыточного числа дополнительных нейроглий. На фоне их постоянного отмирания формируются полости с внутренней выстилкой из глиальной ткани. Через подобное ограждение без труда проникает жидкость, поэтому пустоты быстро наполняются спинномозговой жидкостью: формируются кистозные элементы, которые постепенно увеличиваются. Следующим этапом становится увеличение давления на рядом расположенные структуры, что приводит к болевому синдрому, утрату разных видов чувствительности в конечностях и теле. [7]
Основными причинами такой патологии считаются следующие:
- врожденные аномалии ЦНС;
- опухоли с распространением в спинномозговые структуры и нижний отдел головного мозга;
- травматические повреждения и аномалии развития позвоночного столба;
- патологическое сужение позвоночного канала;
- поражение зоны перехода основания черепа к позвоночному столбу;
- чрезмерные физические нагрузки.
На сегодняшний день специалисты продолжают исследовать факторы риска, способные привести к развитию сирингомиелии.
Факторы риска
Среди факторов, способствующих развитию сирингомиелии, наиболее значимую роль играют:
- острые и хронические инфекционно-воспалительные патологии респираторной системы;
- тяжелые физические нагрузки;
- травмы, воспалительные и опухолевые процессы, затрагивающие позвоночный столб; [8]
- неудовлетворительные профессиональные и бытовые условия.
К дополнительным факторам можно отнести:
- Курение – значительно повышает риск появления проблем со стороны позвоночного столба, так как способствует снижению уровня кислорода в крови, что влечет за собой появление трофических нарушений в тканях.
- Избыток веса оказывает дополнительную нагрузку на позвоночник. Иногда облегчить симптомы заболевания удается, только лишь устранив лишние килограммы.
- Слишком высокий рост (у мужчин – более 180 см, у женщин – более 175 см).
Патогенез
Сирингомиелия развивается вследствие нарушения, происходящего в спинномозговых структурах. В спинном мозге пациентов формируются микроскопические полостные участки. Вокруг них разрастается соединительная ткань (вместо нервной ткани), что приводит к сдавливанию и нарушению чувствительных каналов, по которым проводится болевая и температурная чувствительность. [9]
Даже при врожденной этиологии заболевания, появление и дальнейшее развитие патологических изменений в спинном мозге обусловлены преимущественно внешними раздражителями. Воздействие извне способствует проявлению внутреннего нарушения, что и влечет за собой развитие сирингомиелии. [10]
Ученые заметили, что у большинства пациентов заболевание появляется у лиц, систематически сталкивающихся с тяжелыми физическими нагрузками. Это подтвердил и тот факт, что внедрение в производство механизации труда привело к уменьшению частоты заболеваемости сирингомиелии. [11]
В настоящее время все чаще у пациентов с диагностированной сирингомиелией отмечают в качестве причины заболевания такие факторы:
- перенесенная травма, ушибы спины;
- переохлаждение, продолжительное пребывание в холодных условиях;
- курение, злоупотребление алкоголем;
- отсутствие внимания к собственному здоровью, игнорирование первых признаков патологии, самолечение, несвоевременное обращение к врачу.
В медицине выделяют такие типы патогенеза заболевания:
- нарушение циркуляции ликвора в зоне задней черепной ямки и спинного мозга, произошедшее вследствие сбоя на эмбриональном этапе развития;
- неправильное смыкание медуллярной трубки с образованием заднего шва, что происходит в результате костных дефектов и глиоматоза с последующим распадом и формированием полостных и щелевых изменений.
Генетико-конституционные нарушения обнаруживаются в виде специфических дизрафических признаков, которые передаются аутосомно-доминантным способом и являют собой предрасположенность к патологии. Дефекты образования медуллярной трубки и краниовертебрального соединения обеспечивают лишь благоприятные условия для развития патологии. [12]
Патогенетическую роль играют травмы позвоночного столба и спинного мозга, физические микротравмы. Проблема чаще всего затрагивает шейный и верхне-грудной отдел спинного мозга, реже – нижне-грудной и пояснично-крестцовый отдел. [13]
У некоторых пациентов патологический процесс распространяется на область продолговатого мозга (в виде сирингобульбии), реже – на область моста и внутренней капсулы. [14]
Симптомы сирингомиелии
У большинства пациентов, страдающих сирингомиелией, полостные участки формируются в области задних рогов спинного мозга. Именно там расположены чувствительные нервные клетки, ответственные за болевые и температурные ощущения. На кожных покровах больного человека можно определить целые зоны, на которых не определяется чувствительность. Чаще всего их обнаруживают на руках и теле – по типу «полукуртки» и «куртки», что соответствует одностороннему и двустороннему поражению.
Подробно о симптомах и видах сирингомиелии читайте здесь.
Осложнения и последствия
Осложнениями сирингомиелии могут стать:
- мышечная атрофия, контрактуры;
- вторичное инфицирование, развитие воспаления легких, бронхопневмонии, цистита, пиелонефрита;
- попадание инфекции в ранки и повреждения на коже, развитие гнойных процессов, вплоть до септических осложнений;
- развитие бульбарного паралича, следствием которого могут стать остановка дыхательной функции и гибель пациента.
Специалисты отмечают, что сирингомиелия чаще всего принимает вялотекущий характер и редко приводит к развитию тяжелых состояний. Исключение составляет агрессивная прогрессирующая форма заболевания, при которой формирование спинномозговых полостей продолжается. Подобная патология уже представляет опасность не только для здоровья, но и для жизни пациента: требуется срочное хирургическое лечение.
В целом, течение сирингомиелии сложно предсказать: заболевание протекает с чередованием периодов стабильной и прогрессирующей динамики. Прогрессирование может наблюдаться на протяжении от нескольких недель до нескольких лет, с резкими ухудшениями и столь же резкими замедлениями развития. Под воздействием провоцирующих факторов (сильный кашель, интенсивное движение головой и пр.) может развиваться острая клиническая картина у ранее бессимптомного больного.
Качество жизни пациентов сравнимо с таковым у лиц, страдающих сердечной недостаточностью или злокачественными опухолевыми процессами.
Возможными послеоперационными осложнениями считаются такие:
- истечение цереброспинальной жидкости (ликворея);
- псевдоменингоцеле;
- шунтовое смещение;
- преходящая неврологическая недостаточность.
Частота таких осложнений после операции относительно небольшая.
Основным последствием сирингомиелии считается миелопатия, способная прогрессировать до параплегии и тетраплегии, вызывать спазмы, формирование пролежней, язв, рецидивы воспаления легких, а также приводить к нарушениям кишечных и мочеполовых функций. [15]
Диагностика сирингомиелии
Диагностические мероприятия начинаются с опроса больного. При этом врачу важно обращать внимание на признаки, характеризующие такие симптоматические группы, как поражение спинного мозга и краниовертебральную патологию. Подозрительными признаками считаются:
- чувствительные нарушения (парестезии, боли, анальгезии, дизестезии, уменьшение температурных ощущений);
- ноющие боли в руках, шее, затылке, груди;
- чувство холода или зябкости в некоторых зонах, онемение;
- постоянные боли в голове, отонейрологические и зрительные расстройства (боль в глазах, светобоязнь, диплопия, потеря четкости зрения, головокружение, вестибулярные расстройства, давление и шум в ушах, ухудшение слуха, вертиго).
В ходе опроса обязательно следует уточнить у пациента о наследственном факторе, о предыдущих патологиях и травмах, о степени физической нагрузки. Так как острый старт сирингомиелии встречается очень редко, а заболевание носит преимущественно вялотекущий затяжной характер, необходимо попытаться определить приблизительный период начала развития нарушения.
При осмотре больного нужно обратить внимание на присутствие типичной клинической картины сирингомиелии: парезы, расстройства чувствительности, вегето-трофические изменения.
Лабораторные анализы неспецифичны и назначаются в рамках общеклинических исследований:
- общий анализ крови и мочи;
- биохимический анализ крови.
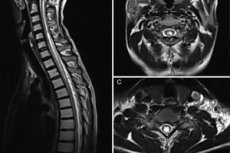
Инструментальная диагностика, в первую очередь, представлена МРТ. Именно эта процедура позволяет оценить параметры полостных образований, описать размеры и конфигурацию. Оптимально применить сагиттальную проекцию в режиме Т1, что обусловлено его меньшей степенью чувствительности к передвижению жидкости. Типичные МРТ признаки сирингомиелии следующие:
- изменение сигнала спинного мозга, как продольный, центральный или парацентральный участок, интенсивность которого сходна с цереброспинальной жидкостью;
- может быть увеличен объем спинного мозга в поперечнике;
- более частое расположение патологической полости – это шейно-грудной отдел;
- распространение полости – от 2-х сегментов до всей протяженности спинного мозга;
- диаметр полости – 2-23 мм;
- при размерах полостей более 8 мм отмечается спинномозговое расширение.
Рекомендуется проводить МРТ по всей протяженности позвоночного столба.
Форма полостей бывает следующих типов:
- симметричные, с центральной локализацией, округло-овальные;
- неправильные по форме, локализованные в центральных или парацентральных спинномозговых участках.
Второй вариант полости, расположенной в области между передней и задней спинномозговыми артериями, без соединения с субарахноидальным пространством, чаще всего связан с внешними повреждениями – например, с травмой.
Магнитно-резонансная томография проводится не только на этапе диагностики, но и в процессе динамического наблюдения за эффективностью терапии:
- МРТ признаки незавершенного формирования полости (так называемый «пресиринкс»): спинномозговое расширение без новообразования, связанное с присутствием интерстициального отека;
- МРТ признаки спадения полостей: вертикально сплющенная полость, растянутая в горизонтальном размере, с атрофией спинного мозга.
Повторную процедуру магнитно-резонансной томографии проводят по показаниям. Если патология относительно стабильная, то повторные исследования можно выполнять 1 раз в 2 года.
- Рентгенография черепа, кранио-вертебральной зоны, позвоночного столба, верхних конечностей, суставов выполняют в зависимости от расположения патологии и её клинических характеристик. При сирингомиелии возможно выявление дефектов развития скелета, нейродистрофических процессов, очагов остеопороза, артропатий, костных аномалий и пр. Степень выраженности патологических изменений позволяет оценить тяжесть и прогноз нарушения.
- Компьютерная томография не столь информативна, как МРТ или рентгенография. Появление патологической полости удается выявить лишь в совокупности с миелографией и водорастворимым контрастированием. [16]
- Электромиография помогает уточнить наличие поражения двигательных нейронов передних спинномозговых рогов, выявить проблему ещё в доклиническом периоде переднерогового процесса.
- Электронейромиография позволяет рассмотреть первоначальные пирамидальные нарушения и дегенерацию аксонов.
- Электроэнцефалография необходима для определения нарушенной функции стволовых мозговых структур и первых признаков сирингобульбии.
- Эхо-энцефалография используется для выявления сирингоэнцефалии, помогает определить расширенную систему желудочков мозга.
- Эстезиометрическая диагностика применяется для уточнения расположения и интенсивности нарушений чувствительности.
Дифференциальная диагностика
Дифференциальную диагностику проводят с такими патологиями и состояниями:
- Интрамедуллярная опухоль (особенно при поражении шейного отдела позвоночника) и опухоли продолговатого мозга – определяются по результатам магнитно-резонансной томографии.
- Гематомиелия – отличается острым началом симптоматики сразу же после получения травмы, с дальнейшим регрессирующим течением. Диагностика затрудняется при кровоизлиянии в сирингомиелитическую полость.
- Боковой амиотрофический склероз – отличается быстрым темпом развития и особенностями патологических изменений, которые отмечаются в ходе визуализации спинного мозга.
- Цервикальная ишемическая миелопатия – имеет специфическую этиологию развития, характеризуется нарушениями чувствительности по динамическому принципу и характерными признаками при спондилографии и МРТ.
- Кисты спинного мозга, опухоли, посттравматическая или кистозная миелопатия, спинальный арахноидит, туберкулезный спондилит.
- Кранио-вертебральные дефекты (гипоплазические процессы в атланте и аксисе, платибазия, базилярная импрессия и пр.) – сопровождаются неврологической симптоматикой, без формирования кистозных образований. Основным способом дифференциации является МРТ.
- Болезнь Рейно, ангиотрофопатии.
- Компрессионно-ишемические нейропатии (синдромы запястного или кубитального канала). [17]
Требуют ли дифференциации аномалия Арнольда Киари и сирингомиелия? Эти две патологии часто сопутствуют друг другу: образование полостей спинного мозга сочетается со смещением мозжечковых миндалин и иногда – ствола и IV желудочка ниже уровня большого затылочного отверстия. Часто «виновником» патологии становится генетический фактор, а лечение возможно лишь при помощи оперативного вмешательства. [18]
Обязательной дифференциации требуют сирингомиелия и гидромиелия. Так называемая водянка спинного мозга характеризуется значительным увеличением ликворного объема и повышением его давления. Зачастую гидромиелия сосуществует с сирингомиелией, однако важно знать, что эти два термина не идентичны и означают две разные патологии. Диагноз устанавливают на основе клинических, рентгенологических и томографических данных. [19]
Не совсем синонимами являются сирингомиелия и сирингобульбия. О сирингобульбии говорят, если патологический процесс при сирингомиелии распространяется на область ствола мозга, что сопровождается характерными симптомами: нистагмом, бульбарными нарушениями и диссоциированной анестезией части лица.
К кому обратиться?
Лечение сирингомиелии
Однако самым эффективным видом лечения при сирингомиелии считается оперативное вмешательство. Операцию безоговорочно назначают при прогрессировании неврологической недостаточности – в частности, при развитии центрального пареза нижних конечностей или периферического пареза верхних конечностей. Вмешательство заключается в рассечении центрального спинномозгового канала с последующим дренированием. Операция действительно эффективна: у большинства пациентов отмечается остановка развития патологии и уменьшение неврологических расстройств. Посттравматическая и постинфекционная линейная сирингомиелия корректируется выполнением шунтирования между полостным образованием и субарахноидальным пространством. Если первопричиной патологии стала интрамедуллярная опухоль, то новообразование удаляют. Мозжечковое вклинение является показанием к декомпрессии задней черепной ямки.
Профилактика
Основное профилактическое действие для предупреждения развития сирингомиелии – это исключение действий, способных нарушить динамику спинномозговой жидкости. Важно минимизировать вероятность повышения внутрибрюшного и внутричерепного давления: не поднимать тяжестей, избегать чрезмерных физических нагрузок (в том числе сильных статических напряжений), интенсивного кашля и чихания, натуживания и пр. Также следует избегать травм позвоночника и головы, вести здоровый и в меру активный образ жизни. Гиподинамия не приветствуется.
Если диагноз сирингомиелии уже поставлен, то следует выполнять профилактику усугубления заболевания. Обязательными считаются:
- диспансерный неврологический учет;
- систематические диагностические процедуры для отслеживания динамики патологии (магнитно-резонансная томография – 1 раз в 2 года или чаще, в зависимости от показаний);
- регулярные осмотры невропатолога (1-2 раза в год).
Сирингомиелия считается динамичной патологией, а постоянное клиническое наблюдение и диагностические мероприятия помогут вовремя определить ухудшение патологического процесса и предпринять соответствующие терапевтические меры. Это необходимо, в частности, при сирингомиелии в детском возрасте, когда важно правильно оценить показания к хирургическому лечению: имеются случаи самопроизвольного излечения такого нарушения, если его развитие было связано со стремительным ростом костной системы.
Прогноз
При сирингомиелии в результате поражения спинномозговых структур ухудшаются двигательные возможности и чувствительность в теле и конечностях. Утрата ощущений боли и температурных воздействий может привести к серьезным травмам и ожогам. Двигательная дисфункция сопровождается мышечной слабостью и атрофией.
В свою очередь, сирингомиелия может вызывать появление и усугубление деформаций позвоночного столба: часто у пациентов развивается сколиоз. Редко, но случается, что патология не сопровождается какими-либо симптомами и обнаруживается случайно при выполнении МРТ.
Прогноз при сирингомиелии определяется выраженностью и масштабом клинических проявлений, продолжительностью заболевания и его причиной. Для большинства больных единственным эффективным способом лечения становится операция, позволяющая стабилизировать циркуляцию ликвора. Тип хирургического вмешательства определяется нейрохирургом.
Примерно у каждого второго пациента при грамотной лечебной тактике отмечаются лишь легкие патологические изменения. Имеется информация и о самопроизвольном выздоровлении, но подобный исход отмечался лишь в единичных случаях – в основном, в педиатрии. Такие случаи были обусловлены интенсивным костным ростом и естественным пространственным расширением для мозговых структур. Чаще же сирингомиелия становится причиной инвалидизации.
У большей части больных на фоне продолжительного течения патологии появляются необратимые спинномозговые нарушения, что ухудшает послеоперационный прогноз: многие симптомы остаются даже после хирургического вмешательства. Однако это не означает, что операция бессмысленна и нецелесообразна: благодаря такому лечению, удается остановить дальнейшее прогрессирование болезни.

