Медицинский эксперт статьи
Новые публикации
Торакоскопия
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Торакоскопия — это процедура, которую врач использует для осмотра пространства внутри грудной клетки (за пределами легких). Торакоскопия назначается по строго конкретным показаниям, в частности – для лечения спонтанного пневмоторакса. Процедура эффективна, как в диагностическом, так и в лечебном плане. При этом она малотравматична и крайне редко сопровождается интраоперационными или послеоперационными осложнениями.
Основной «плюс» торакоскопии заключается в отсутствии необходимости выполнения больших повреждающих разрезов тканей. Торакоскопию осуществляют посредством проколов грудной стенки, с применением специального инструментария для эндоскопии. На сегодняшний день многие торакальные вмешательства можно проводить при помощи торакоскопии. Процедура актуальна, если необходимо диагностировать или лечить легочные и сердечно-сосудистые патологии, болезни органов средостения и пищевода, грудной клетки и плевры.
Показания
Торакоскопия часто становится операцией выбора при многих патологических состояниях, поскольку для нее не характерны интенсивные послеоперационные боли, осложнения отмечаются редко, нет необходимости в пребывании пациента в реанимационном отделении. Торакоскопию могут назначать при таких патологиях:
- скопление воздуха в плевральной полости (спонтанный пневмоторакс);
- воспаление плевры;
- травмы грудной клетки (закрытые, открытые);
- буллезная легочная эмфизема (формирование в легких воздушных кист, вызванных разрушением альвеол);
- генерализованная форма миастении (выполняют торакоскопическую тимэктомию);
- гипергидроз ладоней (выполняют тораскопическую симпатэктомию);
- диффузные легочные поражения (гранулематозы, альвеолиты);
- доброкачественные и злокачественные новообразования в легких;
- рак груди (проводят парастернальную лимфаденэктомию);
- опухолевые процессы и дивертикулы пищевода.
Отдельно следует сказать о торакоскопии с применением волоконно-оптической камеры. Такой метод обладает высокими визуализирующими способностями. По необходимости, во время процедуры имеется возможность выведения жидкости, накопившейся в плевральной полости или легких, а также взять биологический материал для последующего гистологического анализа.
Торакоскопия, используемая в диагностических целях, в 99,9% случаев позволяет правильно диагностировать заболевание. Однако вмешательство назначают лишь тогда, когда другие методы диагностики по каким либо причинам использовать нельзя, либо они не обладают достаточной эффективностью и информативностью. Для этого имеется несколько причин:
- необходимость в применении общей анестезии;
- высокая себестоимость и травматичность, как для диагностической процедуры;
- теоретическая, но все же вероятность попадания инфекции в организм.
Учитывая указанные нюансы, специалисты стараются не использовать торакоскопию в профилактических целях: операцию назначают только по строгим показаниям, в частности:
- для выяснения стадии онкопатологии; [1]
- для уточнения всех моментов у пациентов с плевритами невыясненного происхождения, а также для взятия биологического материала или удаления жидкости.
Торакоскопия назначается, если в той или иной ситуации она становится единственно возможным или наиболее информативным способом поставить правильный диагноз и определиться с последующей лечебной тактикой.
Спонтанный пневмоторакс – частое показание к госпитализации пациентов с легочными заболеваниями, требующими экстренного медицинского вмешательства, в специальные торакально-хирургические или хирургические клиники. [2]
Торакоскопия при пневмотораксе целесообразна:
- при отсутствии эффективности от трансторакального дренирования (негерметичность легкого при прогрессирующем или сохранном пневмотораксе);
- при повторном возникновении спонтанного пневмоторакса;
- при развитии пневмоторакса у пациентов, у которых уже были случаи пневмоторакса с другой стороны;
- при отсутствии разрешения пневмоторакса у лиц с повышенными соматическими рисками для проведения торакотомии.
По статистике, наиболее часто спонтанный пневмоторакс возникает вследствие опухолевых процессов в легких, туберкулеза, легочного саркоидоза.
Торакоскопия при туберкулезе – в частности, при туберкулезо-обусловленном экссудативном плеврите или эмпиеме – помогает визуально оценить характер поражения, осуществить прицельную биопсию плевры с целью морфологической верификации патологии, провести местную санацию плевральной полости. Хирург вскрывает отдельные осумкованные зоны, удаляет экссудат и фибрин, промывает полости антисептическими и противотуберкулезными лекарственными растворами, обрабатывает плевру лазером или ультразвуком, производит частичную плевроэктомию, дренирует плевральную полость.
Подготовка
Несмотря на то, что торакоскопия относится к малоинвазивным вмешательствам, это все же непростая хирургическая операция, и к ней необходимо соответствующим образом подготовиться. На предварительном этапе пациент сдает необходимые анализы, ему проводят электрокардиографию.
Больной должен заранее сказать врачам, если у него имеются какие-либо хронические патологии (в том числе заболевания сердца), склонность к аллергии. Важно предупредить врача, если осуществляется систематический прием лекарственных средств (зачастую некоторые препараты, требующие регулярного приема, временно отменяют во избежание развития осложнений).
Особенно важно сообщить о приеме медикаментов, разжижающих кровь.
Если врач разрешил оставить утренний прием каких-либо лекарственных средств, необходимых для постоянного лечения, то лучше всего проглотить таблетки без запивания их жидкостью. Допускается использование минимально возможного глотка воды.
Торакоскопию выполняют на пустой желудок: пациент не должен принимать пищу и пить напитки примерно за 12 часов до операции. То есть, если процедура назначена на первую половину дня, допускается лишь легкий ужин накануне.
Перед вмешательством не следует также пить (даже воду) и курить.
Обязательно следует принять душ для очищения кожи от загрязнений, что позволит снизить вероятность занесения инфекции во время вмешательства.
Если имеются съемные зубные протезы, их нужно снять. То же самое касается контактных линз, слуховых аппаратов, украшений и пр.
Основной ряд предоперационных исследований включает в себя такие процедуры:
- общеклинические анализы крови и мочи;
- определение группы крови и резус-фактора;
- биохимию крови (определение показателей глюкозы, общего и прямого билирубина, белка, креатинина, АЛТ и АСТ, щелочной фосфатазы и пр.);
- анализ крови на RW, ВИЧ, гепатиты B и C;
- коагулограмму;
- электрокардиограмму с расшифровкой;
- рентгенографию (флюорографию).
Все указанные исследования относятся к категории обязательных перед торакоскопией. Также могут быть назначены и другие процедуры в индивидуальном порядке, по показаниям. Иногда возникает необходимость в проведении консультаций врачей узких специальностей.
Все необходимые лабораторные исследования должны сдаваться не больше чем за 7-10 дней до предполагаемого проведения торакоскопии.
Техника проведения торакоскопии
Торакоскопию выполняют с использованием общей анестезии, при необходимости «выключают» из вентиляционного процесса пораженное легкое. Положение больного на операционном столе – лежа на здоровом боку.
После введения анестезии пациент погружается в сон. Хирург скальпелем выполняет небольшие разрезы (в среднем по 2 см), через которые далее вводит троакар, далее через его гильзу – торакоскоп и дополнительные инструменты. Разрезов может быть два или три, точное место их проведения выбирается, в зависимости от расположения патологической зоны в грудной полости.
С помощью торакоскопа специалист оценивает состояние плевральной полости, выполняет необходимые манипуляции (изымает материал для биопсии, дренирует и пр.).
В завершение вмешательства в один из разрезов помещается дренаж для выведения скоплений плевральной жидкости и удержания адекватного внутриплеврального давления.
В целом, существует несколько вариантов выполнения торакоскопии. Наиболее известен метод Фриделя, который можно проводить, как с применением общей, так и местной анестезии. [3] Через разрез в плевру вводят специальную иглу с падающим мандреном, что облегчает правильный выбор направления канала торакоскопии. После этого через разрез вводят троакар с короткой бронхоскопической трубкой, сквозь которую внутрь полости проводят аспиратор с мягким наконечником для отсасывания гнойных или экссудативных выделений. [4] Вместе с хирургическим инструментарием внутрь полости вводят оптический аппарат для визуализации и съемки плевры.
Если проводится торакоскопия с биопсией, то забор биоматериала выполняется на финальной стадии операции. Для этого требуются специальные щипцы, соединенные с оптическим устройством, либо биопсийная игла. Под телескопическим наблюдением щипцы подводят к участку предполагаемого взятия биоматериала, раскрывают бранши и откусывают необходимое количество ткани. Для остановки кровотечения используют коагулятор.
Торакоскопия плевральной полости завершается наложением на место разрезов глубоких П-образных кожно-мышечных швов, за исключением разреза, в который устанавливается силиконовый дренаж, соединенный с аспирационным аппаратом, для удаления остатков жидкости, воздуха, крови.
Диагностическая торакоскопия обычно продолжается не более 40 минут, а вот лечебная операция может длиться и несколько часов (в среднем 1,5-2,5 часа).
После процедуры пациента наблюдают для того чтобы своевременно заметить развитие каких-либо осложнений.
Торакоскопия легких выполняется торакальным хирургом с использованием интубационной или общей анестезии, что решается, в зависимости от статуса, возраста, других индивидуальных особенностей больного. Детям, подросткам или психически нестабильным личностям показан только общий наркоз. В некоторых случаях лечебной торакоскопии возможно интраоперационное отключение одного легкого.
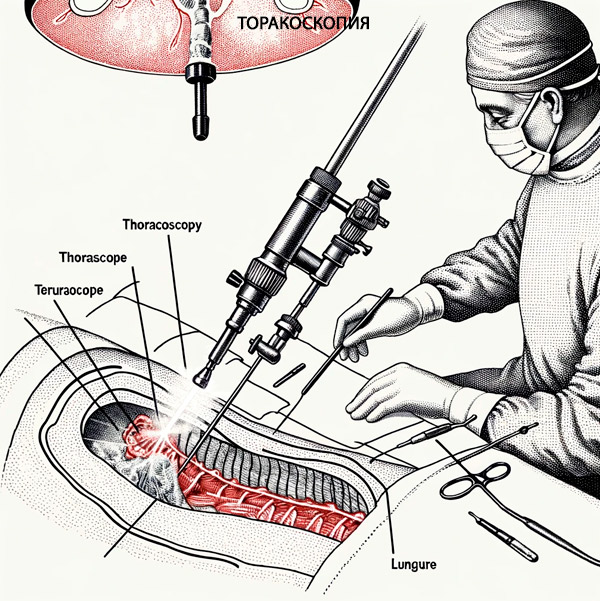
Пациентам с тяжелыми формами плевритов за несколько дней до эндоскопии делают плевральные пункции, что позволяет уменьшить стрессовое воздействие полного опустошения плевральной полости от жидкости при проведении торакоскопии, а также не допустить резкого смещения средостения в момент введения торакоскопа. Устройство представляет собой металлическую трубку диаметром до 10 мм с двумя оптическими каналами. Через один канал в исследуемую полость подается свет, а через второй изображение транслируется на экран камеры и монитор. [5]
Торакоскопия средостения чаще всего выполняется в области четвертого межреберья, немного кпереди от срединной подмышечной линии. На этом участке относительно мало мышц и межреберных сосудов, что сводит к минимуму вероятность их повреждения. Между тем, здесь хорошо просматривается пространство плевры. Если присутствуют грубые шварты и осумкованная жидкость, торакоцентез выполняют в области предельного приближения полости к грудной стенке. Чтобы определить наиболее подходящую точку для торакоцентеза, накануне операции следует провести многоосевую рентгеноскопию. [6]
Противопоказания к проведению
Непосредственно операция торакоскопии не представляет угрозы для жизни пациента, поэтому обозначенные противопоказания всегда относительны и обусловлены, в первую очередь, состоянием организма и его способностью перенести общий наркоз. Процедура может быть отменена, если качественное ее выполнение может ставиться под сомнение из-за состояний декомпенсации, в первую очередь, со стороны сердечно-сосудистой и дыхательной системы.
Среди хирургических противопоказаний к торакоскопии:
- полное сращение (облитерация) полости плевры, что препятствует использованию эндоскопического аппарата, а также повышает риски повреждения органа и возникновения кровотечения;
- коагулопатия (нарушение свертываемости крови).
Большинство торакальных хирургов относят к противопоказаниям признаки повреждения сердца, магистральной сосудистой сети, крупных бронхов и трахеи, а также нестабильную гемодинамику.
Торакоскопию не проводят при инфаркте миокарда, мозговом инсульте, выраженном нарушении мозгового кровообращения и некоторых других сопутствующих заболеваниях, что определяется в индивидуальном порядке.
Осложнения после процедуры
Торакоскопия является относительно безопасным вмешательством, которое всегда в приоритете перед полостными операциями. Развитие неблагоприятных последствий после торакоскопии – это редкость, хотя полностью исключать их нельзя.
Непосредственно во время операции возможно механическое травмирование легкого или рядом расположенных органов, иногда повреждаются сосуды, возникает кровотечение, хотя это уже относится к категории операционных осложнений. На послеоперационном этапе существует опасность инфекционных процессов, отека, гемоторакса, пневмоторакса.
Пациенты после торакоскопии могут жаловаться на кашель, боль в грудной клетке. В большинстве случаев это нормальные симптомы, которые проходят на протяжении 2-3-х дней при условии соблюдения постельного режима и всех врачебных рекомендаций.
Осложнения могут возникать, как в процессе проведения торакоскопии, так и в послеоперационном периоде. [7]
Повреждения легкого, кровотечения возможны при грубом и неправильном введении инструментария. Чтобы устранить проблему, травмированный участок ушивают. Если сосудистое повреждение мелкое, используют перевязку или прижигание. При травме крупного сосуда торакоскопию прерывают и выполняют экстренную торакотомию.
Из-за резкого падения артериального давления, нарушения сердечной деятельности, спадания легкого при проколе грудной клетки возможно развитие шокового состояния, что требует срочных реанимационных мероприятий.
Нарушение сердечного ритма может провоцироваться неосторожными манипуляциями во время вмешательства, раздражением миокарда. Зачастую выявить причину появления аритмии не удается.
Некоторые пациенты указывают на появление одышки после операции торакоскопии. Для устранения данного явления используют кислородотерапию.
Недостаточная обработка инструментов, нарушение стерильности во время торакоскопии могут привести к попаданию инфекции в рану. Гнойное воспаление проявляет себя болью в области послеоперационной раны, повышением температуры, лихорадкой, общей слабостью.
При недостаточном ушивании ткани легких может развиваться пневмоторакс, а повреждение серозной оболочки или инфицирование способно привести к плевриту.
Стоит заметить, что описанные осложнения после торакоскопии возникают крайне редко.
Уход после процедуры
После торакоскопии пациент приходит в себя в послеоперационной палате. Если была установлена дренажная трубка, то она будет подсоединена к дренажному устройству.
Пациента оставляют в палате на несколько часов или на ночь, далее переводят в стационарное отделение.
Курить на послеоперационном этапе запрещается.
Зачастую врач рекомендует начинать двигаться как можно раньше, периодически вставать, ходить по мере возможности. Это позволит предупредить развитие воспаления легких и тромбообразование. Также рекомендуется дыхательная гимнастика и специальные упражнения для улучшения состояния органов дыхания.
Дренажную трубку извлекают после прекращения выделений. После извлечения врач накладывает повязку, которую разрешается снять не раньше, чем через 48 часов.
Душ разрешается принимать через 2-е суток после удаления дренажа. При отсутствии выделений повязку после душа накладывать не нужно: достаточно промокнуть места разрезов сухим чистым полотенцем.
Принимать ванну после торакоскопии не рекомендуется до момента, когда это разрешит лечащий врач.
Рекомендуется соблюдение полноценной сбалансированной диеты с повышенным содержанием белка, овощей, фруктов и цельных злаков. Важно пить достаточное количество воды (если врач не рекомендовал иначе).
Не следует планировать путешествия на самолете, предварительно необходимо посоветоваться с врачом.
Не рекомендуется поднимать грузы весом более 3-4 кг на протяжении месяца после торакоскопии.
Перед выпиской специалист осмотрит состояние операционных разрезов, даст необходимые рекомендации по уходу за ранами. Швы снимают примерно на 7 сутки.
Длительность пребывания в стационаре зависит от многих факторов – в частности, от типа и масштаба проведенного вмешательства торакоскопии, от исходного диагноза, от общего состояния больного.
Обязательно следует проинформировать врача:
- если появилась и усугубляется одышка;
- если отекла грудная клетка, шея, лицо;
- если резко изменился голос, появилась тахикардия;
- если поднялась температура выше 38°C, появились выделения из ран (особенно с неприятным запахом, густой консистенцией).
В большинстве случаев торакоскопия не сопровождается осложнениями, восстановление проходит относительно легко, если пациент соблюдает все врачебные рекомендации.

