Медицинский эксперт статьи
Новые публикации
Узелковый периартериит
Последняя редакция: 07.06.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
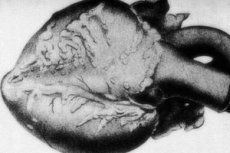
Редкая патология – узелковый периартериит – сопровождается поражением средне и мелкокалиберных артериальных сосудов. В сосудистых стенках происходят процессы соединительнотканной дезорганизации, воспалительной инфильтрации и склеротических изменений, в результате чего появляются четко обозначенные аневризмы. [1]
Другие названия заболевания: полиартериит, некротический артериит, панартериит.
Код по МКБ-10
Эпидемиология
Узелковый периартериит – это системная патология, некротизирующий васкулит, повреждающий средние и мелкие артериальные сосуды мышечного типа. Чаще всего заболевание распространяется на кожные покровы, почки, мускулатуру, суставы, периферическую нервную систему, пищеварительный тракт, а также другие органы, реже – легкие. Патология обычно проявляется вначале общими симптомами (повышением температуры, общим ухудшением самочувствия), затем присоединяются более специфические признаки.
Наиболее распространенные методы диагностики заболевания: биопсия и артериография.
Самые приемлемые медикаменты для лечения: глюкокортикоидные препараты и иммунодепрессанты.
Частота обнаружения узелкового периартериита – от двух до тридцати случаев на 1 млн пациентов.
Средний возраст заболевших – 45-60 лет. Чаще болеют мужчины (6:1). У женщин заболевание протекает чаще по астматическому типу, с развитием бронхиальной астмы и гиперэозинофилией.
Примерно в 20% случаев диагностированного узелкового периартериита у пациентов обнаруживают гепатиты (B или C). [2], [3]
Причины узелкового периартериита
Четкой причины развития узелкового периартериита учеными пока не обнаружено. Однако выделяют такие основные пусковые механизмы заболевания:
- реакция на прием медикаментов;
- персистирование вирусной инфекции (гепатит B).
Специалисты составили довольно внушительный список лекарственных средств, причастных к развитию узелкового периартериита. Среди таких медикаментов:
- бета-лактамные антибиотики;
- макролидные препараты;
- сульфаниламидные препараты;
- хинолоны;
- противовирусные средства;
- сыворотки и вакцины;
- селективные ингибиторы обратного захвата серотонина (Флуоксетин);
- противосудорожные средства (Фенитоин);
- Леводопа и Карбидопа;
- тиазиды и петлевые диуретики;
- Гидралазин, Пропилтиоурацил, Миноциклин и др.
У каждого третьего-четвертого пациента с узелковым периартериитом обнаруживался поверхностный антиген гепатита B (HBsAg), либо иммунокомплексы с ним. Также определялись другие антигены гепатита B (HBeAg) и антитела к антигену HBcAg, формирующиеся в ходе вирусной репликации. Примечательно, что частота заболеваемости узелковым периартериитом во Франции за последние десятилетия значительно снизилась, благодаря повсеместной вакцинации против гепатита B.
Также примерно у одного из десяти пациентов обнаруживается вирус гепатита C, но тонкости взаимосвязи учеными пока не доказаны. «Под подозрением» находятся и другие вирусные инфекции: вирус иммунодефицита человека, цитомегаловирус, вирусы краснухи и Эпштейна-Барр, Т-лимфотропный вирус I типа, парвовирус В-19 и др.
Имеются все предпосылки для предположения причастности вакцинации против гепатита B и гриппа к развитию узелкового периартериита.
Дополнительным предполагаемым фактором считается генетическая предрасположенность, которая также требует доказательств и дальнейшего изучения. [4]
Факторы риска
Узелковый периартериит – это заболевание малоизученное, однако уже сейчас специалисты считают его полиэтиологическим, так как к его развитию могут быть причастны многие причины и факторы. Зачастую обнаруживается взаимосвязь с фокальными инфекциями: стрептококковой, стафилококковой, микобактериальной, грибковой, вирусной и др. Немалую роль играет гиперчувствительность человека к некоторым медикаментам – например, к антибиотикам и сульфаниламидам. Однако во многих случаях, даже при тщательно проведенной диагностике, этиологический фактор выявить не удается.
Вот о каких факторах риска известно врачам на сегодняшний день:
- возрастная категория старше 45 лет, а также дети от 0 до 7 лет (генетический фактор);
- резкие перепады температур, переохлаждения;
- избыточное воздействие ультрафиолета, злоупотребление загаром;
- чрезмерные физические и умственные перегрузки;
- любые повреждающие воздействия, в том числе травмы или хирургические вмешательства;
- гепатиты и прочие заболевания печени;
- нарушения обменных процессов, сахарный диабет;
- гипертония;
- введение вакцин и персистирование HbsAg в сыворотке крови.
Патогенез
Патогенез возникновения узелкового периартериита состоит в формировании гипераллергического ответа организма на воздействие этиологических факторов, в развитии аутоиммунной реакции по типу антиген-антитело (в частности, к стенкам сосудов), в образовании иммунокомплексов.
Поскольку эндотелиальные клетки оснащены рецепторами для Fc-фрагмента IgG с первой фракцией комплемента Clq, облегчаются механизмы взаимодействия иммунокомплексов и стенок сосудов. Наблюдается отложение иммунокомплексов в сосудистых стенках, что влечет за собой развитие иммунного воспалительного процесса.
Образованные иммунокомплексы стимулируют комплемент, что приводит к повреждению стенок и формированию хемотаксических компонентов, привлекающих нейтрофилы к зоне повреждения. [5]
Нейтрофилы осуществляют фагоцитарную функцию по отношению к иммунокомплексам, но одновременно выделяются лизосомные протеолитические ферменты, которые повреждают стенки сосудов. Кроме этого, нейтрофилы «приклеиваются» к эндотелию и при наличии комплемента выделяют активные кислородные радикалы, провоцирующие сосудистые повреждения. В то же время потенцируется эндотелиальное выделение факторов, благоприятствующих повышенному кровосвертыванию и формированию тромбов в пораженных сосудах.
Симптомы узелкового периартериита
Узелковый периартериит обнаруживает себя общими неспецифическими проявлениями: у человека постоянно повышенная температура, он прогрессирующе худеет, беспокоят боли в мышцах и суставах.
Повышение температуры в виде непрекращающейся лихорадки характерно для 98-100% случаев: температурная кривая неправильного типа, отсутствует реакция на антибиотикотерапию, однако кортикостероидная терапия эффективна. Температура может впоследствии нормализоваться, на фоне развития полиорганной патологии.
Исхудание пациентов носит патогномичный характер. У некоторых больных вес снижается на 35-40 кг в течение нескольких месяцев. При этом степень худобы превышает таковую при онкопатологиях.
Боли в мышцах и суставах особенно характерны для начальной стадии узлового периартериита. Болезненность особенно часто затрагивает крупные суставы и икроножные мышцы. [6]
Полиорганные патологии подразделяются на несколько типов, что определяет симптоматику заболевания:
- При поражении почечных сосудов (а это происходит у большей части больных) отмечается повышение артериального давления. Гипертензия упорная, устойчивая, вызывающая тяжелую степень ретинопатии. Возможна утрата зрительной функции. В анализе мочи обнаруживается протеинурия (до 3-х г/сутки), микро или макрогематурия. В некоторых случаях расширенный аневризмой сосуд разрывается, формируется околопочечное кровоизлияние. Почечная недостаточность развивается на протяжении первых трех лет заболевания.
- При повреждении сосудов, расположенных в брюшной полости, симптоматика проявляется уже на раннем этапе узелкового периартериита. Основными симптомами становятся абдоминальные разлитые боли, стойкие и прогрессирующие. Отмечаются диспептические расстройства: понос с примесью крови до десяти раз в день, исхудание, приступы тошноты и рвоты. Если происходит язвенная перфорация, развиваются признаки острого перитонита. Имеется опасность развития желудочно-кишечного кровотечения.
- При поражении коронарных сосудов боли в сердце не характерны. Возникают инфаркты, преимущественно мелкоочагового характера. Стремительно нарастают явления кардиосклероза, что влечет за собой появление аритмий, признаки недостаточности сердечной деятельности.
- При поражении дыхательной системы обнаруживаются бронхоспазмы, гиперэозинофилия, эозинофильные инфильтраты в легких. Характерно формирование сосудистого воспаления легких: заболевание сопровождается кашлем, скудными мокротными выделениями, реже – кровохарканьем, усиливающимися симптомами недостаточной дыхательной функции. На рентгенограмме визуализируется резко усиленный сосудистый рисунок по типу застойного легкого, инфильтрация легочной ткани (в основном в прикорневой области).
- При вовлечении в процесс периферической нервной системы отмечается асимметричный поли и мононеврит. Пациента беспокоят сильные боли, онемение, иногда – мышечная слабость. Чаще поражаются ноги, реже – руки. У отдельных больных формируется полимиелорадикулоневрит, парез стоп и кистей. Нередко обнаруживаются своеобразные узелки вдоль стволов сосудов, язвы и очаги некроза накожных покровах. Возможно омертвение мягких тканей и развитие гангренозных осложнений.
Первые признаки
Начальная клиническая картина узелкового периартериита обнаруживает себя лихорадкой, ощущением сильной усталости, повышенным ночным потоотделением, потерей аппетита и исхуданием, мышечной слабостью (особенно ощущается в конечностях). У многих больных появляются боли в мышцах, в сопровождении очагового ишемического миозита и суставных болей. Пораженная мускулатура теряет силу, возможно развитие воспалительных процессов в суставах. [7]
Выраженность первых признаков бывает разной, что зависит в большей степени от того, какой орган или система органов оказывается пораженной:
- поражение периферической нервной системы проявляется двигательными и чувствительными расстройствами локтевого, срединного и малоберцового нервов, возможно также развитие дистальной симметричной полиневропатии;
- центральная нервная система отвечает на патологию головными болями, реже отмечаются инсульты (ишемические и геморрагические) на фоне повышенного артериального давления;
- повреждение почек проявляется артериальной гипертензией, снижением суточного количества мочи, уремией, общими изменениями осадка мочи, появлением крови и белка в моче при отсутствии клеточных цилиндров, болями в пояснице, а в тяжелых случаях – признаками почечной недостаточности;
- пищеварительный тракт дает о себе знать болезненностью в области печени и живота, тошнотой, рвотой, поносом, симптомами мальабсорбции, кишечной перфорации и перитонита;
- со стороны сердца может не возникать никаких патологических признаков, либо появляются симптомы сердечной недостаточности;
- на кожных покровах отмечается сетчатое ливедо, краснеющие болезненные узелки, сыпь в виде пузырьков или везикул, участки некроза и язвенных повреждений;
- половые органы поражаются по типу орхита, яички становятся болезненными.
Поражение почек при узелковом периартериите
Почки поражаются более чем у 60% пациентов с узелковым периартериитом. Причем более чем в 40% случаев поражение являет собой почечную недостаточность.
Вероятность развития нарушений со стороны почек зависит от половой принадлежности и возрастной категории больных, от наличия патологий скелетной мускулатуры, клапанной системы сердца и периферического нервного аппарата, от типа протекания и фазы заболевания, от присутствия антигена вирусного гепатита и кардиоваскулярных значений.
Скорость развития нефропатии напрямую определяется уровнем в крови C-реактивного белка и ревматоидного фактора.
Нарушения со стороны почек при узелковом периартериите обусловлены стенозом и появлением микроаневризмов ренальных сосудов. Степень патологических изменений соотносится с выраженностью расстройств нервной системы. Необходимо понимать, что поражение почек резко понижает шансы на выживаемость пациентов. Однако этот вопрос о влиянии тех или иных нарушений почечной функции на течение узелкового периартериита изучен недостаточно.
Воспалительный процесс обычно распространяется на междолевые артериальные сосуды и реже – артериолы. Предположительно, гломерулонефрит нехарактерен для узелкового периартериита и отмечается преимущественно на фоне микроскопического ангиита.
Стремительное усугубление почечной недостаточности обусловлено многочисленными инфарктами в почках. [8]
Поражение сердца
Картина поражения сердечно-сосудистого аппарата отмечается в каждом втором случае из десяти. Патология проявляется гипертрофическими изменениями в левом желудочке, учащением сердцебиения, нарушениями ритма сердечной деятельности. Воспаление коронарных сосудов при узелковом периартериите способно провоцировать появление стенокардии и развитие инфаркта миокарда.
В макропрепаратах более чем в 10% случаев обнаруживают узловатые утолщения по типу четок, от нескольких миллиметров до пары сантиметров в диаметре (при поражении крупных сосудистых стволов – до 5,5 см). Разрез демонстрирует аневризму, часто с тромботическим наполнением. Итоговую диагностическую роль играет гистология. Типичной особенностью узелкового периартериита является полиморфное сосудистое поражение. Отмечается сочетание разных типов соединительнотканной дезорганизации: [9]
- мукоидное набухание, фибриноидные изменения с дальнейшим склерозом;
- сужение сосудистого просвета (вплоть до облитерации), формирование тромбов, аневризмов, в тяжелых случаях – разрыв сосудов.
Сосудистые изменения становятся пусковым механизмом в развитии некроза, атрофических и склеротических процессов, кровоизлияний. У некоторых пациентов отмечаются флебиты.
В сердце обнаруживается атрофия жирового слоя эпикарда, бурую миокардиальную дистрофию, а при гипертензии – левожелудочковую гипертрофию. При коронарном поражении развивается очаговый некроз миокарда, дистрофия и атрофия волокон мускулатуры. Инфаркты миокарда относительно редки – в основном, из-за формирования коллатерального кровотока. В коронарных артериальных стволах обнаруживаются тромбоваскулиты. [10]
Кожные проявления узелкового периартериита
Кожные признаки заболевания отмечаются у каждого второго больного узелковым периартериитом. Часто появление высыпаний становится первым, или одним из первых признаков нарушения. Типичны такие симптомы:
- везикулезная и буллезная сыпь;
- сосудистая папуло-петехиальная пурпура;
- иногда – появление подкожных узловатых элементов.
В целом, кожные проявления узелкового периартериита неоднородны и разнообразны. Общие признаки могут быть такими:
- характер высыпаний – воспалительный;
- сыпь симметрична;
- имеется склонность к отечности, некротическим изменениям и кровоизлияниям;
- на начальном этапе сыпь локализуется в области нижних конечностей;
- отмечается эволюционный полиморфизм;
- прослеживается связь с ранее существовавшими инфекциями, приемом медикаментов, температурными перепадами, аллергическими процессами, аутоиммунными патологиями, нарушенным венозным кровообращением.
Кожные поражения отличаются многообразием: от пятен, узелков и пурпур до некроза, язвочек и эрозий.
Узелковый периартериит у детей
Ювенильный полиартериит – это форма узелкового полиартериита, который обнаруживают преимущественно у пациентов детского возраста. Этот вариант течения заболевания выделяется гиперергическим компонентом, повреждаются большей частью периферические сосуды, присутствует немалый риск развития тромбангиитических осложнений в виде сухого омертвения тканей, гангренозных процессов. Висцеральные нарушения проявляются относительно слабо и не оказывают влияния на исход патологии, однако имеется склонность к продолжительному течению с периодическими рецидивами.
Классическая форма ювенильного полиартериита обладает тяжелым течением: отмечается поражение почек, повышенное артериальное давление, абдоминальная ишемия, кризы церебральных сосудов, воспаления коронарных сосудов, легочный васкулит, многочисленные мононевриты.
Среди причин заболевания рассматриваются в основном аллергические и инфекционные факторы. Классическую форму узелкового периартериита ассоциируют с вирусной инфекцией гепатита B. Часто начало болезни отмечается наряду с ОРВИ, отитами и ангиной, несколько реже – с введением вакцин или лекарственной терапией. Не исключается и генетическая предрасположенность: зачастую у прямых родственников больного ребенка обнаруживают ревматологические, аллергические или сосудистые патологии.
Неизвестна частота появления узелкового периартериита в детском возрасте: заболевание диагностируют очень редко.
Патогенез часто обусловлен иммунокомплексными процессами с повышением активности комплемента и лейкоцитным скоплением в области фиксации иммунокомплексов. Воспалительная реакция возникает в стенках мелкокалиберных и среднекалиберных артериальных стволов. В результате развивается пролиферативно-деструктивный васкулит, деформируется сосудистое русло, тормозится кровообращение, нарушаются реологические и коагуляционные свойства крови, отмечается тромбоз и ишемия тканей. Постепенно формируется стеночный фиброз, образуются аневризмы с диаметральным размером до 10 мм.
Стадии
Узелковый периартериит может проходить в острой, подострой и хронической рецидивирующей стадии.
- Острая стадия характеризуется коротким начальным периодом, с интенсивной генерализацией поражения сосудов. Течение заболевания тяжелое уже с момента его начала. У пациента наблюдается высокая температура по типу ремитирующей лихорадки, профузное потоотделение, выраженные суставные боли, миалгии, абдоминальные боли. При поражении периферического кровообращения происходит быстрое образование широких очагов кожного омертвения, развивается дистальный гангренозный процесс. При поражении внутренних органов отмечаются интенсивные сосудисто-церебральные кризы, миокардиальный инфаркт, полиневрит, кишечный некроз. Острый период может прослеживаться в течение 2-3 месяцев и более, до одного года.
- Подострая стадия начинается постепенно, в основном у пациентов с преимущественной локализацией патологического процесса в области внутренних органов. В течение нескольких месяцев у больных фиксируется субфебрильная температура, либо периодически повышается температура до высоких показателей. Наблюдается прогрессирующее исхудание, суставные и головные боли. Впоследствии отмечается острое развитие церебро-сосудистого криза, либо абдоминальный синдром, либо полиневрит. Патология остается активной до трех лет.
- Хроническая стадия может наблюдаться и при остром, и при подостром болезненном процессе. У пациентов начинается чередование периодов обострения и исчезновения симптоматики. В течение первых нескольких лет рецидивы отмечаются каждые полгода, далее ремиссии могут становиться более длительными.
Острое течение узелкового периартериита
Острая фаза узелкового периартериита обычно протекает тяжело, поскольку поражаются те или иные жизненно-важные органы. На оценку активности заболевания, помимо клинических проявлений, влияют и показатели лабораторных изменений, хотя они недостаточно специфичны. Может наблюдаться повышенная СОЭ, эозинофилия, лейкоцитоз, увеличение гамма-глобулинов и количества ЦИК, снижение уровня комплемента.
Узелковый периартериит отличается либо молниеносным течением, либо периодическими острыми фазами на фоне постоянного прогрессирования патологии. Летальный исход может наступить практически в любой момент при развитии почечной или сердечно-сосудистой недостаточности, повреждении пищеварительного тракта (особенно жизненно опасен перфорационный инфаркт кишечника). Расстройство со стороны почек, сердца и центральной нервной системы зачастую усугубляется устойчивой артериальной гипертензией, что приводит к серьезным поздним осложнениям, которые также могут стать причиной гибели пациента. При отсутствии лечения степень пятилетней выживаемости оценивается примерно в 13%. [11]
Осложнения и последствия
Тяжесть состояния больных и вероятность развития осложнений обусловлены устойчивым повышением артериального давления, вплоть до 220/110-240/170 мм рт. ст.
Активная стадия заболевания часто завершается нарушениями кровообращения головного мозга. Прогрессирование патологии приводит к тому, что гипертензия становится злокачественной, возникает мозговой отек, у некоторых пациентов происходит развитие хронической почечной недостаточности, кровоизлияние в мозг и разрыв почки.
Зачастую формируется почечный синдром, развивается ишемия юкстагломерулярного почечного аппарата, нарушается механизм системы ренин-ангиотензин-альдостерон.
Со стороны пищеварительного тракта отмечается развитие локальных и диффузных язв, очагов некроза и гангрены кишечника, воспаление аппендикса. У больных наблюдается интенсивный абдоминальный болевой синдром, возможно развитие кишечного кровотечения, появляются признаки брюшинного раздражения. Внутрикишечные воспалительные нарушения не имеют гистологических признаков язвенного колита. Могут возникать внутренние кровотечения, панкреатит с панкреонекрозом, инфаркт селезенки и печени.
Поражение нервной системы может осложниться развитием церебрального сосудистого криза, который проявляется резко, с головной боли и рвоты. Далее пациент теряет сознание, отмечаются клонические и тонические судороги, внезапная гипертензия. После приступа часто появляются очаги поражения в головном мозге, что сопровождается параличом взора, диплопией, нистагмом, асимметрией лица, нарушениями зрительной функции.
В целом, узелковый периартериит относится к жизнеугрожающим патологиям и требует как можно более ранней диагностики и агрессивного постоянного лечения. Только при таких условиях удается добиться стойкой ремиссии и избежать развития тяжелых опасных последствий.
Исход узелкового периартериита
Более чем у 70% пациентов с узелковым периартериитом отмечают повышение артериального давления и развитие признаков нарастающей недостаточности почечной функции уже в течение первых 60 дней с момента начала заболевания. Возможно поражение нервной системы, с сохранением чувствительности, но ограничением двигательной активности.
Могут воспаляться сосуды брюшной полости, вследствие чего возникают сильные абдоминальные боли. Опасными осложнениями часто становятся язвы желудка и кишечника, некроз желчного пузыря, прободение и перитонит.
Коронарные сосуды поражаются реже, однако возможен и такой исход: у пациентов развивается инфаркт миокарда. При повреждении мозговых сосудов возникают инсульты.
При отсутствии лечения практически все больные погибают на протяжении первых нескольких лет с момента начала патологии. Наиболее частые проблемы, приводящие к летальному исходу: обширные артерииты, инфекционные процессы, инфаркт, инсульт.
Диагностика узелкового периартериита
Диагностические мероприятия начинаются со сбора жалоб от пациента. Особое внимание обращается на наличие высыпаний, формирование некротических очагов и язвенных поражений кожи, боль в зоне появления сыпи, в суставах, теле, конечностях, мышцах, а также на общую слабость.
Обязательно проводится внешнее обследование кожных покровов и суставов, оценивается расположение высыпаний и зоны болезненности. Очаги поражения тщательно пальпируются.
Для оценки уровня активности заболевания выполняются лабораторные анализы:
- общеклинический развернутый анализ крови;
- общетерапевтический биохимический анализ крови;
- оценка уровня сывороточных иммуноглобулинов в крови;
- исследование уровня комплемента с его фракциями в крови;
- оценка концентрационного содержания С-реактивного белка в плазме крови;
- определение ревматоидного фактора;
- общее исследование мочевой жидкости.
При узелковом периартериите в моче обнаруживается гематурия, цилиндрурия и протеинурия. Анализ крови выявляет нейтрофильный лейкоцитоз, анемию, тромбоцитоз. Биохимическая картина представлена повышением фракций γ и α2-глобулинов, фибрина, сиаловых кислот, серомукоида, С-реактивного протеина.
Инструментальная диагностика проводится для уточнения диагноза. В частности, выполняют кожно-мышечную биопсию: в биоматериале, изъятом из области голени или передней брюшной стенки, обнаруживают воспалительные инфильтраты и зоны некроза в стенках сосудов.
Узелковый периартериит часто сопровождается аневризматическими сосудистыми изменениями, просматриваемыми при обследовании глазного дна.
Ультразвуковая допплерография почечных сосудов помогает определить их стеноз. Обзорная рентгенография грудной клетки визуализирует усиление рисунка легких и нарушение его конфигурации. Электрокардиограмма и ультразвуковое исследование сердца позволяет выявить кардиопатии.
Микропрепарат, который может быть использован для изучения – это мезентериальная артерия в экссудативной или пролиферативной стадии артериита, подкожная клетчатка, икроножный нерв и мускулатура. Образцы, изъятые из печени и почек, могут дать ложноотрицательный результат, спровоцированный ошибкой при отборе. Кроме этого, такая биопсия может вызывать кровотечения из недиагностированных микроаневризмов.
Макропрепарат в виде иссеченной патологически измененной ткани фиксируют в растворе этанола, хлоргексидина, формалина для дальнейшего гистологического исследования.
Биопсия ткани, не пораженной патологией, нецелесообразна, поскольку узелковый периартериит обладает очаговым характером. Поэтому для биопсии берутся ткань, поражение которой подтверждается клиническим исследованием.
Если клиническая картина минимальна или вовсе отсутствует, то процедуры электромиографии и оценки нервной проводимости позволяют выявить область предполагаемой биопсии. При поражении кожных покровов предпочтительно изымать биоматериал из глубоко расположенных слоев или ПЖК, исключая поверхностные слои (демонстрируют ошибочные показатели). Биопсия яичек также часто нецелесообразна.
Диагностические критерии
Диагноз узелкового периартериита ставят, основываясь на данных анамнеза, на характерной симптоматике, на результатах лабораторной диагностики. Стоит заметить, что изменения лабораторных показателей неспецифичны, поскольку отображают преимущественно стадию активности патологии. Учитывая это, специалисты отличают такие диагностические критерии заболевания:
- Боли в мышцах (особенно в нижних конечностях), общая слабость. Диффузная миалгия, не затрагивающая зону поясницы и плечей.
- Болевой синдром в области яичек, не имеющий отношения к инфекционным процессам или травматическим повреждениям.
- Неравномерная синюшность на кожных покровах конечностей и тела по типу сетчатого ливедо.
- Исхудание на более чем 4 кг, что не связано с диетами и другими изменениями в питании.
- Полиневропатия или мононеврит со всеми неврологическими признаками.
- Повышение показателей диастолического артериального давления выше 90 мм рт. ст.
- Увеличение содержания мочевины в крови (более 14,4 ммоль/литр – 40 мг%) и креатинина (более 133 мкмоль/литр – 1,5 мг%), что не имеет отношения к обезвоживанию или обструкции мочеиспускательного тракта.
- Присутствие HBsAg, либо соответствующих антител в крови (вирусный гепатит B).
- Сосудистые изменения на артериограмме в виде аневризмов и окклюзий висцеральных артериальных сосудов, без связи с атеросклеротическими изменениями, фибромышечными диспластическими процессами и прочими патологиями невоспалительного характера.
- Обнаружение гранулоцитарной и мононуклеарно-клеточной инфильтрации сосудистых стенок в ходе морфологической диагностики биоматериала, взятого из артериальных сосудов мелкого и среднего калибра.
Подтверждение не менее трех критериев дает возможность постановки диагноза узелкового периартериита.
Классификация
Общепринятой классификации узелкового периартериита нет. Специалисты обычно систематизируют заболевание по этиологическим и патогенетическим признакам, по гистологическим особенностям, остроте течения, клинической картине. Подавляющая часть практикующих врачей используют морфологическую классификацию, основанную на клинических изменениях тканей, на глубине локализации и калибре поврежденных сосудов.
Разделяют такие клинические виды заболевания:
- Классический вариант (почечно-висцеральный, почечно-полиневритический) – характеризуется поражением почек, центральной нервной системы, перичерической нервной системы, сердца и пищеварительного тракта.
- Моноорганно-узелковый вариант – маловыраженный тип патологии, проявляется висцеропатиями.
- Дермато-тромбангиический вариант – медленно прогрессирующая форма, которая сопровождается повышением артериального давления, развитием невритов и нарушением периферического кровотока, обусловленного появлением узелковых образований вдоль сосудистого просвета.
- Легочный (астматический) вариант – проявляется изменениями в легких, бронхиальной астмой.
Согласно международной классификации МКБ-10, узелковое сосудистое воспаление занимает класс М30 с таким распределением:
- М30.1 – аллергический тип с поражением легких.
- М30.2 – ювенильный тип.
- М30.3 – изменения со стороны слизистых тканей и почек (синдром Кавасаки).
- М30.8 – прочие состояния.
По характеру протекания узелкового периартериита разделяют такие формы патологии:
- Молниеносная форма представляет собой злокачественный процесс, при котором поражаются почки, возникает тромбоз кишечных сосудов, некроз петель кишечника. Прогноз особенно негативный, пациент погибает в течение одного года с момента начала заболевания.
- Быстрая форма протекает не слишком стремительно, однако в остальном имеет много общего с молниеносным течением. Выживаемость слабая, часто пациенты погибают от внезапного разрыва почечного артериального сосуда.
- Рецидивирующая форма характеризуется приостановкой болезненного процесса в результате проведенного лечения. Однако рост патологии возобновляется при снижении дозировки препаратов, либо под воздействием других провоцирующих факторов – например, на фоне развития инфекционно-воспалительного процесса.
- Медленная форма чаще всего является тромбангитической. Она распространяется на периферические нервы и сосудистую сеть. Заболевание может постепенно наращивать свою интенсивность на протяжении десятка лет и даже более, при условии отсутствия серьезных осложнений. Пациент становится инвалидом, ему требуется постоянное непрекращающееся лечение.
- Доброкачественная форма считается наиболее мягким вариантом узелкового периартериита. Болезнь протекает изолированно, основные проявления обнаруживаются лишь на кожных покровах, отмечаются продолжительные периоды ремиссий. Степень выживаемости больных сравнительно высокая – при условии грамотной и регулярной терапии.
Клинические рекомендации
Диагноз узелкового периартериита должен быть обоснован соответствующими клиническими проявлениями и данными лабораторной диагностики. Положительные показатели биопсии имеют немаловажное значение для подтверждения заболевания. Необходима как можно более ранняя диагностика: проведение неотложно-агрессивной терапии следует начинать до момента распространения патологии на жизненно важные органы.
Клинические симптомы при узелковом периартериите отличаются выраженным полиморфизмом. Признаки заболевания с присутствием HBV и без него схожи. Наиболее острое развитие типично для патологии медикаментозного генеза.
Пациентам с подозрением узелкового периартериита рекомендовано выполнение гистологии, выявляющей типичную картину фокального некротизирующего артериита с клеточной инфильтрацией смешанного типа в стенке сосуда. Наиболее информативной считается биопсия скелетной мускулатуры. В ходе выполнения биопсии внутренних органов значительно повышается риск внутреннего кровотечения.
Для определения лечебной тактики пациентов с узелковым периартериитом нужно разделить по степени тяжести патологии, а также выделить рефрактерный тип протекания болезни, который не характеризуется обратным симптоматическим развитием, либо даже усилением клинической активности в ответ на проведенную полуторамесячную классическую патогенетическую терапию.
Дифференциальная диагностика
Узелковый периартериит в первую очередь дифференцируют с другими известными системными патологиями, затрагивающими соединительную ткань.
- Микроскопический полиартериит – это форма некротизирующего васкулита, при которой поражаются капиллярные сосуды, а также венулы и артериолы с формированием противонейтрофильных антител. Для заболевания типично появление гломерулонефрита, позднее постепенное повышение артериального давления, быстро нарастающая недостаточность почечной деятельности, развитие некротизирующего альвеолита и легочного кровотечения.
- Гранулематоз Вегенера сопровождается развитие тканевых деструктивных изменений. Появляются язвы на слизистой ткани носовой полости, перфорируется перегородка носа, распадается ткань легких. Зачастую определяются противонейтрофильные антитела.
- Ревматоидный васкулит характеризуется появлением трофических язвенных поражений на ногах, развитием полинейропатии. В ходе диагностики обязательно оценивается степень суставного синдрома (присутствие эрозивного полиартрита с нарушением конфигурации суставов), обнаруживается ревматоидный фактор.
Помимо этого, кожные проявления, схожие с узелковым периартериитом, появляются на фоне септической эмболии, левопредсердной миксомы. Важно исключение септических состояний ещё до применения иммуносупрессоров для лечения узелкового периартериита.
Совокупность таких симптомов, как полинейропатия, повышенная температура, полиартрит обнаруживается у пациентов с болезнью Лайма (другое название – боррелиоз). Для исключения заболевания необходимо проследить эпидемиологический анамнез. Моментами, позволяющими заподозрить боррелиоз, являются такие:
- покусы клещей;
- посещение природно-очаговых зон в период особой клещевой активности (конец весны – начало осени).
Для постановки диагноза выполняют анализ крови на предмет присутствия антител к боррелиям.
К кому обратиться?
Лечение узелкового периартериита
Лечение должно быть как можно более ранним и продолжительным, с назначением индивидуальной терапевтической схемы, зависящей от выраженности клинических симптомов и стадии узелкового периартериита.
В остром периоде обязателен постельный режим, что особенно важно, если патологические очаги узелкового периартериита расположены на нижних конечностях.
Подход к лечению всегда комплексный, с рекомендуемым подключением Циклофосфамида (перорально по 2 мг/кг в сутки), что благоприятствует ускорению наступления ремиссии и уменьшению частоты обострений. Во избежание инфекционных осложнений, Циклофосфамид применяют только при отсутствии эффективности от Преднизолона.
В целом, лечение часто оказывается неэффективным. Интенсивность клинической картины можно ослабить ранним назначением Преднизолона в количестве не меньше 60 мг/сутки перорально. Пациентам детского возраста уместно назначение нормального иммуноглобулина для внутривенного введения.
Качество лечения оценивают при наличии положительной динамики в клиническом течении, при стабилизации лабораторных и иммунологических значений и снижении активности воспалительной реакции.
Рекомендуется коррекция или радикальное устранение сопутствующих патологий, способных негативно повлиять на течение узелкового периартериита. К таким патологиям относятся очаги хронических воспалений, сахарный диабет, фибромиома матки, хроническая форма венозной недостаточности и пр.
Наружное лечение при эрозиях и язвах предполагает применение 1-2% растворов анилиновых красителей, эпителизирующих мазевых препаратов (Солкосерил), гормональных мазей, ферментных средств (Ирускол, Химопсин), аппликаторного нанесения Димексида. При узлах применяют сухое тепло.
Лекарства
Лекарственные препараты, проявляющие эффективность в лечении узелкового периартериита:
- Глюкокортикоиды: Преднизолон 1 мг/кг дважды в сутки перорально на протяжении 2-х мес., с дальнейшим снижением дозировки до 5-10 мг/сутки по утрам (день через день) до исчезновения клинических симптомов. Возможные побочные проявления: обострение или развитие язвы желудка и 12-перстной кишки, ослабление иммунитета, отеки, остеопороз, нарушение секреции половых гормонов, катаракта, глаукома.
- Иммунодепрессанты (если глюкокортикоиды оказываются малоэффективными), цитостатики (Азатиоприн в активной стадии патологии по 2-4 мг/кг в сутки в течение месяца, с дальнейшим переходом на поддерживающую дозировку 50-100 мг/сутки в течение полутора-двух лет), Циклофосфамид перорально по 1-2 мг/кг в сутки в течение 2-х недель с дальнейшим постепенным понижением дозировки. При интенсивном нарастании патологического процесса назначают по 4 мг/кг в сутки на протяжении трех дней, далее – по 2 мг/кг в сутки на протяжении недели, с постепенным понижением дозировки в течение трех месяцев. Общая продолжительность терапии – не меньше одного года. Возможные побочные эффекты: угнетение кроветворной системы, снижение сопротивляемости инфекциям.
- Пульсовая терапия в виде Метилпреднизолона 1000 мг или Дексаметазона 2 мг/кг в сутки внутривенно в течение трех дней. В это же время в первый день вводят Циклофосфамид в дозировке 10-15 мг/кг в сутки.
Оправдана комбинированная схема лечения с применением глюкокортикоидов и цитостатиков:
- эфферентное лечение в виде плазмафереза, лимфоцитофереза, имуносорбции;
- антикоагулянтная терапия (Гепарин 5 тыс. ЕД 4 раза в сутки, Эноксипарин по 20 мг ежедневно подкожно, Надропарин по 0,3 мг ежедневно подкожно;
- антиагрегантная терапия (Пентоксифиллин по 200-600 мг в сутки внутрь, либо 200-300 мг в сутки внутривенно; Дипиридамол по 150-200 мг в сутки; Реополиглюкин по 400 мг внутривенно-капельно, через день, в количестве 10 вливаний; Клопидогрель по 75 мг ежедневно);
- нестероидные противовоспалительные препараты-неселективные ингибиторы ЦОГ (Диклофенак по 50-150 мг в сутки, Ибупрофен по 800-1200 мг в сутки);
- селективные ингибиторы ЦОГ-2 (Мелоксикам или Мовалис по 7,5-15 мг в сутки ежедневно с едой, Нимесулид или Нимесил по 100 мг дважды в сутки, Целекоксиб или Целебрекс по 200 мг в сутки);
- аминохолиновые средства (Гидроксихлорохин по 0,2 г в сутки);
- ангиопротекторы (Памидин по 0,25-0,75 мг трижды в сутки, Ксантинола никотинат по 0,15 г трижды в сутки, в течение месяца);
- ферментные препараты (Вобензим по 5 таблеток трижды в сутки в течение 21 дня, далее – по 3 таблетки трижды в сутки в течение продолжительного времени);
- антивирусные и антибактериальные препараты;
- симптоматические препараты (медикаменты для нормализации артериального давления, для нормализации сердечной деятельности и пр.);
- вазодилатирующие средства и блокаторы кальциевых каналов (например, Коринфар).
Терапию Циклофосфамидом проводят только при наличии веских показаний и при неэффективности глюкокортикостероидных средств. Возможные побочные проявления от приема препарата: миелотоксические и гепатотоксические воздействия, анемия, стерильный геморрагический цистит, сильная тошнота и рвота, вторичное инфицирование.
Терапия иммунодепрессантами должна сопровождаться ежемесячным контролем показателей крови (общий анализ крови, тромбоцитарный уровень, активность сывороточных печеночных трансаминаз, щелочной фосфатазы и билирубина).
Системные глюкокортикостероиды принимают (вводят) преимущественно в утреннее время, с обязательным постепенным понижением дозировки и увеличением интервала приема (введения).
Физиотерапевтическое лечение
Физиотерапия при узелковом периартериите противопоказана.
Лечение травами
Несмотря на то, что узелковый периартериит является достаточно редкой патологией, все же существуют народные методы лечения данного нарушения. Тем не менее, возможность лечения травами обязательно должна быть заранее оговорена с лечащим врачом, поскольку обязательно нужно учитывать тяжесть заболевания и вероятность развития нежелательных побочных эффектов.
На ранней стадии узелкового периартериита применение растительных препаратов может быть оправдано.
- Пропускают через мясорубку три средних лимона, 5 ст. л. гвоздики, смешивают с 500 мл меда и заливают 0,5 л водки. Все хорошо перемешивают, заливают в банку, закрывают крышкой и отправляют в холодильник на 14 суток. Далее настойку фильтруют и начинают принимать по 1 ст. л. трижды в день, за полчаса до еды.
- Готовят растительную равнозначную смесь из пижмы, бессмертника и корневища девясила. Берут 1 ст. л. смеси, заливают стаканом кипятка, настаивают в течение получаса. Принимают по 50 мл настоя трижды в день перед едой.
- Готовят равнозначную смесь из сухоцвета фиалки, листьев череды и сухих ягод брусники. Заливают 2 ст. л. смеси 0,5 л кипятка, настаивают до остывания. Принимают по 50 мл 4 раза в сутки, между приемами пищи.
- Смешивают по 1 ст. л. бессмертника, полыни и девясила, заливают 1 л. кипятка, настаивают в течение двух часов. Далее настой фильтруют и принимают трижды в сутки по 100 мл.
Простой и действенный способ укрепить сосудистые стенки при узелковом периартериите – это регулярное употребление зеленого чая. Следует пить каждый день по 3 чашки напитка. Дополнительно можно принимать спиртовые настойки заманихи или женьшеня, которые помогут скорее избавиться от нежелательных проявлений заболевания. Такие настойки можно купить в любой аптеке.
Хирургическое лечение
Оперативное лечение не является основным при узелковом периартериите. Операция может быть показана лишь при критическом стенозирующем состоянии, клинически обусловленном регионарной ишемией, либо при окклюзии магистральных артериальных стволов (артериит Такаясу). Другими показаниями к хирургической помощи считаются:
- облитерирующий тромбангиит;
- периферическая гангрена и прочие необратимые изменения в тканях;
- субглоточный стеноз при гранулематозе Вегенера (механическое расширение трахеи в комплексе с местным использованием глюкокортикостероидов).
Экстренную операцию назначают при абдоминальных осложнениях: кишечных перфорациях, перитоните, инфаркте кишечника и пр.
Профилактика
Четкого понятия о профилактике узелкового периартериита не существует, поскольку досконально неизвестны истинные причины заболевания. Однозначно следует избегать воздействия факторов, способных спровоцировать развитие патологии: не допускать переохлаждения, физического и психо-эмоционального перенапряжения, вести здоровый образ жизни, правильно питаться, оберегаться от бактериальных и вирусных инфекций.
При появлении первых подозрительных признаков заболевания нужно как можно раньше посетить врача: в таком случае повышаются шансы диагностировать и лечить узелковый периартериит на начальном этапе его развития.
Профилактика обострений заболевания у пациентов с ремиссией узелкового периартериита сводится к регулярному диспансерному наблюдению, систематическому проведению поддерживающего и укрепляющего лечения, устранению аллергенов, недопущению самолечения и бесконтрольного приема лекарственных средств. Пациентам с васкулитами или узелковым периартериитом не следует вводить какие-либо сыворотки, проводить вакцинацию.
Прогноз
При отсутствии лечения узелкового периартериита летальный исход наступает на протяжении пяти лет у 95 пациентов из сотни. При этом подавляющая часть случаев гибели больных приходится на первые 90 дней заболевания. Подобное может произойти, если патологию неправильно или несвоевременно диагностируют.
Основные причины летальных исходов при узелковом периартериите – это обширное сосудистое воспаление, присоединение инфекционных патологий, инфаркт, инсульт. [12]
Своевременное применение глюкокортикоидных препаратов повышает процент пятилетней выживаемости более чем наполовину. Еще более оптимальный эффект удается достичь комбинацией глюкокортикостероидов с цитостатиками. Если удается добиться полного исчезновения симптомов заболевания, то вероятность его обострения оценивается примерно в 56-58%. Неблагоприятным фактором для прогноза считается поражение спинномозговых структур и головного мозга. [13]
Генетически обусловленный узелковый периартериит в детском возрасте полностью излечивается примерно в каждом втором случае. У 30% детей болезнь отмечается стойкое исчезновение симптомов на фоне постоянной медикаментозной поддержки. Летальность в раннем возрасте составляет 4%: гибель обусловлена повреждением мозговых структур, черепно-мозговых нервов. [14]
Даже при благоприятном исходе узелковый периартериит требует регулярного ревматологического контроля. [15] Во избежание рецидивов пациенту следует остерегаться инфекционных заболеваний, резких перепадов температур, любых вариантов самолечения. В некоторых случаях рецидивы могут провоцироваться беременностью или абортами.

