Медицинский эксперт статьи
Новые публикации
Гнойный перикардит
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
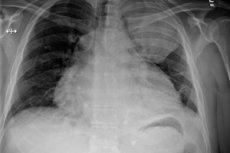
Воспалительные процессы в перикарде – околосердечной бурсе – могут иметь разные механизмы возникновения и развития, отличаются по подходам к лечению и по прогнозам. Однако наиболее неблагоприятное течение имеет гнойный перикардит: многие случаи этого заболевания завершаются смертельным исходом. Специалисты называют крайне важным своевременное проведение оперативных диагностических мероприятий с дальнейшей продуманной терапией. [1]
Код по МКБ-10
Эпидемиология
Гнойный перикардит – это редкое заболевание, которое случается меньше чем у 1% пациентов с кардиологическими проблемами. По западноевропейским оценкам, чаще всего патология провоцируется стафилококками, стрептококками и пневмококками. Среди ассоциированных поражений обычно встречается эмпиема и воспаление легких.
У больных иммунодефицитными состояниями, либо после торакальных оперативных вмешательств в большинстве случаев выделяют стафилококки aureus (в 30%) и грибковую инфекцию (в 20%). Возможно выделение анаэробных возбудителей из ротоглоточной области.
Инфекционные агенты распространяются гематогенным путем, либо по ретрофарингеальной зоне, сердечным клапанам или субдиафрагме.
Нейшерия meninghitidis способна оказать влияние на перикард путем инициирования иммунноассоциированного стерильного выпота, либо прямым инфицированием и развитием гнойного ответа.
Микроскопическая картина у пациентов с ятрогенным и ВИЧ-ассоциированным подавлением иммунитета может быть более разнообразной и экзотической.
В целом, под гнойным перикардитом понимают инфекционное (чаще микробное) экссудативное воспаление перикарда, в процессе развития которого происходит накопление экссудативного гноя в перикардиальной бурсе. Гнойный перикардит в большинстве случаев – вторичная болезнь, которая выступает, как осложнение других сердечно-сосудистых, респираторных (пульмонологических), гастроэнтерологических и травматических патологий.
Среди других типов перикардитов гнойный вариант встречается примерно в 8% случаев.
На сегодняшний день отмечается некоторый рост общего числа перикардитов, и в то же время снижение количества гнойных воспалений перикарда.
Заболевание отличается плохим прогнозом при неоказании своевременной медицинской помощи, и достаточно хорошим прогнозом при условии адекватного вовремя проведенного лечения.
Гнойный перикардит сопровождается накоплением экссудативного гноя, как в отдельном синусе, так и во всей полости перикарда. При этом объем экссудата может быть разным – от 100 до 1000 мл. Могут болеть пациенты любого возраста и пола. [2]
Причины гнойного перикардита
Гнойный перикардит – это преимущественно вторичное заболевание, которое развивается при попадании в перикардиальную полость какого-либо инфекционного агента – из других очагов инфекции в организме.
В качестве инфекционного агента могут выступать многочисленные микроорганизмы, встречающиеся в окружающей среде. Речь может идти, как о бактериях, спирохетах, риккетсиях, так и о патогенных грибах, простейших и вирусах. Инфекционные агенты способны оказать непосредственное повреждающее действие на перикард, либо вызывать неблагоприятные изменения со стороны иммунитета, что приводит к сбою в системе защиты организма.
Функциональность иммунной системы регулируется эндокринными и нервными механизмами. Многочисленные стрессы и прочие патогенетические факторы провоцируют нарушения иммунитета, тем самым ослабляя защиту от влияния инфекции. Поэтому очень часто гнойный перикардит развивается на фоне психо-эмоциональных перегрузок, сильных стрессов.
Противопатогенная защита организма от инфекционных вторжений осуществляется двумя типами иммунитета:
- врожденный иммунитет определяется генетическим (наследственным) фактором;
- приобретенный иммунитет формируется в ходе жизненного процесса.
У большинства больных гнойный процесс в перикарде возникает на фоне воспаления легких, плевральной эмпиемы, медиастинита, легочного или поддиафрагмального абсцесса, эндо и миокардита. В данной ситуации возбудитель попадает в перикардную бурсу из рядом расположенных анатомических структур.
Иногда инфекция распространяется из отдаленных очагов с крово или лимфотоком. Подобное можно наблюдать при перитоните или остеомиелите, роже и сепсисе, дифтерии и тонзиллите, пародонтозе и одонтогенной флегмоне, перитонзиллярном или мягкотканом абсцессе. В некоторых случаях микробная инфекция присоединяется на фоне падения иммунитета вследствие вирусных патологий (ветрянки, гриппа, кори и пр.): развивается кокковый гнойный перикардит. [3], [4]
Развитие гнойного процесса может выступать в качестве осложнения перикардиальной пункции, кардиологических и торакальных хирургических манипуляций, механических травм сердца. Известны случаи появления микробного воспаления, обусловленного наличием аортальной аневризмы, злокачественной опухоли пищевода, грибковых заболеваний. [5]
Инфекционные возбудители, которые провоцируют большинство случаев гнойных перикардитов:
- кокковая флора, грам (-) микроорганизмы (протей, псевдомонада, клебсиелла, эшерихия коли);
- нейшерия менингитидис (у больных менингитом);
- грибковая флора и простейшие (выступают в качестве причины значительно реже, чем бактерии).
Особенно редкие возбудители гнойного перикардита:
- микробные возбудители (легионеллы, актинобациллы, гемофильная инфекция, возбудители гистоплазмоза и туляремии);
- немикробные возбудители бластомикоза, амебиаза, аспергиллеза, нокардиоза, кокцидиоза, кандидоза, токсоплазмоза.
Факторы риска
Гнойный перикардит – редкое заболевание, которое в большей мере поражает людей, ранее страдавших перикардиальными патологиями, либо имеющих ослабленный иммунитет – например, после прохождения химиотерапевтических курсов.
Дополнительными факторами риска могут стать:
- коронарные вмешательства в анамнезе;
- проведение гемодиализа;
- сильное угнетение иммунной защиты;
- хронический алкоголизм, наркомания, сильные стрессы;
- самолечение антибиотиками;
- травмы грудной клетки, пульмонологические заболевания.
Раньше, до внедрения в медицину антибиотикотерапии, гнойный перикардит часто осложнял такие заболевания, как воспаление легких, эндокардит, менингит и прочие инфекционно-воспалительные патологии, в том числе остеомиелиты, дерматиты и отиты.
Важно понимать, что сами по себе факторы не приводят к возникновению гнойного перикардита, но в значительной мере способствуют этому. Необходимо знать об этих факторах, поскольку многие из них приводят к развитию неблагоприятных последствий, представляющих угрозу, как для здоровья, так и для жизни пациента.
Тяжесть протекания перикардита, особенности его симптоматики и финальный исход зависят и от общего состояния здоровья, и от состояния иммунной защиты, и от особенностей физиологии конкретного человека. Люди, ведущие здоровый образ жизни, правильно питающиеся, соблюдающие гигиенические нормы, намного реже сталкиваются с такой проблемой, как гнойный перикардит.
Не является секретом тот факт, что частые стрессы, употребление алкоголя и наркотиков, неправильное питание и наличие хронических болезней максимально ослабляют иммунитет человека, мешают организму в достаточной мере противостоять внедрению инфекции. Спиртные напитки и наркотики нарушают нормальную работу нервной системы, понижают ее активность, блокируют течение основных процессов жизнедеятельности. Как результат – повреждаются внутренние органы, нарастает интоксикация, а организм теряет способность защищаться.
Еще один распространенный момент – бесконтрольный, необоснованный и неправильный прием антибиотиков, вызывающий «привыкание» патогенных микроорганизмов и уничтожение полезной флоры. В результате самолечения антибактериальными препаратами иммунитет теряет способность самостоятельно и эффективно бороться с инфекционным вторжением, а риски развития гнойных процессов в организме возрастают в несколько раз.
Для предупреждения возникновения патологии необходимо тщательно соблюдать правила и нормы личной и общей гигиены, отказаться от вредных привычек, избегать стрессовых ситуаций и травм, своевременно лечить любые инфекционно-воспалительные процессы в организме, не заниматься самолечением.
Общие факторы риска, на которые необходимо обращать внимание:
- высокий уровень холестерина и триглицеридов в крови;
- повышенное артериальное давление;
- курение;
- низкая физическая активность;
- лишний вес;
- сахарный диабет.
Дополнительный риск всегда присутствует у людей, страдающих ишемической болезнью сердца, особенно на фоне курения, атеросклероза, гипертонии, гиподинамии, ожирения, резко или длительно ослабленного иммунитета. [6]
Патогенез
Развитие гнойного перикардита обусловлено попаданием инфекционного агента в перикардное пространство. Инфекция активизирует процессы продукции гнойного экссудата – выпота в бурсу перикарда. Патология бывает чаще вторичной – то есть, развивается вследствие других инфекционных процессов в организме. Первичное заболевание встречается очень редко.
Специалисты указывают на наличие пяти основных патогенетических механизмов возникновения гнойного перикардита:
- Инфекционные возбудители распространяются с близлежащих участков – например, локализованных в пределах грудной клетки.
- Инфекция распространяется гематогенно – с кровотоком попадает к перикарду.
- Инфекция проникает из сердечной мышцы – например, миокардит может повлечь за собой развитие гнойного перикардита.
- Оперативные вмешательства на сердце и сосудах, проникающие травмы (ранения) способствуют попаданию инфекционного возбудителя непосредственно в перикард или рядом расположенные структуры.
- Инфекция с диафрагмы попадает в субдиафрагму и перикард.
Распространение пневмококковой флоры обычно происходит из органов дыхания, а вот золотистый стафилококк чаще мигрирует по гематогенному пути.
Патоморфология при гнойном перикардите включает в себя фибринозную, серозную и гнойно-воспалительную стадию. Умеренный выпот не препятствует всасывающей способности листов перикарда, поэтому на данном этапе отмечается лишь покраснение, отек и десквамация мезотелия, а также выпадение фибрина между перикардиальными листками. Между эпикардом и перикардом наличие тяжей фибрина создают эффект так называемого «волосатого» сердца.
Интенсивные выпотные процессы в перикардной бурсе сначала сопровождаются скоплением экссудата, в котором присутствуют фибринозные волокна, отшелушенный мезотелий и кровяные клетки. С попаданием инфекции в околосердечную бурсу экссудат становится гнойным: в составе появляются болезнетворные микроорганизмы, простейшие, грибковая инфекция и пр.
На этапе формирования гноя и дальнейшего рубцевания возможно появление обызвествления и оссификации рубцов, что значительно затрудняет сердечную функцию. Процессы рубцевания могут распространяться не только на слои эпикарда и перикарда, но и захватывают эндокард. Страдает сила и амплитуда сокращений сердца, а основную нагрузку берет на себя межжелудочковая перегородка: развивается констриктивный перикардит. [7]
Симптомы гнойного перикардита
Гнойный перикардит начинается остро, с повышения температуры и озноба, одышки. Заболеванию часто предшествуют тонзиллиты, воспаления легких, а также деструктивные изменения в легких, сепсис и пр. Зачастую появляются сердечные боли, прослушивается перикардный шум. Довольно быстро развиваются осложнения (их важно не пропустить): гнойный медиастинит, плевральная эмпиема. Присоединение осложнений резко повышает вероятность летального исхода, даже при условии проведения антибиотикотерапии. Причиной смерти больного часто становятся:
- сердечная тампонада;
- констриктивные изменения;
- интоксикация организма.
Если основное заболевание (первопричина) лечили антибиотиками, то гнойный перикардит может начинаться смазано, стерто, что значительно затрудняет его выявление.
Основной признак перикардита в целом – это сильная внутригрудная боль и кашель. Картина не специфична, поэтому необходимо обращать внимание и на другие возможные симптомы – например, больному становится несколько легче, если он наклоняет туловище вперед. Дополнительно могут присутствовать:
- одышка, в том числе и в состоянии покоя;
- ощущение дискомфорта в левой конечности, плече, лопатке, шее;
- усиление болевого синдрома при глубоком вдохе или выдохе.
По мере развития гнойного воспалительного процесса нарастает лихорадка. Важно: повышение температуры на фоне другого, сопутствующего инфекционного процесса, может отвлечь на себя внимание и маскировать гнойный перикардит. Поэтому к диагностике следует подходить максимально тщательно.
Базовыми клиническими появлениями считаются такие:
- нарастающее лихорадящее состояние;
- осложненное дыхание;
- внутригрудная боль с возможной «отдачей» в левую половину туловища (преимущественно в левую верхнюю конечность или лопатку);
- пульсовая парадоксальность;
- увеличение печени;
- увеличение центрального венозного давления;
- нарастающее скопление жидкости в брюшной полости;
- аускультативно: шумы перикардиального трения.
Подавляющее число больных отмечают повышение температуры и развитие лихорадящего состояния, у многих затрудняется дыхание. Боль за грудиной присутствует примерно у каждого второго больного, а парадоксальность пульса и увеличение центрального венозного давления обнаруживается у трех-четырех пациентов из десяти.
Клиническая симптоматика может дополняться картиной сопутствующих инфекционных патологий, в частности:
- воспаления легких (в особенности пневмококковой пневмонии);
- среднего отита;
- дерматологических инфекций;
- менингита (преимущественного менингококкового);
- остеомиелита (стафилококкового);
- абсцессов субдиафрагмы.
Первые признаки
Гнойный перикардит чаще всего имеет острое, тяжелое течение, которое сопровождается выраженной интоксикацией, сильным лихорадящим состоянием, признаками надвигающейся сердечной тампонады в острой или подострой форме.
Гнойный вариант патологии часто возникает и как последствие травмы сердца, при этом экссудативный гной накапливается в перикардиальной бурсе. В подобной ситуации больной может выжить только, благодаря своевременной диагностике и хирургическому вмешательству. Чем стремительнее развивается гнойное воспаление, тем хуже прогноз для пациента.
Острая форма патологии начинается с повышения температуры и появления ноющей боли в области верхушки сердца или нижней трети грудины. Иногда такая боль бывает острой, напоминающей инфаркт миокарда или плеврит. Возможна иррадиация в левую конечность, плечо или шею, а также в зону эпигастрия.
У некоторых больных боли не сильно выражены, а проявляются в виде сильного дискомфорта, ощущения тяжести и давления в груди. Дыхание сильно затрудняется во время ходьбы или в стоячем положении. Некоторое облегчение одышки наступает, если больной садится и немного наклоняется кпереди.
Поскольку гной давит на верхнюю часть респираторной системы, появляется сухой кашель, обусловленный раздражением диафрагмального нерва. У некоторых пациентов появляется рефлекторная рвота.
С увеличением объема гнойного экссудата, накапливающегося в перикардиальной бурсе, развивается сердечная тампонада. Осложнение сопровождается неправильным кровоснабжением левого желудочка и, как следствие, недостаточностью большого круга кровообращения. Проблема проявляет себя развитием отека, набуханием шейных вен, скоплением жидкости в брюшной полости, увеличением печени.
Одновременно или незадолго до этого начинает повышаться температура. Вначале она субфебрильная – около 37,5°C, далее развивается лихорадка. Отмечается парадоксальность пульса (снижение на вдохе), понижается артериальное давление.
Признаки, характерные для большинства больных гнойным перикардитом:
- гектическая лихорадка с потрясающими ознобами;
- сильная слабость, резкий упадок сил;
- профузное потоотделение;
- потеря аппетита.
С нарушением сердечной деятельности появляется посинение конечностей, одышка, учащается сердцебиение, возникает тяжесть и сердечные боли. Часто картина напоминает стенокардический приступ.
Компрессия рядом расположенных структур сопровождается набуханием шейных венозных сосудов, кашлем, нарушением глотания.
В ходе осмотра выявляется расширенная площадь сердечной тупости по всем сторонам, расширение сосудистого пучка во II межреберном промежутке, изменение конфигурации сердца.
При аускультации тоны сердца глухие, возможен «галопный» ритм и аритмии, отмечается бронхофония и бронхиальный дыхательный оттенок.
Перкуторно обнаруживается притупление звука, которое уменьшается, если больной наклоняется вперед.
При неоказании своевременной помощи гнойный перикардит трансформируется в фиброзный или адгезивный вариант, что требует проведения перикардэктомии. [8]
Стадии
В современной медицинской классификации перикардит проходит через следующие стадии:
- фиброзная стадия (экссудат накапливается в относительно малом количестве, между перикардиальными листками заметно выпадение фибрина, а всасывательная способность перикарда сохранена);
- серозная стадия (экссудат скапливается более интенсивно, содержит мезотелиальные элементы, клетки крови и хлопья фибрина);
- гнойная стадия (в экссудате присутствуют инфекционные агенты, возможно возникновение процессов обызвествления, рубцевания, что ограничивает сердечную сократительную функцию).
Воспалительный процесс стартует с висцеральной части возле основания органа. Небольшое количество экссудата всасывается в систему кровообращения, на перикардиальных листках начинается отложение фибрина. Постепенно воспалительная реакция захватывает весь перикард, обратное всасывание жидкости затрудняется. Экссудат начинает накапливаться. Присоединяется инфекция, что сопровождается повышением температуры и признаками интоксикации организма. [9]
Формы
- Выпотный, жидкостный, экссудативный вид перикардита.
В ходе воспалительного процесса происходит скопление экссудативных выделений в перикардиальной полости. Если нормой считается от 15 до 50 мл этой жидкости, то при патологии этот объем увеличивается до 0,5 л и больше. Как результат – жидкость оказывает давление на структуры сердца, ухудшается его функция, возникают трудности с дыханием, боль за грудиной, учащается сердцебиение, снижается артериальное давление. Возрастает вероятность летального исхода.
- Острая форма перикардита.
Острый вариант патологии возникает вследствие инфекционного процесса, в том числе сепсиса, ревматизма, туберкулеза. Воспалительная реакция распространяется на внешний и внутренний перикардиалные листки. Вначале заболевание протекает по «сухому» типу, далее переходит в экссудативный перикардит.
- Хроническая форма.
При отсутствии своевременного лечения острой патологии перикарда процесс трансформируется в хронический: перикардиальные листы утолщаются, а впоследствии – слипаются, склеиваются. Отмечается повышение температуры, пациенты жалуются на сильные внутригрудные боли.
- Констриктивная форма.
Констриктивный вариант выступает как осложнение острой формы экссудативного перикардита. Зачастую патология возникает у пациентов с почечными или гематологическими заболеваниями, туберкулезом, ревматизмом, либо после предшествующих травм. Проблема заключается в слипании (склеивании) листов сердечной бурсы, что негативно влияет на функцию жизненно-важного органа. Перикард утолщается, в нем происходит скопление кальциевых солей, стартуют процессы известкования: формируется специфическое «панцирное сердце».
- Травматическая форма.
Травмы груди в области сердца (тупые, проникающие, огнестрельные и т. п.) способны привести к развитию травматической формы воспаления. Симптомы классические: сердечные боли, одышка.
- Гнойная форма.
Зачастую гнойный перикардит выступает, как осложнение кардиологических операций или посттравматического воспаления, однако в подавляющем большинстве случаев «виновником» становится инфекция – в частности, особенно распространен золотистый стафилококк. Патология сопровождается скоплением экссудативного гноя в перикардиальной бурсе. У больного нарастают признаки интоксикации, появляется лихорадка и одышка, беспокоит достаточно сильная сердечная боль.
- Неспецифическая форма.
Патологический процесс сухого типа развивается как результат аллергической или инфекционной реакции и протекает в виде чередования рецидивов и ремиссий. В периоды рецидивов у больного повышаетсятемпература, появляется сердечная боль и шум перикардиального трения.
- Фибринозная форма.
Фибринозная, или сухая форма патологии более характерна для детского возраста и зачастую развивается у пациентов, страдающих ревматизмом. Суть заболевания заключается в полном исчезновении экссудата из бурсы сердца, что значительно затрудняет его работу. Проблема сопровождается сильными колюще-ноющими болями, затруднением дыхания.
По характеру экссудативного выпота воспаление перикарда бывает серозным, фибринозным, гнойным и смешанным – например, гнойно-фибринозным или серозно-гнойным.
Гнойно-фиброзный перикардит проявляется осумковыванием экссудата с формированием гнойных карманов.
В свою очередь, серозно-гнойный перикардит представляет собой переходное состояние, при котором серозный экссудат постепенно трансформируется в гнойную жидкость, а прозрачный выпот становится более мутным: развивается гнойное воспаление. [10]
Осложнения и последствия
При своевременном вмешательстве гнойный перикардит можно успешно вылечить. Если не затягивать с лечением, то гнойное воспаление проходит без осложнений и не оказывает негативного влияния на функциональность организма и качество жизни человека.
Необратимые изменения в органе и различные осложнения возникают, если больной поздно обращается за медицинской помощью, а также при наличии хронических коронарных и прочих патологий.
К чему может привести гнойный перикардит:
- к сердечной тампонаде (перикардиальная бурса заполняется гноем, сердце сдавливается до полной остановки его деятельности);
- к воспалению других слоев – эндокарда, миокарда;
- к фиброзному перикардному утолщению и последующему нарушению коронарной функции;
- к сердечной недостаточности, сопровождающейся интенсивным нарушением кровообращения, затрагивающим все органы и системы;
- к септическим осложнениям.
Сердечная тампонада развивается в результате скопления большого количества гноя в пространстве перикарда и повышения давления в бурсе. Это влечет за собой сдавливание сердца и расстройство кровообращения из-за снижения сердечного выброса и системно-венозного застоя. Тампонада развивается быстро или постепенно, что зависит от темпов накопления экссудата. Клиническая картина осложнения варьирует от затруднения дыхания и появления периферической отечности до развития циркуляторного коллапса. Среди ранних признаков: учащенное сердцебиение, резкие проблемы с дыханием, отечность, увеличение венозного давления и выбухание яремных вен, расширенные границы относительной сердечной тупости. Артериальное давление может понижаться вплоть до коллаптоидного состояния.
При постепенном возникновении тампонады обращают на себя внимание симптомы дефицита правого желудочка, увеличение печени, асцит и плевральный выпот, а также парадоксальность пульса (выраженное понижение систолического артериального давления – более 10 мм рт. ст. – на вдохе). [11]
Диагностика гнойного перикардита
Стандартная диагностика включает в себя осмотр, опрос больного, прослушивание и перкуссию. Среди лабораторных методов лидируют следующие:
- общее исследование крови с выяснением уровня лейкоцитов и СОЭ;
- оценку показателя С-реактивного белка;
- оценку показателей тропонина и креатинкиназы (кардиоспецифичных белков и ферментов).
Анализы крови демонстрируют повышенную скорость оседания эритроцитов и лейкоцитоз, лейкоцитарная формула сдвинута влево, увеличен показатель α-глобулинов, фибриногена и гаптоглобина в плазме крови.
Инструментальная диагностика обычно представлена следующими процедурами:
- электрокардиография;
- эхокардиография;
- обзорная рентгенография органов грудной клетки;
- иногда – компьютерная или магнитно-резонансная томография.
В ходе рентгенографии обнаруживают такие нарушения:
- расширение сердечных контуров;
- трансформация острого сердечно-печеночного угла в тупой;
- потеря сердечной талии;
- резкое снижение амплитуды пульсации сердечных контуров (до полной потери на фоне сохранности крупнососудистой пульсации).
На электрокардиограмме прослеживается снижение вольтажа комплекса QRS и Т-зубца.
Наиболее информативна эхокардиография. Исследование помогает оценить характер и объем экссудата, выявить кальциевые отложения.
Характер внутриперикардной жидкости – гнойный, белок присутствует в большом количестве, уровень лейкоцитов в выпоте превышает 10000/мл (представлен в основном макрофагами и гранулоцитами). Уровень аденозиндезаминазы не повышен.
Компьютерная и магнитно-резонансная томография используются для определения размеров и масштаба экссудативного распространения.
Перикардиоцентез выполняют при подтвержденном гнойном перикардите.
Если подозревается туберкулезное происхождение гнойного воспаления в перикарде, то исследованию подвергают непосредственно перикардиальный экссудат. Микобактерии туберкулеза можно обнаружить в мазках, при посеве, гистологии. [12]
Дифференциальная диагностика
Дифференциальную диагностику проводят с различными типами воспалительных перикардиальных процессов, а также с патологиями невоспалительной этиологии (гидроперикардом, гемоперикардом, хилоперикардом). Дифференциацию выполняют путем исключения, основываясь на результатах общедиагностических мероприятий.
Обращается внимание на вероятность других кардиомегалий:
- кардиомиопатии;
- изолированного миокардита;
- отдельных врожденных сердечных пороков;
- синдрома верхней полой вены при опухолевых процессах средостения;
- левостороннего плеврального выпота (выпотный объем изменяется с дыханием, выявляется сзади от левого желудочка и при этом отсутствует спереди него, не скапливается сзади от левого предсердия);
- кардиопатии, обусловленной печеночным циррозом.
Дифференциальную диагностику выполняют, учитывая симптоматические особенности, с привлечением лабораторных диагностических процедур и визуализирующих исследований.
Дополнительной диагностики требует начинающаяся тампонада.
Если в околосердечной бурсе скапливается невоспалительный экссудат, то может присутствовать картина экссудативного перикардита. Это следует учитывать при постановке диагноза и назначении лечения. Так, отслеживают вероятность развития таких состояний:
- Гидроперикард – накопление в сердечной бурсе большого объема перикардиального экссудата без фибрина (так называемый транссудат). Проблема может возникать при сильной недостаточности правого желудочка и сопровождается периферической отечностью, асцитом, плевральной экссудацией. Боль за грудиной, шум перикардиального трения и типичные для перикардита ЭКГ-изменения отсутствуют.
- Гемоперикард – накопление крови в перикардном пространстве, например, при ранении или травме, после кардиохирургической операции. Нарушение требует срочного проведения перикардиоцентеза.
- Хилоперикард – появляется при совмещении пространства перикарда с грудным лимфатическим протоком. Это может случиться вследствие травмы, врожденного дефекта, либо как осложнение средостенной лимфангиомы, гамартомы и пр.
Лечение гнойного перикардита
Лечебные мероприятия при гнойном перикардите включают в себя:
- соблюдение режима и диеты;
- противовоспалительную, симптоматическую и этиотропную терапию;
- уменьшение объема экссудативного гноя с дальнейшим контролем его в динамике;
- индивидуально и при наличии показаний – терапия сердечной недостаточности.
Назначается постельный режим с рекомендуемым полусидячим положением – особенно на время лихорадочного состояния, картины недостаточного кровообращения и болевого синдрома.
Изменения в питании предполагают дробное питание с исключением соли и нормализацией питьевого режима.
Показано экстренное дренирование полости перикарда для предотвращения сердечной тампонады. Антибиотики вводят парентерально в течение не меньше 14-28 дней, а также внутриперикардиально одновременно с интенсивными дезинтоксикационными, иммунотропными и симптоматическими терапевтическими мероприятиями.
При развитии септического состояния дозы антибактериальных препаратов сходны с такими, которые назначают при менингите.
При подтвержденной грибковой природе патологии выполняют перикардиоэктомию.
Бактериальный гнойный перикардит лечат защищенными пенициллинами в комплексе с аминогликозидами. После определения точной этиологии воспалительного гнойногопроцесса назначают этиотропную терапию (в зависимости от возбудителя).
Продолжительность антибиотикотерапии – не меньше 14-28 дней.
Внутривенная антибиотикотерапия проводится до полного устранения лихорадочного состояния и нормализации уровня лейкоцитов крови. Если пациент находится в критическом состоянии, либо введение пенициллиновых препаратов невозможно, то при отсутствии подтвержденного возбудителя назначают Ванкомицин, фторхинолоны и цефалоспорины третьего поколения.
Лечение антибиотиками продолжают под контролем картины бактериологической диагностики и исследования гнойных выделений. [13]
Хирургическое лечение
Наиболее частая хирургическая процедура, используемая при гнойном перикардите – это перикардиоцентез, или перикардиальная пункция, позволяющая быстро предотвратить и устранить сердечную тампонаду и даже выяснить причину воспалительного процесса.
Выполнение процедуры невозможно больным с коагулопатиями, а также тем, кто проходит активную антикоагулянтную терапию. Относительное противопоказание – уровень тромбоцитов крови меньше 50x109/л.
Проведение перикардиоцентеза невозможно, если у больного присутствуют:
- аортальная аневризма;
- постинфарктный разрыв сердечной мышцы;
- травматический гемоперикард.
Указанные случаи – показание для проведения кардиохирургической операции.
Прежде чем приступать к выполнению пункции, кардиолог должен ознакомиться с результатами рентгенограммы грудной клетки и эхокардиографии. Процедура может проходить в стандартном режиме или под электрокардиографическим контролем.
Для адекватного перемещения экссудативного гноя в перикардиальной бурсе пациент должен принять положение «полусидя». Дополнительно проверяются показатели артериального давления и сатурации.
Инструментарий, необходимый для выполнения перикардиоцентеза:
- интродьюсерные иглы;
- расширяющий инструмент;
- проводящий инструмент;
- изогнутый рентгеноконтрастный катетер;
- многонаправленный трубочный адаптер.
Точкой перикардиального прокола (если используется метод Ларрея) является вершина угла от реберной дуги слева до основания мечевидного отростка. Если предполагается применение метода Марфана, то прокол выполняют в области основания мечевидного отростка с левой стороны.
Перикардиоцентез – это достаточно сложная манипуляция, сопряженная с рисками повреждения коронарных тканей и венечного артериального сосуда. Среди наиболее неблагоприятных осложнений – прободение или разрыв коронарной артерии или миокарда, однако такие проблемы возникают очень редко. Среди других возможных осложнений:
- пневмоторакс;
- формирование воздушной эмболы;
- нарушения сердечного ритма;
- прободение брюшных органов;
- отек легких;
- формирование фистулы внутренней грудной артерии.
Важно понимать, что проведение перикардиоцентеза пациентам с гнойным перикардитом – это необходимая мера, без которой имеются все риски летального исхода.
В некоторых случаях возникает необходимость в проведении перикардиоэктомии – хирургического удаления или широкой резекции париетального и висцерального листов. Процедура показана пациентам с большими объемами гнойного экссудата, с частыми рецидивами, резистентностью к медикаментозному лечению, а также при отсутствии эффекта от повторного перикардиоцентеза.
Профилактика
Профилактика гнойного перикардита заключается в комплексе мероприятий общего характера, поскольку специфических профилактических мер не разработано.
Прежде всего, необходимо своевременно лечить любые инфекционно-воспалительные процессы в организме, не дожидаясь усугубления проблемы и распространения инфекционных возбудителей по всему организму.
Рекомендуется умеренно заниматься спортом, вести активный образ жизни, продолжительно гулять на свежем воздухе, плавать и кататься на велосипеде, ходить в туристические походы. Приветствуется практически любая физическая деятельность, приносящая человеку удовольствие и снимающая нервное напряжение.
Уместно приучить себя к закаливающим процедурам: прекрасный восстанавливающий эффект дает контрастный душ или обливания, хождение босиком по траве, воде или снегу, влажные обтирания и укутывания.
Нельзя забывать и о полноценном отдыхе. Адекватная продолжительность сна для здорового человека – не менее 8 часов (оптимально – 9 ч) в сутки. Некоторым особенно активным людям не следует пренебрегать возможностью отдохнуть и в дневное время.
Важную роль в формировании многих заболеваний, и в том числе перикардита, играет питание. Давно известно, что негативно влияет на состояние сердечно-сосудистой системы регулярное употребление жирной, соленой, острой пищи: у человека развивается ожирение, ухудшается сосудистая эластичность, нарушается кровообращение, возникают проблемы с артериальным давлением. Кроме этого, большое количество соли в рационе неблагоприятно влияет на почечную функцию, в результате чего появляются отеки, а сердце испытывает лишнюю нагрузку. Нежелательно и регулярное употребление крепкого чая и кофе, алкогольных напитков.
Специфические профилактические мероприятия при наличии инфекционно-воспалительных процессов и иммуносупрессии должны обсуждаться с лечащим врачом – кардиологом, терапевтом, инфекционистом, ревматологом, иммунологом. Игнорировать профилактические меры не следует, ведь любую проблему легче предупредить. Ни в коем случае нельзя принимать антибиотики «для профилактики». Любое назначение антибиотикотерапии должно проводиться медицинским специалистом на основании существующих показаний.
Прогноз
Гнойный перикардит требует срочного врачебного вмешательства и постоянного наблюдения за больным. Без своевременного адекватного лечения наступает летальный исход. Если же патологию вовремя распознать и провести все необходимые лечебные манипуляции, то 85% пациентов выздоравливают без развития неблагоприятных отдаленных последствий. Внутривенная антибиотикотерапия должна стартовать эмпирически еще до момента получения диагностической бактериологической информации. Еще один особенно важный этап, помимо антибиотикотерапии – это применение дренирования. Экссудативный гной осумковывается и зачастую стремительно накапливается. Для предотвращения осумковывания экссудата используют внутриперикардный тромболизис: эта медикаментозная терапия применяется до принятия окончательного решения по хирургическому вмешательству. В некоторых случаях целесообразна подмечевидная перикардиостома и полостное перикардиальное промывание. Эти процедуры обеспечивают более полномерный дренаж гноя.
Отсутствие грамотно выстроенного лечения – это гарантия летального исхода для пациента с гнойной формой заболевания: смерть больного наступает в результате нарастающей интоксикации и развития сердечной тампонады. При адекватном и своевременном медикаментозном лечении шансы на благоприятный исход резко возрастают. Комплексная терапия, проведенная квалифицированными специалистами в условиях специализированного кардиологического отделения или клиники, помогает уменьшить летальность до 10-15%.
Перенесенный и даже успешно вылеченный гнойный перикардит – это показание к дальнейшей постановке на учет к специалисту кардиологического или кардиохирургического профиля.

