Медицинский эксперт статьи
Новые публикации
Пустулезный псориаз
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
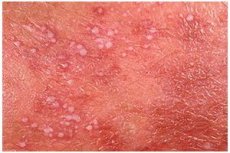
Одна из редких форм эндокринных заболеваний – это пустулезный псориаз. Рассмотрим его особенности, симптомы, методы диагностики, лечения и профилактики.
Экссудативный или пустулезный псориаз, по мнению многих ученых, является контактным дерматитом аллергической этиологии. Согласно международной классификации болезней 10-го пересмотра, он относится к данной категории:
XII Болезни кожи и подкожной клетчатки (L00-L99)
Папулосквамозные нарушения (L40-L45)
- Псориаз L40
- L40.0 Псориаз обыкновенный
- L40.1 Генерализованный пустулезный псориаз
- L40.2 Акродерматит стойкий
- L40.3 Пустулез ладонный и подошвенный
- L40.4 Псориаз каплевидный
- L40.5 Псориаз артропатический
- L40.8 Другой псориаз
- L40.9 Псориаз неуточненный
В большинстве случаев дефект развивается спонтанно или на фоне применения сильных медикаментозных препаратов. Патология входит в категорию хронических и неизлечимых, проявляется круглыми высыпания красного или розового цвета с шелушением. Может возникать на любой части тела, но чаще всего поражает волосистую часть головы, локти, колени, область ладоней и подошв.
Заболевания поражает людей в возрасте от 10 до 50 лет. Относится к системным нарушениям, так как поражает не только на кожу, но и слизистые оболочки, ногти, опорно-двигательный аппарат, волосы. Болезнь не заразна и не передается контактным путем, но может быть связана с наследственными факторами.
 [1]
[1]
Код по МКБ-10
Эпидемиология
Псориаз является полиэтиологическим заболеванием, огромную роль в его развитии играет генетическая предрасположенность и нарушения иммунной системы. Эпидемиология указывает на его широкую распространенность. Согласно медицинской статистике, около 3% людей во всем мире страдают от данного дефекта.
Чаще всего болезнь диагностируют в молодом возрасте, то есть до 30 лет: у женщин раньше 16, а у мужчин после 22. Очень часто она развивается у людей с сахарным диабетом, ожирением, гипофункцией щитовидной железы. Количество больных выше среди населения с высоким атерогенным профилем питания. Именно поэтому псориаз редко встречается в странах, где в пищу употребляют большое количество омега 3 полиненасыщенных жирных кислот (рыба, морепродукты), которые обладают антиатерогенным действием.
Причины пустулезного псориаза
Болезнь относится к наиболее тяжелым патологиям эпидермиса, но точные причины пустулезного псориаза неизвестны. Существует множество теорий об ее этиологии и патогенезе. Ее связывают с генетическими факторами и рядом других причин. Рассмотрим основные из них:
- Заболевания эндокринной системы
- Болезни пищеварительного тракта
- Нервные перенапряжения
- Пониженный уровень кальция в крови
- Желтуха
- Психоневрологические расстройства
- Аллергические реакции различной этиологии
- Дисфункция желез внутренней секреции
- Нарушения иммунной системы
Для установления точной причины дефекта и факторов, которые его провоцируют, пациента ждет комплекс различных диагностических исследований. От их результатов зависит вид лечения и его продолжительность.
Факторы риска
Экссудативный псориаз является многофакторным заболеванием. Огромную роль в его развитии играет наследственная предрасположенность, ослабленная иммунная система и нарушения обмена веществ. Выделяют экзогенные и эндогенные факторы риска, рассмотрим их:
- Гормональный сбой
- Инфекционные заболевания
- Беременность
- Применение сильнодействующих препаратов наружного нанесения
- Нервные перенапряжения и стрессовые ситуации
- Контакт с химическими веществами
- Длительное воздействие ультрафиолетового излучения
- Нерациональное использование лекарственных препаратов
Согласно медицинской статистике, около 40% случаев возникает внезапно. Но чаще всего расстройство развивается из-за агрессивной терапии вульгарной формы патологии и других хронических патологических процессов в организме.
Патогенез
Механизм развития болезни основан на нарушении пролиферации и дифференцировки кератиноцитов. Патогенез указывает на укорачивание клеточного цикла и повышенную выработку кератиноцитов. Из-за этого утолщается слой эпидермиса и образуется множество чешуек. Выделяют несколько теорий происхождения пустулезного псориаза:
- Наследственная
- Вирусная
- Нейрогенная
- Гипотеза врожденной нестабильности лизосом, дефектов капилляров эпидермиса, нарушений кератинизации и процесса обмена липидов.
Из-за гиперпролиферации обостряется кожное воспаление. В очагах поражения, клетки продуцируют интерлейкин-1, который схож с фактором активации Т-лимфоцитов эпидермиса, продуцируемым кератиноцитами. Медиаторами воспаления могут выступать интерлейкины и интерфероны, способствующие хроницизации патологического процесса.
Патогенез напрямую связан с причиной и факторами, которые спровоцировали расстройство. От него зависит тактика лечения. Течение заболевания существенно усугубляется при эмоциональных перенапряжениях, приеме лекарственных препаратов, травмах эпидермиса, стрептококковых инфекциях, злоупотреблении алкоголем и неправильном питании.
Симптомы пустулезного псориаза
Пустулезное поражение эпидермиса наблюдается у 1% больных псориазом и чаще всего локализуется в области ладоней и подошв. Симптомы пустулезного псориаза цикличны и зависят от формы болезни, ее вида и стадии.
- На первых порах появляется гиперемия и воспаление. После этого на коже постепенно возникают симметричные высыпания-пустулы. Больной жалуется на зуд и жжение. Неприятные симптомы усиливаются в ночное время суток и при использовании бытовой химии (мыло, шампунь).
- Пустулы содержат стерильную жидкость, часть их сливается, образуя обширные очаги. Когда пузыри лопаются, то происходит инфицирование открытой ранки. Из-за этого заболевание приобретает гнойниковый характер.
- На этом фоне может начаться эритродермия. У некоторых пациентов появляются кольцевидные, серпигинирующие и другие виды эритематозно-пустулезных высыпаний на коже и слизистых оболочках. Дистрофические изменения могут захватывать ногти, лицо, кожу головы, суставы и даже почки.
Болезнь развивается в течение нескольких месяцев с постоянными обострениями симптоматики. В этот период пациент страдает от общего недомогания, слабости, озноба и лихорадки.
Первые признаки
По своей симптоматике экссудативная форма отличается от клинической картины простого вида высыпаний. Первые признаки проявляются как очаговое воспаление, зуд и жжение. Постепенно на поверхности эпидермиса формируются папулы с жидкостью, которые лопаются, образуя большие раневые участки. При попытке их удалить возникает кровоточащая поверхность, которая при заживлении превращается в чешуйки.
В классическом проявлении для болезни характерна триада таких признаков:
- «Стеариновое пятно» – при легком поскабливании кожи усиливается шелушение, которое придает папулам схожесть с каплей стеарина.
- «Термальная пленка» – образуется после удаления чешуек, оставляя влажную, тонкую поверхность.
- «Кровяная роса» – появляется при повреждении термальной пленки. На коже возникают точечные капли крови, вызванные травматизацией полнокровных сосочков дермы.
Для патологического состояния характерно усиление высыпаний при механическом или химическом раздражении. Сыпь появляется в течение двух недель. На локтях, коленях, волосистой части головы она сохраняется в течение длительного периода времени, не распространяясь на другие участки.
Стадии
Пустулезный псориаз имеет несколько стадий развития, которые отличаются по своей симптоматике. Рассмотрим их:
- Начальная – на теле появляется сыпь, которая быстро разрастается. Бляшки овальной или круглой формы и розового цвета, сверху покрыты белесыми чешуйками.
- Стационарная – наступает через 7-21 день после начала патологического процесса. Бляшки светлого цвета, кольцевидной формы, их поверхность покрыта серебристыми чешуйками.
- Затухающая – бляшки приобретают оттенок кожи, зуд менее интенсивный, вокруг высыпаний формируется кольцо ороговевшей кожи. Данный период длится от нескольких месяцев до года и более.
В зависимости от стадии болезни, характера высыпаний и их локализации составляется план лечения.
Формы
Многие дерматологические заболевания имеют несколько стадий, форм и видов. Виды пустулезного псориаза зависят от локализации высыпаний и их характера. Болезнь делится на два больших вида: генерализованный и локализованный, рассмотрим их:
- Генерализованный – встречается как у здоровых людей, так и у тех, кто уже болеет другими формами расстройства. Характеризуется резким образованием эритем с сильным зудом и жжением.
- Цубмуша – чаще всего возникает у абсолютно здоровых людей. На теле появляются эритемы – воспаленные участки, горячие на ощупь. Постепенно они превращаются в пустулы, которые объединяются между собой, поражая большие участки тела. Данный вид имеет рецидивирующий характер.
- Акродерматит Аллопо – дерматоз с пустулами неясного генеза. Сыпь локализуется в акральных областях, то есть на подошвах стоп и кистях рук. Болезнь протекает в виде небольших высыпаний с четкими границами. По мере роста пустулы вскрываются, формируя эрозивные участки с гнойными корками. Болезнь хроническая, прогрессирующая со склеродермоподобными изменениями и атрофией эпидермиса.
- Герпетиформное импетиго – в большинстве случаев возникает у беременных, реже у детей и мужчин. Развивается резко, высыпания – болезненные пустулы, локализуются в области паха, на внутренней части бедра, в подмышечных впадинах.
- Локализованный (ограниченный) – поражает до 10% от общей поверхности тела. Строго локализуется на определенных частях тела, к примеру, на подошвах ног или ладонях. Протекает легче, чем генерализованный вид.
- Локализованная форма Акродерматит Аллопо – возникает на лобковой зоне, может встречаться при вульгарном псориазе.
- Псориаз Барбера – хроническая, рецидивирующая форма. Поражает кисти и стопы. Пустулы постепенно засыхают, формируя плотные корочки коричневого цвета.
Ограниченный вид лечится намного легче, для его устранения достаточно средств местного применения. В то время как при генерализованной форме, пациента ждет длительная комплексная терапия с различными формами медикаментов, диетотерапией, физиотерапией.
Пустулезный псориаз ладоней
Экссудативные высыпания на ладонях указывают на серьезное дерматологическое заболевание. Пустулезный псориаз ладоней встречается довольно часто. Он может протекать, как локально, так и сочетаться с высыпаниями других частей тела, в том числе и с поражением суставов. Особенность данной формы в том, что из-за отсутствия диагностики, ее очень часто принимают и лечат как грибковое заболевание.
Болезнь поражает людей разных возрастов, но чаще всего встречается у пациентов 30-50 лет. В ее основе лежит наследственная предрасположенность. Провоцирующими факторами выступают регулярные механические или химические раздражения рук, длительный контакт с водой, различные инфекционные заболевания (скарлатина, гайморит, тонзиллит), интоксикация, поражения эндокринной системы и ряд других факторов.
Ладонная форма псориаза имеет два вида:
- Бляшечно-веерообразный – сыпь красного цвета, располагается веерообразно, отчетливо выделяясь среди здоровых тканей. Постепенно на папулах возникают серебристые чешуйки, которые сливаются в бляшки, создавая вид трещин.
- Мозолистая – характеризуется чрезмерным разрастанием рогового слоя кожи, то есть наслоением эпидермиса на ладонях. Участки наслоения чаще всего располагаются на боковых поверхностях ладоней, могут сливаться между собой.
- Круговая – проявляется как крупные очаги шелушения в виде колец и кругов.
В патологический процесс могут быть вовлечены ногти. Больные жалуются на сильный зуд и жжение, которые вызывают бессонницу и неврозы. Лечение длительное и тяжелое. Трудности начинаются в процессе диагностики, так как болезнь необходимо дифференцировать со схожими по симптоматике патологиями.
В процессе терапии применяют мази с кортикостероидами, но организм очень быстро привыкает к таким препаратам, делая лечение неэффективным. Поэтому пациентам назначают средства комбинированного действия, в состав которых входит несколько активных компонентов. После того как острый период купирован, больным прописываю препараты для ускорения регенерации тканей, то есть восстановления кожи.
 [25]
[25]
Пустулезный псориаз подошв
Дерматологическое заболевание, для которого характерно образование гнойничковых пустул на стопах – это пустулезный псориаз подошв. Болезнь циклична, периоды обострения часто сменяются полной ремиссией. Чаще всего от нее страдают люди в возрасте от 25 до 50 лет. Патология развивается из-за воспалительных процессов в организме, различных аллергических реакций и при интоксикации. В группе риска находятся курильщики и люди с хроническим алкоголизмом.
Особенности:
- Сыпь поражает своды стоп, постепенно распространяясь по всей их поверхности. На коже возникают небольшие пузырьки желтого цвета с воспаленным ободком, заполненные экссудатом.
- Пустулы отслаиваются непроизвольно, провоцируя нагноение из-за присоединения микробной инфекции. Не вскрытая сыпь подсыхает, образуя коричневые корки, которые шелушатся и формируют трещины.
- Кожа на пораженных поверхностях окрашивается в розовый, а потом в красно-синий цвет. Больной жалуется на сильный зуд и болезненные ощущения из-за того что пустулы постоянно травмируются.
- Если дефект захватывает пальцы ног, то происходит отслаивание ногтевой пластины, но межпальцевые складки и кожа на сгибах пальцев остается здоровой.
Чрезмерное разрастание огрубевшей кожи на стопах приводит к омозолелости, которая располагается хаотично. Мозоли могут сливаться между собой, образуя большие раневые поверхности. Но поражение имеет определенные границы, которые отделяют его от чистой кожи. Лечение длительное, и начинается с удаления очагов инфекции, приема кортикостероидов и антибиотиков широкого спектра действия.
Генерализованный пустулезный псориаз
Одна из самых тяжелых форм кожных патологий – это генерализованный пустулезный псориаз. Высыпания поражают практически все тело, в том числе и ногти, сопровождаясь зудом, жжением и болями. Расстройство начинается резко, на первых порах формируются эритемы, то есть псориатические очаги. Воспаленные участки довольно большие, возвышаются над здоровыми тканями и вызывают жжение.
- Большое количество сыпи локализуется в области промежности, половых органов и суставов. На фоне дерматологических изменений ухудшается общее состояние больного. Повышается температура, возникают мышечные и суставные боли, слабость и недомогание. В анализе крови выявляется лейкоцитоз и повышение значений СОЭ.
- Постепенно на воспаленных участках появляются пузырьки и пустулы с гноем и экссудатом. Они образуются очень быстро, наслаиваясь и формируя мокнущие поверхности и сплошные корки коричневого цвета. Такие участки легко травмируются, превращаясь в эрозии с постепенной эпителизацеий.
Острая фаза длится от 2 недель до 2 месяцев. В этот период одни корочки подсыхают, другие заживают, но процесс образования новых пустул все еще продолжается. На коже происходит яркая картина: мокнущие эрозии и коричневатые корочки. В период ремиссии эпидермис постепенно восстанавливается, бывшие участки высыпаний имеют синевато-красный цвет.
Пустулезный псориаз Цумбуша
Генерализованный или пустулезный псориаз Цумбуша – это тяжелое и опасное заболевание. Характеризуется быстрым началом: на коже появляются воспаленные участки больших размеров, на которых постепенно возникают пустулы с гнойным содержимым. У больного повышается температура, появляется слабость, боли в суставах и мышцах. В процессе заживления на коже образуются коричневые корочки, если они травмируются, то превращаются в эрозии и язвы, которые долго не заживают.
Больше всего высыпаний в области половых органов и кожных складок, а также на сгибательной поверхности суставов. В некоторых случаях патологический процесс захватывает слизистые оболочки, волосистую часть головы и ногти. Лечение длительное и довольно сложное. Пациента ждет курс медикаментозной терапии, диетотерапия и курс физиопроцедур. Но даже такой комплексный подход к проблеме не гарантирует, что она не рецидивирует.
Пустулезный псориаз Барбера
Локализованная форма высыпаний, поражающая ладони и подошвы – это пустулезный псориаз Барбера. Чаще всего от данного вида расстройства страдают женщины. В острый период на коже возникают красные пятна с шелушением и четкими границами. Постепенно на сыпи формируются пустулы, которые расположены в толще эпидермиса со стерильным содержимым.
Пузыри локализуются на боковой поверхности стоп и рук, под пальцами, также могут поражать ногтевую пластину. Заболевание длительное, протекает волнообразно и плохо поддается лечению. Очень часто в процессе диагностики его путают с экземой или грибковой инфекцией. Для устранения острых симптомов бактерида показана специальная диета, различные средства местного применения со смягчающим эффектом, стероидные гормоны временного действия и ряд других препаратов.
Осложнения и последствия
Пустулезный псориаз протекает тяжело, доставляя дискомфорт и болезненные ощущения. Его последствия и осложнения возникают при несоблюдении врачебных рекомендаций и в период обострения. Чаще всего больные сталкиваются с такими проблемами, как:
- Мальабсорбция – нарушение процессов переваривания, всасывания питательных компонентов в тонком кишечнике. Сопровождается такими симптомами: диарея, резкая потеря веса, анемия, гиповитаминоз, нарушение электролитного обмена.
- Гипокальциемия – это снижение уровня ионизированного кальция в сыворотке крови. Проявляется расстройством электрофизиологических процессов на клеточных мембранах, протекает в острой и хронической формах.
- Пиодермия – это гнойное поражение эпидермиса из-за инфицирования гноеродными кокками.
- Онихолизис – патологическое заболевание ногтей, для которого характерно отслоение ногтевой пластины от тканей пальца.
- Алопеция – полное или частичное выпадение волос на голове и теле, нарушение роста новых волос.
- Некроз канальцев почек в случае олигемии – нарушение разделения белков цитоплазмы, вызывающее разрушение клеток. Появляется из-за действия болезнетворных микроорганизмов и при нарушении кровоснабжения.
Если патологическое состояние протекает с лихорадкой и интоксикацией, то без соответствующей терапии быстро переходит в острую форму, что грозит летальным исходом.
Диагностика пустулезного псориаза
Такое дерматологическое заболевание как псориаз, имеет острое начало и ряд болезненных симптомов. Диагностика пустулезного псориаза состоит из множества различных процедур, направленных на выявление причины, факторов спровоцировавших патологию, установление ее формы и вида. Обследование начинается с посещения врача-дерматолога, визуального осмотра и сбора анамнеза.
Во время постановки диагноза во внимание принимают такие аспекты, как:
- Клиническая картина расстройства.
- Наличие псориатической триады (феномен стеаринового пятна, терминальной пленки, точечного кровотечения).
- Феномена Кебнера в прогрессирующей стадии.
Если картина патологического состояния неоднозначна, то необходимо установить есть ли родственники, которые страдали от данного дефекта, то есть наследственная предрасположенность.
Анализы
В большинстве случаев псориатические высыпания идентифицируют после визуального осмотра. Анализы назначают в том случае, когда поставить диагноз по внешним признакам невозможно.
Лабораторная диагностика состоит из:
- Общий анализ крови – проводится для исключения аллергических реакций. Появление болезни может быть связано с лейкоцитозом и анемией. При обширных поражениях расстройство влияет на солевой баланс крови, вызывая обезвоживание организма. Во время исследования акцент делается на лейкоциты и скорость оседание эритроцитов.
- Биохимический анализ крови – необходим для выявления возможных причин высыпаний и составления плана лечения.
- Анализ мочи – оценка водно-солевого баланса
- Анализ кала – выявление яиц гельминтов и инфекционных поражений кишечника.
- Антитела к ВИЧ – вирус иммунодефицита человека может спровоцировать псориаз.
- Исследование ревматоидного фактора – анализ направлен на выявление белка, сопровождающего воспалительные процессы. При псориазе он должен быть отрицательным, положительные значения указывают на ревматоидный артрит.
- Анализ печеночных ферментов – ГТТ, АСТ, ЩФ, АЛТ.
После данного комплекса анализов, могут быть назначены дополнительные исследования, по их результатам врач составляет план лечения.
Инструментальная диагностика
Обследование при псориазе с применением различных механических аппаратов и приборов – это инструментальная диагностика. Во время исследования могут быть проведены такие процедуры:
- Биопсия кожи – один из наиболее точных методов. Врач производит забор поврежденных тканей (не более 6 мм) и исследуют на микроскопическом уровне.
- Рентгенография – процедура необходима для выявления псориатического артрита. Доктор проводит обследование суставов, определяя степень поражения костных тканей, так как оно может возникать при любой форме псориаза.
Кроме двух основных инструментальных методов, врач может назначить гистологию тканей для определения таких изменений: повышенная васкуляризация, отсутствие зернистого слоя, истончение росткового слоя эпидермиса над удлиненными, микроабсцессы Мунро.
Дифференциальная диагностика
Поскольку по своей симптоматике псориаз схож со многими другими кожными заболеваниями, то для его выявления используется дифференциальная диагностика. Болезнь чаще всего сравнивают с такими патологиями:
- Пустулезный бактерид Эндрюса – развивается на фоне хронических бактериальных инфекций: тонзиллиты, стоматологические заболевания и поражения желчного пузыря.
- Красный плоский лишай – папулы имеют полигональную форму, пупкообразное вдавливание в центре, восковидный блеск и сетчатый рисунок.
- Сифилис – папулезные сифилиды имеют полушаровидную форму, медно-красный цвет и возникают из-за бледной трепонемы.
- Себорейный дерматит – не имеет четкой инфильтрации, для дифференциации показан прием Картамышева.
- Атопический дерматит – неяркая эритема с шелушением, сильным зудом, экскориациями на лице, шее, локтевых и подколенных ямках, верхней части груди.
Если у пациента локализованная форма, то есть пустулезный псориаз Барбера, поражающий ладони и подошвы, то данное состояние дифференцируют с дерматофитиями стоп, кистей, дисгидротической экземой. Генерализованную форму сравнивают с бактериемий и сепсисом через посев крови. В обязательном порядке проводится анализ на ВИЧ, так как внезапное начало и острое течение может быть вызвано вирусом иммунодефицита человека.
К кому обратиться?
Лечение пустулезного псориаза
Полное выздоровление от псориаза, а особенно при его пустулезной форме, практически невозможно. План терапии составляет врач, индивидуально для каждого пациента. В учет берутся результаты диагностики, стадия заболевания, форма и другие особенности патологии.
Лечение пустулезного псориаза, это комплекс таких процедур:
- Медикаментозная терапия – больному назначают различные по форме выпуска и действию лекарственные средства. Лечение начинают с препаратов местного действия, так как их основная цель – очистить кожу от пустул, смягчить ее и предотвратить шелушение. Также используют средства системного действия: кортикостероиды, ретиноиды, циклоспорины, антибиотики.
- Физиотерапия – пораженные участки облучают ультрафиолетом, в сочетании с применением таблеток, мазей, лечебных ванн и других процедур.
- Санаторно-курортное лечение – проводится в состоянии ремиссии, то есть когда высыпания практически сходят. Пациентам назначают такие процедуры: аэротерапия, бальнеотерапия, гелиотерапия.
- Диетическое питание – очень важная часть лечения. В рационе больного должны быть продукты растительного происхождения, обезжиренные кисломолочные продукты и злаки. Во время диеты необходимо отказаться от сладостей, копченостей, солений, жирного и жареного. Диета показана как в состоянии обострения, так и ремиссии.
Независимо от метода лечения, весь процесс довольно длительный и сложный. Успех выздоровления зависит от непреклонного выполнения врачебных показаний.
Лекарства
Пустулезный псориаз протекает тяжело, сопровождаясь обширными поражениями кожи и ухудшением общего состояния. Лекарства применяются на всех этапах болезни, для уменьшения ее неприятной симптоматики. При генерализованной форме возможна госпитализация. В любом случае больному предстоит длительная и тяжелая комплексная терапия.
Медикаменты для внутреннего применения:
- Антигистаминные средства – используются при остром течении патологии, снижают интенсивность зуда и отечность. Помогают при ухудшении общего самочувствия (нарушения сна, головные боли, раздражительность), так как обладают седативным эффектом.
- Диазолин
Блокатор Н1-гистаминновых рецепторов. Обладает противоаллергическими, противозудными, противоэкссудативными и седативными свойствами. Применяется при выраженном кожном зуде, различных аллергических реакциях, при экземе, крапивнице, сенной лихорадке. Назначается для взрослых и детей старше 10 лет. Суточная дозировка не должна превышать 300 мг, длительность применения определяет врач.
Таблетки противопоказаны при непереносимости активных компонентов, в период беременности лактации, при язвенной болезни желудка, воспалениях в ЖКТ, гипертрофии предстательной железы и нарушениях сердечного ритма. При длительном применении возможны побочные реакции и симптомы передозировки: сухость во рту, раздражение слизистой желудка, головокружение, парестезии, сонливость, дизурия, тремор. Для их устранения нужно прекратить принимать лекарство и обратиться к врачу.
- Супрастин
Лекарственное средство, воздействующее на периферическую нервную систему. Применяется при различных аллергических заболеваниях и реакциях. Эффективно снимает зуд, жжение и другие неприятные симптомы. Дозировка зависит от тяжести патологических реакций. Как правило, пациентам назначают по 250 мг 2-3 раза в день, в особо тяжелых случаях показано внутримышечное введение препарата.
Основные противопоказания: глаукома, беременность и лактация, гипертрофия предстательной железы. Побочные действия: сонливость, общая слабость. В случае передозировки появляется тошнота, боли в эпигастрии, головокружение.
- Кларитин
Селективный блокатор H1-рецепторов с активным компонентом – лоратадин. Применяется при сезонных аллергических заболеваниях различной локализации (ринит, крапивница, дерматит, экзема). Для уменьшения болезненной симптоматики рекомендуется принимать по 0,5-1,5 таблетки в день. Основные противопоказания: непереносимость действующих веществ, грудное вскармливание и возраст пациентов младше 2 лет. Применение в период беременности возможно только при острой необходимости.
Основные побочные действия: тошнота, рвота, сухость во рту, повышенная утомляемость, головные боли и головокружение, сонливость. В случае передозировки вышеописанные реакции имеют более выраженное действие. Для их устранения показано промывание ЖКТ.
Если расстройство сопровождается тяжелыми воспалительными процессами, то врач назначает препараты десенсибилизирующего действия для внутривенного введения (блокирование Н1-гистаминовых рецепторов и подавление медиаторов аллергических реакций). Чаще всего это кальция хлорид или тиосульфат натрия.
- Гепатопротекторы и ферменты – обладают иммуномодулирующими свойствами, применяются при выраженном воспалительном процессе и нарушении работы желудочно-кишечного тракта.
- Фестал
Лекарственное средство, способствующее расщеплению и усвоению продуктов питания с высоким содержанием жиров, углеводов и белков. Применяется при воспалительных процессах в ЖКТ, секреторной недостаточности, метеоризме, недостаточности пищеварения. Рекомендуемая дозировка 1-3 драже 2-3 раза в день после приема пищи. Противопоказано использовать при гепатите и абтурационной желтухе.
- Ликопид
Иммуномодулятор с действующим веществом – глюкозаминилмурамилдипептид. Стимулирует активность нейтрофилов и макрофагов, усиливает цитотоксическую и бактерицидную активность. Применяется для комплексного лечения иммунодефицитных состояний, острых и хронический форм гнойно-воспалительных поражений кожи и мягких тканей, инфекционных заболеваний различной локализации, хронических вирусных гепатитов В,С. Лекарство предназначено для перорального и сублингвального приема. Схема дозировки и длительность терапии определяется в зависимости от симптоматики болезни, поэтому индивидуальна для каждого пациента.
Противопоказано использовать при непереносимости активных компонентов, синдроме мальабсорбции, в период беременности и лактации. Не назначается для пациентов с гипертермией и при обострении аутоиммунного тиреоидита. Побочные действия проявляются в виде гиперемии и легких аллергических реакций. Отмена препарата не требуется.
- Антибиотики – необходимы при остром течении болезни, когда пустулы наполнены гнойным содержимым, а также при обширных мокнущих ранах. Антибиотические средства назначают при выявлении воспаления (тонзиллит, пиелонефрит, гайморит), поддерживающего течение расстройства. Выбор препаратов зависит от локализации патологических высыпаний, чаще всего назначают пенициллины, макролиды, цефалоспорины.
- Нестероидные противовоспалительные средства (НПВС) – купируют воспалительный процесс и снижают болезненные ощущения.
- Кеторол
Препарат с обезболивающими свойствами с активным компонентом – кеторолак. После попадания в организм, оказывает противовоспалительный, выраженный анальгетический и жаропонижающий эффект. Применяется для уменьшения болевого синдрома сильной или средней тяжести, вызванного любой причиной. Выпускается в виде инъекций (10-30 мг одноразово) и таблеток (4 штуки в день). Курс лечения не должен превышать 5 дней.
Побочные реакции проявляются со стороны многих органов систем, но чаще всего больные сталкиваются с такими реакциями: тошнота, рвота, головокружение, мышечные боли и слабость, сонливость, нервозность, тремор. Противопоказания: беременность и лактация, возраст пациентов до 16 лет, непереносимость компонентов средства, бронхоспазмы, эрозивно-язвенные патологии пищеварительной системы, дегидратация, пептические язвы, нарушение кроветворения.
- Нурофен
Эффективное противовоспалительное, анальгетическое и жаропонижающее средство. Применяется при выраженном болевом синдроме, ревматоидных заболеваниях, инфекционно-воспалительных поражениях. Выпускается в виде таблеток и крема. Таблетки принимают по 200-800 мг 3-4 раза в сутки, мазь наносят на место поражения 2-3 раза в день. Побочные действия возникают редко, проявляются такими симптомами: нарушения со стороны ЖКТ, отечность, повышение артериального давления, бронхоспастические и кожные аллергические реакции. Противопоказано применять при сердечной недостаточности, язвенном колите, язвенных поражениях желудка и обширных раневых поверхностях на коже.
- Энтеросорбенты – показаны при длительном течении дефекта. Оказывают дезинтоксикационное действие, впитывая в себя вредную микрофлору и продукты ее жизнедеятельности. Такие препараты снижают риск аллергических реакций в организме, положительно воздействуют на иммунную систему. Чаще всего больным назначают: Гемодез, Полисорб, Энтеродез.
- Иммунносупрессоры – развитие болезни связано с поражением Т-лимфоцитов, то есть клеток иммунной системы. Для их восстановления применяют иммунносупрессоры (Цциклоспорин-А, Сандиммун). Данные препараты имеют повышенную токсичность, поэтому их использование возможно только в условиях стационара.
Лекарства внешнего воздействия:
- Кортикостероиды – гормональные препараты наружного применения, считаются самыми эффективными при псориазе. Быстро снимают воспаление, устраняют зуд и жжение, облегчают общее самочувствие. Средства из данной фармакологической группы необходимо использовать в течение короткого периода времени. Это связано с тем, что при длительном нанесении начинается атрофия кожи, появляются стрии. Отмена препарата должна происходить постепенно, так как возможен обратный эффект, когда признаки болезни возвращаются и проявляются намного сильнее.
- Элоком
Синтетический топический глюкокортикостероид с действующим веществом – мометазона фуроат. Оказывает противовоспалительное, сосудосуживающее, противозудное, антиаллергическое и антиэкссудативное действие. Применяется для симптоматического лечения воспаления, зуда и жжения при дерматологических и аллергических заболеваниях, при псориазе, себорейном дерматите, красном плоском лишае. Мазь наносят тонким слоем на пораженные участки кожи 1 раз в день. Продолжительность лечения зависит от тяжести болезни.
Противопоказано использовать при непереносимости компонентов и с особой осторожностью для обработки лица. Побочные действия проявляются в виде временной потери чувствительности, зуда и жжения. Также возможны приступы тошноты, головокружение, сухость кожи, стрии. Длительное применение вызывает передозировку – атрофия кожи, угнетение гипофизарно-надпочечниковой системы. Для лечения показана коррекция водно-электролитного баланса.
- Адвантан
Местное противовоспалительное средство. Применяется при дерматитах, экземе и псориазе различной этиологии. Средство наносят на кожу 1 раз в день, курс лечения до 12 недель для взрослых и не более 4 недель для детей. Противопоказано использовать при гиперчувствительности к активным компонентам, вирусных инфекциях, туберкулезе или сифилисе кожи. Побочные действия проявляются в виде гиперемии кожных покровов, зуда и жжения в месте нанесения.
- Локоид
Лекарственное средство с гидрокортизоном. Используется при поверхностных патологических процессах в эпидермисе без инфицирования. Помогает при псориазе, экземе и дерматитах. Мазь наносят тонким слоем на место высыпаний, 1-3 раза в день. Средство можно использовать при экссудативных и мокнущих ранах. Эффективно подсушивает, охлаждает, увлажняет и дезинфицирует.
Побочные реакции возникают редко и зависят от длительности применения. Пациенты могут сталкиваться с раздражением кожи, атрофическими изменениями, медленным заживлением ран и изменением пигментации. Противопоказано применять при непереносимости компонентов средства, при грибковых, вирусных и паразитарных заболеваниях.
Для улучшения результатов терапии могут использоваться комбинированные препараты. В их состав входят гормоны с салициловой кислотой: Эколом С, Белосарик или аналогом витамина D3 (кальципотриолом). Также популярны мази Лоринден С и Дипросалик.
- Негормональные противовоспалительные средства – используются для лечения всех форм и стадий высыпаний. Чаще всего пациентам назначают такие мази: серная, серно-дегтярная, дерматоловая, ихтиоловая, цинковая. Они обладают обеззараживающими, рассасывающими, противовоспалительными и ускоряющими регенерацию свойствами.
- Деготь – применение мазей с дегтем позволяет в течение месяца полностью очистить кожу от пустул. При этом местное нанесение можно комбинировать с дегтярными ваннами. Деготь – это натуральное лекарство от дерматологических заболеваний. Он не имеет противопоказаний и не вызывает побочных реакций. Единственный его недостаток – это резкий запах и повышение фоточувствительности кожи при длительном применении.
- Солидол – мази на основе данного вещества обладают обезболивающими, отшелушивающими, ранозаживляющими, противозудными, антибактериальными, противовоспалительными свойствами. В состав мазей входит не только солидол, но и различные растительные масла, экстракты растений, пчелиный мед и воск. Это позволяет нормализовать обменные процессы в клетках, улучшить микроциркуляцию крови.
Также из негормональных препаратов могут быть назначены: Цитопсор, Псориум, мазь Иванова, Магнипсор. Для устранения зуда и жжения, смягчения кожи, уменьшения количества бляшек и пустул, назначают средства на основе мочевины (обладает увлажняющими свойствами): Локопейз, Мустела, Топик 10. Запущенные стадии лечат с помощью фитопрепаратов, которые обладают восстанавливающими и смягчающими свойствами: Плантозан Б, Псорилом, Ломо псориаз.
- Кератолитики – это группа веществ, ускоряющих процесс отшелушивания омертвевших клеток. Их активность связана с разрушением связи между эпидермисом и ороговевшими клетками. Препараты с кератолитиками эффективны при дерматите, нейродерматите, эхтиозе, различных микозах и других дерматологических заболеваниях.
Самым популярным и доступным кератолитиком является салициловая кислота. Также могут использоваться лекарства с молочной кислотой, ароматические ретиноиды (Изотретиноин, Дифферин) и гликолевая кислота. Для лечения псориаза чаще всего назначают такие препараты, как: Базирон АС, Солкодерм, Белосалик, Випсогал, Лоринден А. Они ускоряют заживление поврежденной коже благодаря размягчению шелушащихся бляшек. Лечение не должно быть дольше 20 дней, так как активные компоненты имеют накопительный эффект и могут проникать в системный кровоток, провоцируя побочные эффекты.
- Шампуни – это еще один вид лекарств от псориаза. Их используют при высыпаниях на волосистой части головы. Чаще всего применяют средства с дегтем (Псорилом, Фридерм), противогрибковые и противомикробные (Низорал, Скин-Кап). Шампуни останавливают шелушение кожи головы, снимают раздражение и зуд, ускоряют процесс заживления.
Все вышеописанные лекарства от пустулезного псориаза необходимо применять только после консультации и назначения дерматолога. Самолечения может усугубить течение болезни, спровоцировав ее обострение и ряд болезненной симптоматики.
Витамины
Псориаз – это хроническое заболевание, которое существенно изматывает и ослабляет защитные свойства иммунной системы. Витамины направлены на восстановление нормальной работы организма, облегчение симптомов болезни и ее лечение. Витамины принимают как внутрь, так и наружно.
- Витаминсодержащие мази и кремы
В состав таких препаратов входят синтетические аналоги витамина А, D3, Е и других. Они обладают умеренно низкой активностью, поэтому для достижения лечебного эффекта требуется длительное применение от 2-3 месяцев до года. Чаще всего больным назначают такие лекарства: Дайвонекс, Кремген, Тазорак, Зорак. Их действие направлено на подавление активного деления клеток эпидермиса, увлажнение кожи, купирование зуда и жжения.
- Витамины для приема внутрь
Полезные микроэлементы необходимо получать с пищей. К примеру витамин Е – это антиоксидант, который улучшает состояние кожи, витамин А – принимает участие в синтезе белков и липидов, поддерживая нормальное состояние кожи и слизистых оболочек.
Также возможно использование специальных витаминных комплексов: Аевит (улучшает липидный обмен и кровоснабжение эпидермиса), Омега-3 (регулирует обмен кальция и фосфора в организме, оказывает противовоспалительное действие), Гексавит (стимулирует процессы регенерации), Ундевит (активизирует обменные процессы в тканях, ускоряет заживление), Комплевит (комплекс витаминов и минералов для кожи и ногтей), аскорбиновая кислота и другие.
Физиотерапевтическое лечение
Комплексная терапия псориаза позволяет добиться хороших результатов в течение короткого времени. Физиотерапевтическое лечение направлено на восстановление кожных покровов и облегчение болезненной симптоматики. Физиотерапия проводится на стационарной стадии и в период ремиссии, то есть при остром течение и появлении высыпаний ее не используют.
Рассмотрим самые популярные и эффективные методы:
- Ультрафиолетовое облучение – пораженные участки обрабатывают с помощью ультраволн. Данный метод хорошо переносится и позволяет добиться стойкой ремиссии от нескольких месяцев до нескольких лет.
- PUVA-терапия – кожу обрабатывают с помощью УФ-лучей и фотосенсибилизаторов (препараты для перорального применения). Улучшает состояние кожи и способствует ремиссии. Противопоказана при сахарном диабете, в период беременности, непереносимости солнечного излучения, при почечной или печеной недостаточности. Может вызывать побочные эффекты: аллергические реакции, головные боли, тошнота.
- Рентгенотерапия – раневые участки обрабатывают рентгеновскими лучами. Обладает противозудными, противовоспалительными свойствами, ускоряет процесс разрешения пустул.
- Криотерапия – снижает интенсивность зуда и болевые ощущения, улучшает обменные процессы. Кожу обрабатывают с помощью лекарственной смеси, температура которой -160°С. Для достижения положительного результата необходимо 20-25 процедур с частотой 1-2 раза в день, длительность одной процедуры 2-3 минуты.
- Гирудотерапия – для лечения используют пиявок. Они улучшают местное кровообращение и нормализуют иммунные реакции.
- Рыбки-доктор – данная методика направлена на очищение кожи от псориатических высыпаний. Для этого больного помещают в воду с рыбками, которые во время процедуры съедают слой бляшек, устраняя псориаз.
Применение вышеописанных методов зависит от локализации высыпаний, формы болезни и общего состояния здоровья пациента.
Народное лечение
Очень часто при псориазе используют не только методы традиционной медицины, но и народное лечение. Рассмотрим несколько эффективных рецептов для минимизации болезненной симптоматики:
- Смешайте в равных пропорциях березовый деготь и любое растительное масло. Полученную смесь необходимо наносить на раневые поверхности 1-3 раза в день.
- 50 г травы чистотела промойте и измельчите до кашеподобного состояния. Растение смешайте с гусиным жиром и проварите на водяной бане в течение 40-60 минут. Как только мазь остынет, ею можно обрабатывать высыпания, в том числе и на волосистой части головы.
- Возьмите 50 г прополиса и 500 г сливочного масла. Прополис измельчите, масло растопите на водяной бане и смешайте оба ингредиента. Полученную смесь нужно проварить на медленном огне до получения тягучей массы однородной консистенции. Мазь ускоряет заживление язв и эрозий.
- 300 г молока и по 30 г семян льна, измельченных листьев винограда и корня лопуха тщательно перемешайте. Смесь нужно проварить на медленном огне в течение 7-10 минут. Как только отвар остынет, его процеживают и используют для примочек. Марлевые повязки и ватные тампоны прикладывают к ранкам, процедуру проводят 1-2 раза в день.
Вышеописанные народные рецепты эффективны при многих формах псориаза, а особенно при пустулезном. Но перед их применением необходимо проконсультироваться с дерматологом.
Лечение травами
Растительные компоненты входят в состав многих эффективных препаратов для устранения пустул и других высыпаний. Лечение травами относится к нетрадиционной медицине, поэтому должно быть согласовано с лечащим врачом.
- 100 г череды смешайте с корнем валерианы, зверобоем и листьями чистотела по 30 г каждого. Все компоненты необходимо залить 500 мл кипятка и дать настояться в течение 15 минут. После остывания, лекарство принимать по ½ стакана 2 раза в сутки.
- 100 г травы чистотела залейте 4 л воды и проварите в кастрюле с закрытой крышкой в течение 40-60 минут. Полученный отвар процедить и добавлять во время водных процедур. Температура воды во время купания должна быть 38°С, процедуры рекомендуется проводить каждый день по 15-20 минут.
- Возьмите в равных пропорциях корень солодки, чистотел и листья душицы. Ингредиенты нужно залить 200 мл кипятка и проварить на водяной бане 10-15 минут. Отвар процедить, остудить и принимать не более 100 мл 2-3 раза в день.
- Возьмите в равных пропорциях чистотел, шалфей, череду, валериану и зверобой. 50 г травяного сбора залейте 200 мл кипятка и дайте настояться 15-20 минут. Как только настой остынет, его стоит процедить и добавлять в ванну во время купания.
Вышеописанные рецепты помогают минимизировать болезненную симптоматику заболевания, ускоряют процесс заживления и могут использоваться в период ремиссии.
Гомеопатия
Для лечения псориаза используют различные по эффективности и принципу действия методики. Гомеопатия – это альтернативная медицина. Она обладает накопительным эффектом и способствует укреплению иммунной системы. Рассмотрим популярные гомеопатические средства:
- Арсеникум йодатум – применяется при крупных пустулах и чешуйках. Снимает зуд, жжение и болезненные ощущения.
- Сепия – средство показано при псориазе с опрелостями, образовании участков с измененной пигментацией, трещинах и эрозиях кожи.
- Арсеникум альбум – подходит для лечения детей и пациентов пожилого возраста. Эффективно справляется с высыпаниями на волосистой части головы, устраняет зуд, жжение, сухость кожи. Благотворно сказывается на общем самочувствии и состоянии нервной системы.
- Сульфур – пустулы с гнойным содержимым, зуд, жжение, частые рецидивы болезни.
- Силицеа – назначается для пациентов с чувствительным типом кожи, гнойными высыпаниями, выраженной шершавость.
Все вышеописанные препараты применяются в 3,6,12 и 30-м разведении. Использование гомеопатии возможно только после консультации с гомеопатом. Врач подбирает наиболее эффективное средство, назначает его дозировку и длительность использования.
Профилактика
Мероприятия по предупреждению псориаза направлены на снижение частоты обострений и удлинение ремиссии. Профилактика представлена такими рекомендациями:
- Во время водных процедур кожу можно очищать только мягкими губками, а вытираться мягким полотенцем. Обязательно используйте увлажняющие средства, это обеспечит защиту гидролипидной оболочки эпидермиса.
- Защищайте кожу от механических и химических повреждений. Для предупреждения аллергических реакций, отдавайте предпочтение одежде и постельному белью из натуральных тканей.
- В жилом помещении необходимо обеспечить повышенную влажность воздуха. Использование кондиционера противопоказано, так как он вызывает сухость кожи.
- Проводите сезонную профилактику простудных и инфекционных заболеваний. Избегайте нервных перенапряжений, стрессов и переохлаждений.
- Придерживайтесь диетического питания, которое подразумевает отказ от жирного, сладкого, соленого, копченого, мучного. Исключите прием алкоголя и другие вредные привычки.
Данные профилактические рекомендации благотворно сказываются не только на состоянии кожи, но и на общем самочувствии.
Прогноз
Псориаз – это неизлечимое заболевание, которое протекает на протяжении всей жизни. Прогноз зависит от его формы, стадии и особенностей организма больного. Согласно медицинской статистике, около 17% пациентов жалуются на осложнения различной степени тяжести, и 2% случаев болезни заканчивается летальным исходом.
Пустулезный псориаз не представляет опасности для окружающих, то есть болезнь не передается при контакте или воздушно-капельным путем. Но для больного патологическое состояние связано с высоким риском заболеваний сердечно-сосудистой системы и различных воспалительных процессов. Расстройство плохо сказывается на психоэмоциональном состоянии, увеличивая риск обострения хронических нарушений, появление диабета, гипертонии и даже онкологии.
 [46]
[46]

