Медицинский эксперт статьи
Новые публикации
Менингиома головного мозга
Последняя редакция: 07.06.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
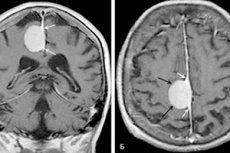
Четко обозначенная, подковообразная или шарообразная опухоль, развивающаяся на основе паутинной мозговой оболочки – это менингиома головного мозга. Новообразование напоминает своеобразный узел, который зачастую срастается с дуральной оболочкой. Может быть, как доброкачественным, так и злокачественным, с локализацией в любой мозговой части. Наиболее часто встречается в области полушарий.
Лечение патологии сложное и комбинированное: включает в себя сочетание лучевой терапии, стереотаксической радиотерапии (хирургии), оперативной резекции. [1]
Эпидемиология
Практически в девяти из десяти случаев менингиома головного мозга имеет доброкачественный характер, однако многие специалисты причисляют ее к относительно злокачественным образованиям, что связано с неблагоприятным течением и повсеместным признакам сдавливания мозговых структур.
Истинно злокачественная менингиома встречается не так часто, но характеризуется агрессивным течением и повышенной вероятностью рецидивов даже после хирургической резекции.
Чаще всего менингиома головного мозга поражает:
- большие мозговые полушария;
- большое затылочное отверстие;
- пирамиду височной кости;
- крылья клиновидной кости;
- тенториальную вырезку;
- парасагиттальный синус;
- мостомозжечковый угол.
В подавляющем количестве ситуаций менингиома имеет капсулу. Кисты, как правило, не формируются. Средние диаметральные размеры новообразования – от пары миллиметров до 150 и более миллиметров.
При росте опухоли в сторону мозговых структур довольно быстро нарастает давление на вещество мозга. При росте патологического очага в сторону черепных костей отмечается его прорастание в череп с дальнейшим уплотнением и искривлением костных структур. Иногда новообразование растет одновременно во все стороны.
В целом, менингиомы составляют около 20% среди всех случаев опухолевых процессов головы. Заболеваемость конкретно менингиомой головного мозга оценивается примерно как 3 случая на сотню тысяч населения. С годами риски развития патологии увеличиваются: пик заболевания приходится на период от 40 до 70 лет, у женщин несколько чаще, чем у мужчин. В детском возрасте встречается лишь в 1% среди всех детских опухолей центральной нервной системы.
В большинстве случаев менингиомы головного мозга встречаются единично. Множественное развитие происходит примерно у 10% больных. [2]
Причины менингиомы головного мозга
Во многих случаях специалисты связывают развитие менингиомы головного мозга с генетическим нарушением в 22 хромосоме. Такой дефект особенно часто проявляется у больных нейрофиброматозом II типа – наследственным заболеванием с аутосомно-доминантным путем наследования.
Имеется также подтвержденная взаимосвязь возникновения опухолевого очага с активными гормональными перестройками у женщин. Резкие изменения гормонального фона происходят во время беременности, с наступлением менопаузы, при онкологических заболеваниях молочных желез и т. д. Отмечается, что у пациенток женского пола диагностированные менингиомы с наступлением беременности ускоряют свой рост.
Среди других провоцирующих факторов ученые выделяют:
- травмы головы (ЧМТ);
- воздействие радиационного излучения (ионизирующего, рентгеновского);
- воздействие ядовитых веществ (интоксикации).
Единой причины развития опухолевого процесса нет. Специалисты склонны к теории мультифакторного возникновения патологии. [3]
Факторы риска
Специалисты определили несколько факторов, способных повысить риски возникновения менингиомы головного мозга.
- Наследственная предрасположенность. Научно доказана причастность дефекта в 22 хромосоме к возможному развитию опухолей. Такое нарушение присутствует у обладателей гена нейрофиброматоза, которым обусловливают высокую вероятность возникновения менингиомы у лиц, страдающих этой наследственной патологией. Генный дефект становится фактором развития менингиомы у каждого второго больного.
- Возрастная предрасположенность. Менингиома головного мозга диагностируется у 3% пожилых пациентов (старше 50-60 лет). В детском возрасте заболевание практически не встречается.
- Женский пол. Гормональные перестройки – в частности, происходящие в период беременности или на фоне терапии рака груди – способны повлиять на развитие опухолевого процесса в головном мозге.
- Внешние негативные воздействия – такие как черепно-мозговые травмы, влияния радиации, интоксикации.
Патогенез
Менингиомой называют новообразование (преимущественно доброкачественного характера), происходящее из арахноэндотелиальной ткани мозговой оболочки. Патологический очаг чаще формируется на мозговой поверхности, но иногда обнаруживается и в других зонах головного мозга. Во многих случаях протекает скрыто, может быть случайной находкой при проведении КТ или МРТ.
Под влиянием провоцирующих факторов менингиома головного мозга начинает экспансивно расти. Формируется единое узловое образование, которое постепенно увеличивается и давит на окружающие структуры, смещая их. Не исключается и мультицентрическое развитие новообразования из множественных очагов.
Согласно макроскопическим характеристикам, менигиома имеет округлую конфигурацию, иногда – подковообразную. Патологический узел преимущественно спаян с дуральной оболочкой, плотный, во многих случаях присутствует капсула. Размеры образования бывают разными – от пары миллиметров до 1,5 и более дециметров. Цветовой оттенок очагового разреза – от сероватого до серовато-желтоватого. Кистозные включения, как правило, отсутствуют.
Менингиома головного мозга чаще носит доброкачественный характер, растет медленно. Но даже в этом случае очаг не всегда удается качественно удалить. Не исключается и возникновение рецидивов, и озлокачествление опухоли: в подобной ситуации узел ускоряет свой рост, прорастает в окружающие ткани, в том числе мозговые и костные структуры. На фоне малигнизации происходит распространение метастазов по организму.
Симптомы менингиомы головного мозга
Менингиома маленького размера длительное время существует без каких-либо явных проявлений. Однако врачи отмечают, что даже при появлении симптоматики диагностировать опухолевый процесс, только исходя из жалоб больного, практически невозможно: клиническая картина патологии неспецифична. Среди наиболее распространенных проявлений: продолжительная боль в голове, общая слабость, параличи, нарушения зрительной функции, речевые расстройства.
Конкретизация симптомов зависит от расположения опухолевого очага.
- Для менингиомы фронтальной доли характерны периодические эпилептические приступы, боль в голове, слабость в руках и ногах, затруднение речи, ограниченность зрительного поля.
- Для менингиомы фронтальной доли характерны частые эпилептические приступы, слабость в руках и ногах, боль в голове, психо-эмоциональные нарушения, ухудшение интеллектуальных возможностей, сильная апатия, эмоциональная нестабильность, тремор, притупление аффекта.
- Менингиома клиновидного гребня проявляет себя глазным выпячиванием, ухудшением зрения, глазодвигательным параличом, эпилептическими приступами, нарушением памяти, психо-эмоциональными сбоями, болью в голове.
- При менингиоме мозжечка часто наблюдаются неустойчивые и нескоординированные движения, повышение внутричерепного давления, голосовые и глотательные нарушения.
- При локализации менингиомы в мостомозжечковом углу отмечается утрата слуха, ослабление лицевой мускулатуры, головокружение, двигательная неуслойчивость и дискоординация, повышение внутричерепного давления, голосовые и глотательные нарушения.
- При поражении турецкого седла и ольфакторной ямки часто обнаруживается аносмия, психо-эмоциональные сбои, нарушения памяти и зрительной функции, эйфорические состояния, ухудшение концентрации внимания, недержание мочи.
Первые признаки
На фоне преимущественно медленного роста новообразования начальная симптоматика обнаруживается далеко не сразу, а лишь при сдавливании окружающих структур непосредственно опухолевым очагом или отеком. Первые симптомы неспецифичны. Это могут быть:
- боли в голове (тупые, постоянные, давящие);
- психо-эмоциональная нестабильность, внезапные скачки настроения;
- поведенческие расстройства;
- вестибулярные нарушения, головокружение;
- внезапное ухудшение зрения, слуха;
- частая тошнота, не зависящая от приема пищи.
Через некоторое время клиническая картина расширяется. Возникают:
- парезы и параличи (односторонние);
- речевая дисфункция (трудности с воспроизведением речи, заикание и пр.);
- судорожные приступы;
- умственные нарушения;
- ухудшение памяти;
- расстройства координации и ориентации.
Стадии
В зависимости от гистологической картины, менингиома головного мозга может иметь несколько стадий или степеней злокачественности:
- К I степени относят доброкачественные, постепенно развивающиеся опухоли, не прорастающие в рядом расположенные ткани. Такие менингиомы отличаются относительно благоприятным течением и не имеют склонности к рецидивам. Встречаются в 80-90% случаев. Доброкачественные менингиомы дополнительно классифицируют в зависимости от клеточной структуры. Таким образом, новообразования бывают менинготелиальными, фиброзными, смешанными, ангиоматозными, псаммоматозными, микрокистозными, секреторными, светлоклеточными, метапластическими, хордоидными, имфоплазмоцитарными.
- К II степени относят атипичные очаги, характеризующиеся более агрессивным развитием и склонностью к рецидивированию. В некоторых случаях отмечается инфильтративный рост в мозговые ткани. Менингиомы второй степени, в свою очередь, бывают атипическими, хордоидными и светлоклеточными. Такие новообразования встречаются примерно в 18% случаев.
- К III степени принадлежат злокачественные менингиомы трех категорий: папиллярные, анапластические и рабдоидные. Все они характеризуются агрессивным течением с инфильтративным ростом, метастазированием и высокой частотой повторного развития. Впрочем, встречаются такие очаги относительно редко – примерно в 2% случаев.
Формы
По локальным проявлениям менингиома головного мозга может подразделяться на следующие виды:
- Фалькс менингиома – очаг, прорастающий из серповидного отростка. Клиника обилует судорожными приступами (эпиподобными), возможен паралич конечностей и дисфункция тазовых органов.
- Атипичная менингиома, соответствующая 2 степени злокачественности. Проявляется неврологическими симптомами и отличается быстрым ростом.
- Анапластическая менингиома – злокачественный патологический узел.
- Петрифицированное новообразование – проявляется сильным ощущением усталости, слабостью в конечностях, головокружением.
- Парасагиттальное новообразование – сопровождается судорогами, парестезиями, внутричерепной гипертензией.
- Поражение лобной доли характеризуется психическими и эмоциональными расстройствами, нарушением концентрации внимания, галлюцинациями, депрессивными состояниями.
- Конвекситальная опухоль височной зоны – проявляется слуховыми и речевыми расстройствами, тремором.
- Обызвествленная теменная менингиома – сопровождается появлением мыслительных и ориентационных проблем.
- Менинготелиоматозное новообразование – отличается медленным ростом и появлением первично-очаговой симптоматики.
- Узел бугорка турецкого седла – доброкачественный очаг, который проявляется односторонним нарушением зрительной функции и хиазмальным синдромом (атрофия зрительных нервов и битемпоральная гемианопсия).
Осложнения и последствия
Вероятность развития неблагоприятных последствий и осложнений менингиомы головного мозга зависит от множества факторов. У пациентов, которым было выполнено хирургическое удаление новообразования, шансы на полное излечение значительно выше. А вот отказ от операции, если таковая показана, в большинстве случаев приводит к непоправимому исходу: состояние больного может неуклонно ухудшаться вплоть до летального исхода.
Успех лечения тесно взаимосвязан с качеством оперативного вмешательства и послеоперационного реабилитационного периода. На темпы возвращения пациента к нормальной жизни также влияют:
- отсутствие патологий сердечно-сосудистой системы;
- отсутствие сахарного диабета;
- исключение вредных привычек;
- точное выполнение врачебных рекомендаций.
В отдельных случаях даже после проведенной хирургической резекции опухолевого очага через некоторое время возникают рецидивы:
- менингиомы с атипичным течением рецидивируют в 40% случаев;
- злокачественные менингиомы развиваются повторно практически в 80% случаев.
К «возвращению» опухолевого процесса после проведенного лечения более склонны очаги, расположенные в области клиновидной кости, турецкого седла и пещеристого синуса. Намного реже рецидивируют новообразования, формирующиеся в своде черепа. [4]
Диагностика менингиомы головного мозга
Менингиома головного мозга выявляется в основном при помощи диагностических лучевых методов.
МРТ – магнитно-резонансная томография – способствует обнаружению опухолевого процесса любой локализации. В ходе диагностики первоочередно определяется структура мозгового вещества, присутствие патологических очагов и зон с неправильным кровообращением, а также выявляются сосудистые новообразования, воспалительные и посттравматические нарушения мозговых оболочек.
При проведении дифференциальной диагностики и оценки размеров патологического узла применяют МРТ с введением контрастного усиливающего вещества. В менингиомах часто присутствует так называемый «дуральный хвост» линейная область контрастного усиления, распространяемая за границы опухолевого основания. Появление такого «хвоста» объясняется не инфильтрацией, а реактивным изменением оболочек, располагающихся возле опухоли.
КТ – компьютерная томография – помогает узнать, участвуют ли в патологическом процессе черепные кости, имеются ли кальцификаты или области внутреннего кровоизлияния, что не всегда просматривается на картине МРТ. По показаниям, возможно применение болюсного контрастирования – внутривенного введения рентгеноконтрастного усиления с помощью специального шприца.
Лабораторные анализы представлены в основном такими исследованиями крови:
- общий анализ – помогает оценить общее количество тромбоцитов, эритроцитов, лейкоцитов и других клеток крови, что позволяет идентифицировать воспалительный или анемический процесс;
- биохимический анализ – позволяет определить химический состав крови;
- исследование онкомаркеров.
При необходимости, назначается дополнительная инструментальная диагностика:
- электроэнцефалография (фиксирует мозговую активность);
- ангиография (выявляет интенсивность кровоснабжения опухолевого очага);
- позитронно-эмиссионная томография (ПЭТ помогает обнаружить рецидивы новообразования).
Дифференциальная диагностика
В ходе дифференциальной диагностики опухолевых процессов головного мозга необходимо учитывать различные факторы, в том числе общедиагностические и эпидемиологические. Исследованием «номер 1» считается магнитно-резонансная томография. В ходе диагностических мероприятий обязательно нужно учесть:
- частоту развития патологий (1/3 – глиальные опухоли, 1/3 – метастатические очаги, 1/3 – прочие новообразования);
- возраст пациента (дети чаще болеют лейкозами и лимфомами, анапластическими опухолями и тератомами, а также краниофарингиомами, медуллобластомами и эпендимомами; у взрослых пациентов обнаруживаются преимущенственно глиобластомы и астроцитомы, менингиомы и шванномы; у пожилых больных чаще диагностируют менингиомы, глиобластомы и метастатические опухоли);
- локализацию (супратенториальная, инфратенториальная, внутрижелудочковая, селлярно-параселлярная, мосто-мозжечкового угла и пр.);
- тип распространенности (по спинномозговому пути – олигодендроглиома, эпендимома, медуллобластома, лимфома; на противоположное полушарие – глиобластома, астроцитома низкой дифференциации; с вовлечением коры – олигодендроглиома, ганглиоглиома);
- особенности внутренней структуры (кальцификация более характерна для олигодендроглиомы и краниофарингеомы, но встречается и у 20% менингиом);
- диффузию (четкие диффузно-взвешенные очаги на МРТ типичны для абсцессов, эпидермоидных кистозных образований, острого инсульта; опухолевые процессы обладают низким сигналом на диффузионно-взвешенной МРТ головного мозга).
К кому обратиться?
Лечение менингиомы головного мозга
Схема терапии при менингиоме головного мозга назначается по индивидуальной программе, с учетом размеров и расположения новообразования, имеющейся симптоматики, интенсивности роста, возраста больного. Чаще всего врачи обращаются к одной из трех основных методик: наблюдательная тактика, хирургическая резекция и лучевая терапия.
Наблюдательная тактика применяется к менингиомам, растущим медленно, не более 1-2 мм в год. Пациентам с такими новообразованиями показано ежегодное проведение диагностической магнитно-резонансной томографии:
- если речь идет о небольшом узле, при отсутствии или неинтенсивности симптомов и сохраненном качестве жизни;
- если патология обнаружена у пожилого человека на фоне медленно прогрессирующей симптоматики.
Хирургическое лечение считается основой устранения менингиомы. Операцию в обязательном порядке проводят, если очаг располагается в доступном месте вдали от функционально значимых участков головного мозга. По возможности, хирург попытается полностью удалить новообразование, чтобы в дальнейшем не допустить рецидивирования, и одновременно восстановить (сохранить) функциональность нервной системы. К сожалению, такая возможность присутствует не всегда. К примеру, если очаг располагается в области основания черепа, либо врастает в венозные синусы, то полную резекцию отменяют из-за высокой вероятности развития серьезных осложнений. В подобной ситуации хирург выполняет частичное иссечение для уменьшения сдавливания мозговых структур. Далее больным в обязательном порядке проводят радиохирургическую и лучевую терапию.
Радиохирургию «Гамма-нож» назначают всем больным первичной менингиомой вне зависимости от локации патологического узла, а также пациентам с остаточными опухолями после неполной резекции или облучения (если максимальные размеры очага не превышают 30мм). Гамма нож более подходит для воздействия на образования с расположением их в глубоких мозговых структурах, труднодоступных для обычного оперативного вмешательства. Применяют метод также по отношению к больным, неспособным перенести традиционную операцию. Радиохирургия останавливает рост менингиомы, уничтожая ее ДНК и тромбируя питающую сосудистую сеть. Эффективность такого лечения отмечается более чем в 90% случаев.
«Плюсы» лечения методом «Гамма-нож»:
- окружающие мозговые структуры не страдают;
- нет необходимости в госпитализации больного;
- метод неинвазивный, поэтому отсутствует риск инфицирования и потери крови;
- нет необходимости в проведении общего наркоза;
- нет необходимости в длительном восстановительном периоде.
Традиционная лучевая терапия показана пациентам с множественными или крупными менингиомами и предполагает использование ионизирующего излучения. В зависимости от показаний, различают рентгенотерапию, β-терапию, γ-терапию, протонное и нейтронное воздействие. Лечебная эффективность основывается на повреждении опухолевой ДНК активно размножающихся клеток, что влечет за собой их гибель.
Химиотерапия при доброкачественной менингиоме головного мозга нецелесообразна и практически не используется. Однако данный метод назначают при злокачественных новообразованиях в качестве вспомогательного воздействия для замедления роста и предупреждения распространения патологического процесса в глубоко расположенные мозговые ткани.
Дополнительно назначают симптоматическую терапию, для облегчения состояния пациента и улучшения кровообращения в головном мозге.
Лекарства
В качестве предоперационной подготовки пациентам с менингиомой головного мозга вводят препараты для стабилизации артериального давления. Если нет гипоталамо-гипофизарных кризов, то на фоне мониторинга показателей артериального давления назначают Пророксан в количестве 0,015-0,03 г трижды в сутки, либо Бутироксан по 0,01-0,02 г трижды в сутки (важно следить за состоянием больного, так как возможно резкое снижение АД, брадикардия, обморок, нарушения сердечного ритма). Если устойчиво повышается АД, рекомендуется Празозин по 0,5-1 мг трижды в сутки. Это синтетический вазодилататор, среди возможных побочных эффектов – одышка, ортостатическое понижение давления, отечность ног.
Учитывая степень надпочечниковой недостаточности, проводят заместительную гормональную терапию Кортизоном, Гидрокортизоном, Преднизолоном. Перед операцией больным вводят Гидрокортизон по 50 мг через каждые 8 часов (также вводят непосредственно перед вмешательством, в его процессе и в течение нескольких дней после, в индивидуальных дозировках).
По показаниям, используют гормоны щитовидной железы и половые гормоны. С целью профилактики за сутки до вмешательства начинают терапию цефалоспоринами. Традиционно это Цефтриаксон по 1-2 г до двух раз в сутки внутримышечно, с продолжением лечения на протяжении пяти дней после операции. При развитии воспалительных процессов (менингоэнцефалит) антибиотикотерапию назначают с учетом выявленного возбудителя, на протяжении двух недель, а пациентам с иммунодефицитными состояниями – на протяжении 3-х и более недель. Возможно парентеральное введение пенициллинов, фторхинолонов, цефалоспоринов III поколения, гликопептидов.
Какие витамины нельзя при менингиоме головного мозга?
Ежедневное поступление витаминов в организм онкологических больных особенно важно. Для людей, ослабленных опухолевыми процессами, полезные вещества жизненно необходимы, и поступать они должны не только с пищевыми продуктами, но зачастую и в виде специальных лекарственных препаратов – таблеток или инъекций. Решение о необходимости дополнительного введения витаминов принимает лечащий доктор. В большинстве случаев витаминотерапия показана для повышения защитных сил организма, активизации восстановительных процессов, укрепления иммунитета, ослабленного при проведении облучения или хирургической операции. Помимо этого, зачастую витамины снижают побочные проявления от проводимой медикаментозной терапии.
Большинство витаминных препаратов оказывают лишь положительное влияние на организм – при условии соблюдения назначенной дозировки. Однако к некоторым витаминам врачи советуют относиться с осторожностью и не принимать без предписания лечащего доктора. Речь идет о таких препаратах:
- альфа-токоферол (витамин E);
- метилкобаламин (витамин B12);
- тиамин (B1);
- фолиевая кислота (B9).
Требует осторожности прием витаминов A и D3, а также поливитаминных препаратов, содержащих железо.
Реабилитация
Хирургическая резекция менингиомы головного мозга – это достаточно серьезная операция. Даже при идеально выполненном вмешательстве очень важно правильно провести реабилитационный период, чтобы обеспечить полное выздоровление без рисков повторного развития опухоли.
После операции следует помнить о ряде запретов:
- нельзя пить спиртные напитки;
- нельзя путешествовать на самолете (пока не разрешит лечащий врач);
- нельзя посещать сауну и баню, пользоваться солярием, загорать в период активного солнца;
- первое время не следует заниматься активным спортом, предполагающим повышенные нагрузки;
- следует избегать скандалов, ссор и прочих ситуаций, способных негативно повлиять на работу центральной нервной системы и показатели артериального давления.
Реабилитационная программа разрабатывается индивидуально для каждого пациента. В процессе восстановления схема может меняться, в зависимости от существующей динамики. При отеках и остаточном болевом синдроме возможно применение физиотерапии. При парезе конечностей, для улучшения кровообращения и лимфотока, повышения нейромышечной проводимости и чувствительности назначают массажи и мануальную терапию. Лечебная физкультура помогает восстановить утраченные функции, сформировать рефлекторные связи, стабилизировать работу вестибулярного аппарата.
Профилактика
По оценкам экспертов, многие онкологические патологии имеют связь с питанием человека. Так, предпочтение красному мясу ассоциируется с разными видами рака. Негативное влияние оказывают также спиртные напитки, курение, употребление некачественной и ненатуральной пищи.
Врачи рекомендуют:
- придерживаться баланса между калорийностью рациона и физической нагрузкой;
- поддерживать норму массы тела;
- быть физически активным;
- в рационе отдавать предпочтение фруктам, овощам, зелени, избегать полуфабрикатов и красного мяса;
- ограничить потребление алкоголя.
Достаточный и полноценный ночной отдых также важен для укрепления организма в его способности противостояния развитию онкологии. Качественный сон способствует нормализации гормонального состояния, стабилизации основных жизненно важных процессов. В то же время, недостаток сна приводит к повышению уровня стресса, нарушению здоровых ритмов, что может давать толчок развитию менингиомы головного мозга.
С профилактической целью настоятельно рекомендуется не забывать проходить регулярные обследования, своевременно посещать врачей.
Прогноз
При своевременном обнаружении доброкачественной менингиомы головного мозга без прорастания в рядом расположенные ткани прогноз можно считать благоприятным. Большинство пациентов полностью выздоравливают. Примерно в 3% случаев отмечается повторный рост патологии. Атипичные опухоли склонны к рецидивам почти у 40% больных, а злокачественные – у 75-80% больных.
Специалисты выделяют пятилетний критерий повторного роста менингиомы, который зависит от области локализации патологического очага. Наименьшую склонность к рецидивам имеют новообразования, расположенные у черепного свода. Несколько чаще рецидивируют опухоли в зоне турецкого седла, еще чаще – поражения у тела клиновидной кости (в течение пяти лет повторно растут 34% таких менингиом). Наиболее склонны к рецидивам очаги, локализованные у крыльев клиновидной кости и пещеристого синуса (60-99%).
Исход заболевания напрямую зависит от ответственного отношения к собственному здоровью и своевременного обращения к врачам.
Алкоголь при менингиоме головного мозга
Вне зависимости от локации менингиомы головного мозга, об алкогольных напитках следует забыть всем пациентам, у которых диагностировано данное заболевание. Спиртные напитки не должны сочетаться ни с одним онкологическим заболеванием, в том числе и доброкачественного характера. Алкоголь противопоказан и пациентам, которые проходят химиотерапию. Даже небольшое количество алкогольного напитка способно вызвать серьезные последствия, вплоть до гибели больного.
Причины такого запрета следующие:
- страдает иммунная защита, возникают благоприятные условия для развития грибковой, микробной или вирусной инфекции;
- организм несет дополнительную нагрузку и тратит силы на устранение алкогольной интоксикации, вместо того, чтобы направить их на борьбу с опухолевым процессом;
- усиливается побочное действие химиопрепаратов;
- подвергаются повышенной нагрузке печень и почки, повышается риск развития недостаточности их функции;
- повышаются риски метастазирования;
- значительно ухудшается самочувствие больного, усугубляется симптоматика.
В некоторых случаях алкоголь способен нивелировать эффект, который ранее был достигнут в процессе химиотерапии, поэтому пациентам с менингиомой важно полностью отказаться от спиртных напитков.
Инвалидность
Возможность присвоения инвалидности зависит от ряда факторов:
- злокачественности или доброкачественности новообразования;
- возможности, факта и качества (полнотой) проведения оперативного вмешательства;
- наличия рецидивов;
- характера и степени функциональных расстройств, наличия ограничения трудоспособности;
- от социальных критериев, таких как возраст, профессия больного.
Первую группу инвалидности присваивают, если у пациента присутствуют устойчивые или нарастающие мозговые нарушения, имеются ограничения в плане самообслуживания, передвижения и пр.
Вторая группа показана лицам, прооперированным по поводу доброкачественной, злокачественной или метастатической опухоли с неблагоприятным реабилитационным прогнозом или с умеренным, но непреходящим ограничением жизнедеятельности.
Третью группу присваивают пациентам с умеренным расстройством мозговых функций, что препятствует адекватной ориентации, когнитивным возможностям, передвижению, осуществлению трудовой деятельности.
Если менингиома головного мозга не имеет выраженной симптоматики, трудоспособность больного после лечения сохранена, то предоставление группы инвалидности не представляется возможным.

