Медицинский эксперт статьи
Новые публикации
Абсцесс селезенки
Последняя редакция: 14.07.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
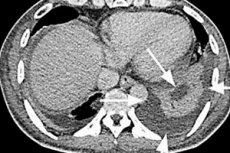
Образование в паренхиме селезенки заполненной гнойным экссудатом инкапсулированной полости определяется как абсцесс селезенки (от лат. abscessus – гнойник, нарыв).
Код по МКБ-10
Эпидемиология
Абсцесс селезенки относится к редким заболеваниям (его частота составляет от 0,2% до 0,07%); около 70% случаев развивается у пациентов с сопутствующими инфекциями; при инфекционном эндокардите – менее чем у 2% пациентов. [1]
На полимикробные абсцессы приходится более чем 50% случаев, а на грибковые – от 7% до 25%.
У взрослых примерно две трети абсцессов селезенки являются одиночными (однокамерными), а одна треть – множественными (многокамерными).
Причины абсцесса селезенки
Абсцесс селезенки – периферического органа иммунной системы и экстрамедуллярного кроветворения – возникает вследствие воспаления ее тканей, причинами которого могут быть:
- присутствие в крови бактерий – бактериемия (обусловленная хроническими инфекциями различных систем и органов, в том числе, мочевыводящих путей и желудочно-кишечного тракта);
- септический (инфекционный) инфаркт селезенки с нарушением ее кровоснабжения, приводящим к ишемии (кислородному голоданию) части тканей и их некрозу;
- паразитарная инфекция селезенки – с инфицированием и нагноением эхинококковой кистыселезенки (образование которой происходит при заражении ленточным червем-паразитом Echinococcus granulosus);
- подострый инфекционный эндокардит стрепто- или стафилококкового происхождения (абсцесс является осложнением почти у 5% пациентов с бактериальным воспалением внутренней оболочки сердца);
- брюшной тиф, вызываемый бактериями Salmonella typhi;
- системное зоонозное инфекционное заболевание, вызываемое грамотрицательными палочками семейства Brucellaceae – бруцеллез;
- распространение инфекции из соседних органов брюшной полости, к примеру, из воспаленной поджелудочной железы при острой форме панкреатита (этиологически связанном с бактериальной инфекцией или паразитарной инвазией) или воспалении перитонеальной оболочки поджелудочной железы с вовлечением ворот селезенки.
Абсцесс селезенки может быть полимикробным, а также грибковым, вызываемым видом Candida (чаще всего Candida albicans). [2]
Факторы риска
Факторами, повышающими риск образования абсцессов селезенки, признаны тупые травмы селезенки; сахарный диабет и внелегочные формы туберкулеза; [3] аутоиммунная гемолитическая анемия и такая хроническая гемоглобинопатия, как серповидно-клеточная анемия (со структурными изменениями эритроцитов крови); ослабление иммунитета – иммуносупрессия [4] (в том числе при ВИЧ); синдром Фелти (форма ревматоидного артрита); амилоидоз; новообразования и цитостатическая химиотерапия рака; использование стероидов; внутривенные наркотики. [5]
Патогенез
Любой абсцесс следует рассматривать как защитную реакцию тканей, направленную на то, чтобы предотвратить распространение инфекции.
Инфекции, причастные к образованию абсцесса селезенки, включают: грамположительный β-гемолитический стрептококк группы А – Streptococcus pyogenes; золотистый стафилококк Staphylococcus aureus; Pseudomonas aeruginosa (синегнойная палочка); Escherichia coli (кишечная палочка); Salmonella (сальмонелла) семейства энтеробактерий; [6] Enterococcus spp; Klebsiella spp; [7] Proteus spp; Acinetobacter baumannii; Mycobacterium tuberculosis (микобактерии туберкулеза); бактероиды Bacteroides fragilis. [8]
Своими ферментами микроорганизмы разрушают клетки и запускают каскад окислительных процессов, что приводит к секреции и высвобождению провоспалительных цитокинов. Вызываемая цитокинами воспалительная реакция приводит к увеличению регионального кровотока и повышению проницаемости эндотелия сосудов, рекрутированию (привлечению) в инфицированную область большого количества лейкоцитов и активации тканевых иммунных клеток – мононуклеарных фагоцитов (макрофагов).
В результате воспалительного процесса образуется гнойный экссудат, состоящий из жидкой части крови без форменных элементов – плазмы, активных и мертвых нейтрофильных гранулоцитов (уничтожающих бактерии лейкоцитов-нейтрофилов), плазменного белка фибриногена и остатков нежизнеспособных клеток паренхимы селезенки, подвергшихся некрозу.
При этом гной заключен в капсулу, которая формируется соседними здоровыми клеткам, чтобы локализовать инфекцию и максимально ограничить ее распространение.
Особенностью патофизиологического механизма образования абсцесса селезенки при гематогенном распространении бактериальной инфекции специалисты считают изначальные функции ее красной пульпы (составляющей около 80% паренхимы) – фильтрация крови от антигенов, микроорганизмов и дефектных или отработавших свое эритроцитов. Кроме того, красная пульпа селезенки – это резервуар для лейкоцитов, тромбоцитов и моноцитов. И в селезенке популяция моноцитов (из которых образуются макрофаги) превышает их совокупное количество в циркулирующей крови. Поэтому моноциты в красной пульпе очень быстро мобилизуются, чтобы справиться с инфекцией.
Симптомы абсцесса селезенки
Первые признаки абсцесса селезенки – фебрильная лихорадка (с температурой тела до +38-39°С) и нарастающая общая слабость.
Клиническую картину дополняют болезненность левого подреберья и реберно-позвоночной области (которые при дыхании усиливаются). При пальпации верхнего левого квадранта абдоминальной полости срабатывает мышечная защита (напряжение мышц), а вышележащие мягкие ткани отечны. [9]
Осложнения и последствия
Абсцесс селезенки дает осложнения в виде: скопления воздуха в плевральной полости (пневмоторакса); левостороннего плеврального выпота; спадения ткани легких (ателектаза); образования поддиафрагмального абсцесса или свища поджелудочной железы; перфорации желудка или тонкой кишки.
Последствием самопроизвольного разрыва капсулы абсцесса является попадание гнойного экссудата в брюшную полость с развитием перитонита.
Диагностика абсцесса селезенки
Диагностика абсцесса селезенки считается клинической проблемой, и ключевую роль играет инструментальная диагностика – визуализация с применением УЗИ селезенки и/или компьютерной томографии, а также обзорного рентгена грудной клетки. [10]
Абсцесс селезенки на УЗИ обычно демонстрирует гипоэхогенную зону или анэхогенную область (то есть с отсутствующей эхогенностью) и увеличение органа. [11], [12]
Более надежный метод – компьютерная томография (КТ) брюшной полости, чувствительность которой в диагностике абсцесса селезенки составляет 94-95%. Абсцесс селезенки на КТ выглядит как зона гиподенсивности (пониженной плотности), которая соответствует заполненной гноем полости в паренхиме органа.
Необходимы общий и биохимический анализы крови, анализ на маркеры воспаления (СОЭ, С-реактивный белок), бактериологический посев крови, проба Кумбса (на антиэритроцитарные антитела в крови) и др.
Дифференциальная диагностика должна учитывать разнообразие бактериальной инфекции, а также различать другие состояния, которые могут имитировать абсцесс: инфаркт селезенки, гематому, лимфангиому и лимфогранулематоз селезенки. [13]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение абсцесса селезенки
Всем пациентам с абсцессом селезенки необходима госпитализация. Лечение проводится высокими дозами парентеральных антибиотиков широкого спектра действия (Ванкомицин, Цефтриаксон и др.) и трансдермальной аспирацией гноя под ультразвуковым контролем (если абсцесс одноили двухкамерный, с достаточно толстой стенкой) или открытым (абдоминальным внутрибрюшинным) дренированием гнойного экссудата. [14] Подробнее см. – Лечение абсцесса антибиотиками
Пациентам с грибковыми абсцессами применяют противогрибковые препараты (Амфотерицин В) и глюкокортикоиды (кортикостероиды).
При отсутствии ответа на антибиотики с дренированием методом последнего выбора является хирургическое лечение – спленэктомия (удаление селезенки), которая у многих пациентов может быть выполнена лапароскопически. [15]
Кроме того, терапия должна быть направлена на основную причину абсцесса, например, бактериальный эндокардит.
Профилактика
Полностью избежать образования абсцесса селезенки невозможно, но – чтобы снизить его вероятность – необходимо вовремя выявлять и лечить все инфекционные заболевания, а также укреплять иммунитет.
Прогноз
Не выявленный и невылеченный абсцесс селезенки почти всегда приводит к летальному исходу; уровень смертности высок (более чем в 70% случаев) и колеблется в зависимости от типа абсцесса и состояния иммунитета пациента. Но при соответствующем лечении смертность не превышает 1-1,5%. [16]

