Медицинский эксперт статьи
Новые публикации
Атеросклероз почечных артерий
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
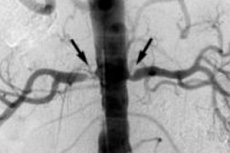
Атеросклеротическому поражению подвергаются средние и крупные артерии головного мозга, сердца и многих жизненно важных органов, а также нижних конечностей. Атеросклероз почечных артерий, как и других висцеральных артериальных сосудов, связан с уплотнением их стенок и сужением просвета. По МКБ-10 код данного заболевания (в классе болезней системы кровообращения) – I70.1. [1]
Код по МКБ-10
Эпидемиология
Согласно клинической статистике, среди реноваскулярных поражений на долю атеросклероза почечных артерий приходится 90% всех случаев. Возраст большинства пациентов – старше 60 лет.
Распространенность семейной гиперхолестеринемии оценивается в один случай на 250-300 человек.
Связанный с атеросклерозом стеноз почечной артерии (с уменьшение просвета сосуда на 60% и более) выявляется у 15% больных. [2]
Причины атеросклероза почечных артерий
Атеросклероз почечных артерий является реноваскулярным заболеванием, ключевые причины которого связаны с гиперлипидемией (дислипопротеинемией или гиперлипопротеинемией) при нарушением обмена жиров и механизмов их в транспортировки. Из-за этого в крови повышается уровень холестерина (холестерола) и развивается гиперхолестеринемия. [3]
Как правило, поражаются проксимальная треть почечной артерии или ее устье, но патология может затронуть и периренальную аорту. В запущенных случаях может наблюдаться сегментарный и диффузный атеросклероз внутрипочечных междольковых артерий.
Также следует учитывать тот факт, что у 30-50% пациентов с атеросклеротическим сужением почечной артерии имеются симптоматические поражения коронарных, церебральных или периферических артериальных сосудов.
Также читайте – Атеросклероз – Причины и факторы риска
Факторы риска
Выделяют такие факторы риска атеросклеротического поражения стенок почечных артерий, как: избыточное содержание в крови холестерина, липопротеинов низкой плотности (ЛПНП) и триглицеридов; высокое кровяное давление (артериальная гипертензия); курение; недостаточно контролируемый сахарный диабет; метаболический синдром и ожирение; недостаточная физическая активность и употребление в пищу насыщенных жиров; возраст старше 55-60-ти лет.
Повышается риск атеросклероза почечных артерия при семейной гиперхолестеринемии, обусловленной мутациями: гена LDLR (кодирующего белок-адаптер рецептора липопротеинов низкой плотности 1), гена APOB (кодирующего основной белок ЛПНП – аполипопротеин В), гена PCSK9 (кодирующего фермент семейства пропротеинконвертаз, который участвует в гомеостазе холестерина).
К факторам риска относят и гипергомоцистеинемию – накопление в организме аминокислоты гомоцистеина (которая образуется при расщеплении белков), особенно при пониженном уровне гормонов щитовидной железы и дефиците фолиевой кислоты или цианокобаламина (витамина B12). [4]
Патогенез
Патогенез очагового утолщения или уплотнения стенок артерий при атеросклероз объясняется образованием атероматозных или атеросклеротических бляшек (отложений холестерина) на внутренней оболочке артерии (tunica intima), выстланной эндотелием, который регулирует тонус, гемостаз и воспалительные реакции по всему кругу кровообращения. Подробнее см. – Артерии
Образование бляшек происходит постепенно. На различные механические и молекулярные стимулы эндотелий артерий реагирует образованием свободных радикалов и активацией провоспалительных факторов, приводя к повреждению эндотелиальных клеток сосудов и их дисфункции.
Сначала на внутренней стенке сосуда появляется отложение окисленных свободными радикалами частиц холестерина ЛПНП, которые провоцируют накопление лейкоцитов и моноцитарных клеток – макрофагов.
Далее – под действием привлеченных к месту жирового отложения молекул клеточной и межклеточной адгезии – происходит образование пенистых клеток, представляющих собой тип макрофагов в жировых отложениях, которые путем эндоцитоза поглощают липопротеины низкой плотности (свободный холестерин перемещается в эндоплазматический ретикулум макрофагов, этерифицируется и там сохраняется). При этом пенистые клетки, формирующие жировые включения атероматозных бляшек в интиме кровеносных сосудов, секретируют провоспалительные цитокины, хемокины и активные формы кислорода.
По мере увеличения отложений они могут затвердевать, выступая в просвет артерии и уменьшая кровоток. [5]
Симптомы атеросклероза почечных артерий
Коварство атеросклероза почечных артерий в том, что его начальная стадия является латентной, то есть бессимптомной.
И симптомы – спустя годы – начинают проявляться в виде стойкой артериальной гипертензии, которая определятся как реноваскулярная, вазоренальная или нефрогенная (почечная) гипертензия. То есть у пациентов отмечаются симптомы повышенного артериального давления (которые не проходят после приема лекарств для его снижения).
Далее, в связи с сужением почечных артерий, происходит снижение функции почек – с увеличение белков в моче – протеинурией, с отеками лодыжек или ступней из-за задержки жидкости.
Ухудшение кровоснабжения почек приводит к ишемии ее тканей и прогрессирующему поражению с появлением симптомов хронической почечной недостаточности. [6]
Осложнения и последствия
Основными осложнениями и последствиями атеросклеротического поражения почечных артерий являются:
- угрожающее жизни стойкое повышение АД;
- атеросклеротический стеноз почечной артерии; [7]
- связанная со снижением почечного кровотока и недостаточностью кровоснабжения органа ишемическая нефропатия и функциональная недостаточность почек;
- развитие у пациентов с выраженным атеросклерозом атероэмболической болезни почек – закупорки ее артериол попавшими в кровоток частицами разрушенных атеросклеротических бляшек почечных артерий;
- прогрессирование системного атеросклероза и развитие синдрома сердечной дестабилизации с переходом в сердечно-сосудистые заболевания. По некоторым данным, у 12-39% пациентов с атеросклеротическим стенозом почечных артерий диагностируется ишемическая болезнь сердца (прогрессирующая в течение пяти лет почти на 50%).
Кроме того, при разрушении атеросклеротической бляшки образуется кровяной сгусток (тромб), который блокирует кровоток и может привести к резкому катастрофическому тромбозу, а оторвавшийся тромб – к внезапной смерти. [8]
Диагностика атеросклероза почечных артерий
Диагностика начинается с изучения анамнеза пациента, в том числе, семейного, а также физикального обследования.
Сдаются анализы крови на уровень ЛПНП, ЛПВП, ЛПНП-ХС, общего холестерина и триглицеридов; на содержание протеинов и наличие С-реактивного белка; на уровень креатинина, азота мочевины и гомоцистеина, гормонов ренина и альдостерона. Также необходимы анализы крови и мочи для оценки функции почек.
Инструментальная диагностика включает: УЗИ почек, ультразвуковую допплерографию сосудов почек, компьютерную томографическую ангиографию (КТА), магнитно-резонансную ангиографию (МРА). [9]
Проводится дифференциальная диагностика с тромбозом почечных артерий, фиброзно-мышечной дисплазией (гиперплазией) сосудистой стенки, диабетической нефропатией.
Читайте также – Стеноз почечной артерии – Диагностика
К кому обратиться?
Лечение атеросклероза почечных артерий
Лечение гиперхолестеринемии медикаментозное, и основные лекарства – снижающие уровень холестерина гиполипидемические средства различных фармакологических групп. [10]
Могут назначаться:
- препараты группы статинов (ингибиторов фермента ГМГ-КоА-редуктазы, обеспечивающего метаболизм холестерина): Симвастатин (Симвакард, Вабадин), Флувастатин, Ловастатин (Мевакор), Розувастатин и др. Однако данные средства противопоказаны в случае неконтролируемого диабет и гипотиреоза.
- препараты, связывающие желчные кислоты в кишечнике: Колестирамин (Колестид, Холестирамин. Колестипол и др. Их применение может сопровождаться таким побочными эффектами, как изжога, тошнота, рвота, запоры или диарея. Их не назначают при наличии нарушений свертываемости крови, гастроэзофагеального рефлюкса и язвенной болезни желудка, аутоиммунного цирроза печени и камней в желчном пузыре.
- средства, ингибирующие синтез холестерина в печени: Фенофибрат (Липантил), Клофибрат (Атромид-С), Безафибрат, Аторвастатин (Аторис, Тулип), Гемфиброзил (Лопид). Следует иметь в виду, что препараты фиброевой кислоты могут вызывать абдоминальные и мышечные боли, нарушения сердечного ритма и желчнокаменную болезнь.
- селективные ингибиторы абсорбции холестерина Эзетимиб (Эзетрол, Липобон);
- ниацин – витамин РР (никотиновая кислота).
Больше информации в статьях:
Кроме того, необходимо лечить артериальную гипертензию и диабет, поскольку эти сопутствующие заболевания ускоряют прогрессирование атеросклероза почечных артерий. И обязательно правильно питаться, подробности:
Для восстановления просвета почечной артерии в случае ее стеноза применяется хирургическое лечение с помощью баллонной ангиопластики и чрескожного стентирования пораженного сосуда. [11]
Профилактика
Профилактика атеросклероза почечных артерия заключается в предотвращении повышения уровня холестерина и ЛПНП в крови. А для этого необходимо:
- отказаться от курения;
- исключить из своего рациона трансжиры и добавить овощи и фрукты, а также полезные жиры (содержащиеся в орехах и морепродуктах);
- контролировать уровень сахара в крови;
- избавиться от лишнего веса и больше двигаться.
Прогноз
Атеросклероз почечных артерий – заболевание прогрессирующее, и стеноз данных сосудов, который в 80% случаев связан с их атеросклеротическим поражением, негативно влияет на прогноз в отношении снижения почечной функции, нередко достигающей терминальной стадии.

