Болезнь Крона
Болезнь Крона - хроническое трансмуральное воспалительное заболевание желудочно-кишечного тракта, которое обычно поражает дистальный отдел подвздошной и толстую кишку, но может развиваться на любом уровне ЖКТ. Симптомы болезни включают диарею и абдоминальную боль. Могут развиваться абсцессы, внутренние и наружные свищи, кишечная непроходимость.
Болезнь Крона - патология кишечника
Так как данное заболевание может локализоваться в любых отделах ЖКТ, для дифференциации форм заболевания существует определённая классификация. Так, при илеоколите поражается, главным образом, повздошная и толстая кишка. При желудочно-дуоденальной форме – желудок и 12-перстная кишка. При илеите происходит поражение повздошной кишки. При еюноилеите – повреждаются тонкая и повздошная кишка. При болезни Крона толстой кишки другие отделы желудочно-кишечного тракта не затрагиваются.
Могут появляться экстракишечные симптомы, особенно артрит. Диагноз болезнь Крона устанавливается при колоноскопии и рентгено-контрастными исследованиями с барием. Лечение заключается в применении 5-АСК, глюкокортикоидов, иммуномодуляторов, антицитокинов, антибиотиков и часто требуется хирургическое лечение.
Код по МКБ-10
МКБ болезнь Крона определяет как воспаление отделов желудочно-кишечного тракта невыясненного происхождения, которое характеризуется поражением отдельных сегментов, рецидивирующим течением, появлением язвенных образований, которое в некоторых случаях может сопровождаться осложнениями. Заболевание может поражать тонкую и толстую кишку вместе или по отдельности. На сто тысяч населения частота заболевания составляет примерно двадцать пять случаев. При этом чаще всего встречается смешанная форма заболевания, когда поражаются сразу толстая и тонкая кишка. К факторам риска развития заболевания относят генетическую предрасположенность, хронические патологии кишечника. При макроскопическом исследовании различают изъязвления и гранулематозные разрастания, при микроскопическом – отёчность в повреждённой области и гиперплазию лимфофолликулов подслизистой оболочки. Стадии развития заболевания:
- Острая стадия. Характеризуется остро выраженной диареей, истощением, болевым синдромом в правой части живота.
- Подострая стадия. Характеризуется увеличением количества язвенных образований, появлением гранулём, развитием стеноза кишки. Болевой синдром при этом имеет схваткообразный характер.
- Хроническая стадия. Характеризуется дальнейшим развитием заболевания и возникновением осложнений.
Код по МКБ-10
Причины болезни Крона
Причины болезни Крона в настоящее время до конца не выяснены. Существуют предположения, что данное заболевание может передаваться по наследству, а также может быть спровоцировано инфекционными патологиями и иммунологическими факторами.
Как развивается болезнь Крона?
Болезнь Крона начинается с воспаления крипт и абсцедирования, которые прогрессируют с образованием небольших очаговых афтоидных язв. Эти повреждения слизистой оболочки могут переходить в глубокие продольные и поперечные язвы с предшествующим отеком слизистой оболочки, формируя характерные изменения кишки по типу «булыжной мостовой».
Распространение трансмурального воспаления приводит к лимфедеме и утолщению стенки кишки и брыжейки. Жировая ткань брыжейки обычно распространяется на серозную поверхность кишки. Лимфатические узлы брыжейки часто увеличиваются. Обширное воспаление может привести к гипертрофии мышечного слоя, фиброзу и формированию сужения, которое может вызвать кишечную непроходимость. Характерно образование абсцессов и формирование свищей с рядом расположенными структурами, включая другие петли кишечника, мочевой пузырь или т. psoas; они могут даже открываться на переднюю или боковые стенки живота. Независимо от внутриабдоминальной активности процесса образование перианальных свищей и абсцессов происходит в 1/4-1/3 случаев; эти осложнения - зачастую самые неблагоприятные аспекты.
Неказеозные гранулемы могут развиваться в лимфатических узлах, на брюшине, в печени и поражать все слои стенки кишки. Патогномоничным признаком является обнаружение гранулем, однако болезнь Крона у 50% пациентов не характеризуется наличием гранулем. Их присутствие, скорее всего, не связано с клиническим течением.
Пораженный сегмент кишки четко отграничен от нормальной кишки («зона молчания»); отсюда и название - регионарный энтерит. Болезнь Крона приблизительно в 35 % случаев поражает только подвздошная кишка (илеит); в 45 % - в процесс вовлекаются подвздошная и толстая кишка (илеоколит) с преимущественным поражением правого фланга толстой кишки; приблизительно в 20 % случаев поражается только толстая кишка (гранулематозный колит) и в большинстве случаев, в отличие от язвенного колита (ЯК), не всегда поражается прямая кишка. Иногда вся тонкая кишка вовлечена в процесс (еюноилеит). Очень редко поражаются желудок, двенадцатиперстная кишка или пищевод. При отсутствии хирургического вмешательства заболевание обычно не распространяется на области тонкой кишки, которые не были вовлечены в процесс при первичном диагнозе.
Прослеживается повышенный риск развития рака в пораженных участках тонкой кишки. У пациентов с поражением толстой кишки наблюдается долговременный риск развития колоректального рака, аналогично язвенному колиту, с учетом степени и продолжительности заболевания.
Симптомы болезни Крона
Болезнь Крона характеризуется такими начальными симптомами: хроническая диарея с абдоминальной болью, лихорадкой, анорексией и потерей веса. Живот болезненный и при пальпации можно определить объемное образование или напряжение. Значительное ректальное кровотечение нехарактерно, за исключением изолированного поражения толстой кишки, что может наблюдаться и при язвенном колите. У некоторых пациентов развивается картина острого живота, что симулирует острый аппендицит или кишечную непроходимость. Приблизительно у 1/3 пациентов наблюдаются перианальные поражения (особенно трещины), которые являются иногда основными проявлениями или даже причиной жалоб. У детей внекишечные проявления часто преобладают над симптомами со стороны ЖКТ; артрит, лихорадка неясной этиологии, анемия или замедление роста могут быть основными проявлениями заболевания, а боли в животе или диарея могут отсутствовать.
Если болезнь Крона рецидивирует, то и изменяются ее симптомы. Боль является основным симптомом и возникает при обычном рецидиве. У пациентов при выраженном обострении или абсцедировании отмечаются болезненность при пальпации, защитное напряжение, перитонеальные симптомы и признаки общей интоксикации. Участки стенозирования кишки могут вызвать кишечную непроходимость с характерной коликообразной болью, вздутием живота, задержкой стула и рвотой. Спаечный процесс после предыдущих хирургических вмешательств также может вызвать кишечную непроходимость, которая начинается остро, без повышения температуры тела, болей и недомогания, характерных для непроходимости при обострении. Формирование пузырно-кишечного свищевого хода может вызвать появление пузырьков воздуха в моче (пневмоурия). Свободная перфорация в брюшную полость нехарактерна.
Болезнь Крона с хроническим течением вызывает появление различных общих симптомов, включая лихорадку, потерю веса, похудание и внекишечные проявления.
Болезнь Крона согласно Венской классификации разделяется на три основные формы: (1) прежде всего воспалительная, которая после нескольких лет течения заболевания обычно переходит или в (2) стенотическую, или обструктивную, или (3) в первично пенетрирующую, или свищевую. Эти различные клинические формы определяют и различные подходы к лечению. Некоторые генетические исследования предполагают молекулярное обоснование этой классификации.
Болезнь Крона и беременность
Болезнь Крона и беременность рассматриваются различными специалистами по-разному. Некоторые из них утверждают, что болезнь Крона не оказывает существенного влияния на ход беременности, родовой процесс и плод, кроме случаев обострения болезни в этот период. Но всё же большая часть специалистов считает, что беременность способна оказывать негативное влияние на развитие болезни, так как увеличенная в размерах матка оказывает давление на кишечные отделы, а также повышается уровень эндогенного кортизола, который после родов стремительно падает. Прогноз заболевания зависит также от того, наступила беременность в период ремиссии или обострения. Если болезнь протекает без осложнений, на течение беременности это обычно не влияет. В тяжёлых же случаях болезнь Крона может спровоцировать риск невынашивания беременности, также может в процессе родов представлять угрозу для жизни плода. Осложнения при родовом процессе возникают чаще всего, если заболевание возникло или обострилось в период беременности. Обострение болезни во время беременности выявить непросто, так как клиническая картина при этом практически не меняется. В случаях кишечной непроходимости, стеноза кишечника, образования свищей негативное влияние на ход беременности возникает даже в период ремиссии заболевания. При стойком ослаблении симптомов заболевания беременность при наличии болезни Крона допустима, в то время как её обострение является противопоказанием для зачатия.
Где болит?
Болезнь Крона и язвенный колит
Болезнь Крона и язвенный колит предположительно имеют связь с наследственной предрасположенностью, а также с воздействием на органы ЖКТ инфекционных агентов. Основным различием этих заболеваний является то, что при язвенном колите уязвим обычно только толстый кишечник, в то время как при болезни Крона поражаются различные отделы желудочно-кишечного тракта. Очаг поражения при язвенном колите, как правило, концентрируется в каком-либо одном сегменте толстой кишки. При болезни Крона область поражения может охватывать множественные участки кишечного отдела. Симптомы болезни Крона и язвенного колита очень сходны между собой, и далеко не всегда их можно с точностью отличить. Для дифференциации этих двух заболеваний обычно назначается биопсия. Общими признаками этих патологий являются понос и температурная реакция организма, болевой синдром в области живота, ухудшение или полное отсутствие аппетита, снижение массы тела, общее состояние слабости. Также могут присутствовать тошнота и рвота, болезненность в суставах. Следует отметить, что похожие симптомы могут также наблюдаться и при других патологиях органов ЖКТ, поэтому квалифицированная диагностика является крайне важной для установления правильного диагноза.
Чем опасна болезнь Крона?
Для того чтобы не откладывать лечение и своевременно обратиться за помощью к специалисту, больному необходимо знать, чем опасна болезнь Крона:
- При прогрессирующем течении заболевания увеличивается число сегментов поражения кишечника.
- Повторное развитие заболевания вследствие хирургического вмешательства (поражение проксимального отдела кишки).
- Образование свищей в прямой кишке и других участках пищеварительного тракта.
- Развитие внекишечных патологий (эритемы, пиодермии, эписклерита, увеита, анкилозирующего спондилита).
- Обструкция кишечника.
- Риск образования аденокарциномы.
- Перфорация толстой кишки, развитие кишечного кровотечения.
- Расширение ободочной кишки.
- Недостаточность всасывания питательных веществ в тонком кишечнике.
Диагностика болезни Крона
Болезнь Крона следует подозревать у пациентов с симптомами воспаления или непроходимости, у пациентов без видимых симптомов со стороны ЖКТ, но с перианальными абсцессами, а также с необъяснимыми признаками артрита, узловой эритемы, лихорадкой, анемией или (у ребенка) замедленным ростом. Семейный анамнез также усиливает подозрение на болезнь Крона. Подобные симптомы болезни Крона и признаки (напр., абдоминальная боль, диарея) могут быть следствием других заболеваний ЖКТ. Болезнь Крона дифференцируется с язвенным колитом; диагностика может быть затруднена в 20 % случаев, при которых болезнь Крона ограничена только толстой кишкой. Однако ввиду того что лечение этих заболеваний аналогично, такое различие является важным только в случае рассмотрения показаний к хирургическому лечению или эмпирической терапии.
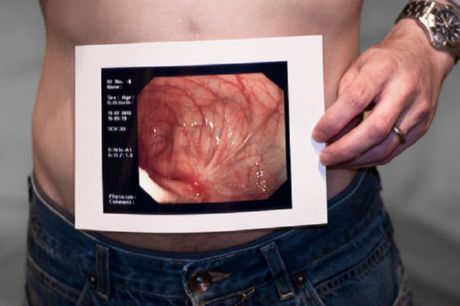
Пациенты с симптомами острого живота (впервые или при рецидиве) нуждаются в прямой и боковой рентгенографии брюшной полости и КТ брюшной полости. Эти исследования позволяют выявить непроходимость или другие возможные причины острого живота (напр., аппендицит). УЗИ позволяет лучше оценить гинекологическую патологию у женщин с болями в нижних отделах живота и в области таза.
Если начальные проявления заболевания не столь остры, предпочтительней является осмотр верхних отделов ЖКТ и тонкой кишки с прицельной рентгенографией терминального отдела подвздошной кишки, чем КТ. Исследования ЖКТ позволяют установить диагноз, если они выявляют резкое сужение (производя «признак струны») или разделение петель кишечника. Если полученные данные сомнительны, с помощью энтероклизмы или энтероскопией с видеокапсулой можно обнаружить поверхностные афтозные и линейные язвы. Можно использовать ирригоскопию в случае преобладания симптомов со стороны толстой кишки (напр., диарея), при которой можно выявить рефлюкс бария в терминальный отдел подвздошной кишки при недостаточности заслонки, бугристость, ригидность, утолщение стенок и сужение просвета. Аналогичные рентгенологические данные наблюдаются при раке слепой кишки, карциноиде подвздошной кишки, лимфосаркоме, системном васкулите, радиационном энтерите, туберкулезе илеоцекальной области и амебной гранулеме.
В нетипичных случаях (напр., преобладание диареи с минимальным болевым синдромом) болезнь Крона диагностируется аналогично при подозрении на язвенный колит, с колоноскопией (включая биопсию, исследования патогенной кишечной микрофлоры и, если возможно, визуализацию терминального отдела подвздошной кишки). Эндоскопия верхних отделов ЖКТ может выявить поражение желудка и двенадцатиперстной кишки даже при отсутствии симптомов со стороны верхних отделов ЖКТ.
Необходимо выполнить лабораторные исследования для диагностики анемии, гипоальбуминемии и нарушений электролитного баланса. Должны быть выполнены функциональные печеночные тесты; повышение уровней щелочной фосфатазы и у-глютамилтранспептидазы предполагает возможное развитие первичного склерозирующего холангита. Лейкоцитоз или увеличение уровней реагентов острой фазы (напр., СОЭ, СРВ) являются неспецифическими, но их периодический мониторинг можно использовать для контроля активности заболевания.
Перинуклеарные антинейтрофильные цитоплазматические антитела присутствуют у 60-70 % пациентов с язвенным колитом и только у 5-20 % пациентов с болезнью. Болезнь Крона характеризуется наличием антител aHiw-Saccharomyces cerevisiae. Однако эти тесты ненадежно дифференцируют данные два заболевания. Они имеют некоторую ценность в случаях «неопределенного колита» и не рекомендуются для рутинной диагностики.
Алгоритм диагностики болезни Крона
Диагностика болезни Крона проводится методом рентгена и эндоскопии, позволяющими оценить состояние желудочно-кишечного тракта. При анализе кала определяют наличие в нём лейкоцитов. Присутствие в каловых массах лейкоцитов свидетельствует о воспалительном процессе стен кишечника. Если при заболевании появляется жидкий стул, его исследуют на наличие инфекционных агентов, яиц гельминтов и клостридий. При проведении диагностики болезни Крона используют метод ирригоскопии – рентген толстой кишки с введением контрастного вещества (водный раствор сульфата бария с танином). За два-три дня до начала обследования пациенту рекомендуют специальную диету, за день – приём внутрь касторового масла (около тридцати граммов). Вечером ставят клизму и не принимают пищу до окончания процедуры. Рентгенографическое исследование пассажа бария проводят для того, чтобы оценить эвакуаторную способность толстого кишечника и его взаимодействие с другими органами. Метод интубационной энтерографии позволяет исследовать тонкую кишку посредством введения в неё бария назогастральным зондом. После рентгена может быть проведена сцинтиграфия для дифференциации воспалительных и невоспалительных процессов. Такой метод позволяет исследовать активность желудочно-кишечного тракта и базируется на том, что пациент принимает пищу, меченную радиоактивным изотопом, после чего с помощью специального оборудования отслеживается процесс её продвижения по пищеварительному тракту. В составе комплексной диагностики проводят также анализ крови, кала, иммунограмму.
Анализы при болезни Крона
Анализ крови при болезни Крона показывает увеличение скорости оседания эритроцитов, нарушения водно-солевого баланса, низкий уровень белка в плазме крови, недостаток фолиевой кислоты, витаминов В12 и Д. При копрологическом исследовании выявляется повышенное содержание жирных кислот и солей, присутствие в каловых массах большого количества непереваренного крахмала, повышенное содержание азота в кале. Проведение фиброгастроскопии позволяет обнаружить отделы поражения в верхних участках желудочно-кишечного тракта. При проведении ректороманоскопии обнаруживаются патологические изменения в прямой кишке. При эндоскопии на начальной стадии заболевания видны афтозные эрозивные образования, на кишечных стенках присутствует слизь с содержанием гноя.
Рентген
При диагностировании болезни Крона рентген имеет достаточно важное значение, так как с его помощью можно точно установить место локализации воспалительного процесса. Особое значение рентгенография имеет при осмотре тонкого кишечника, так как она является единственным способом его исследования. Перед тем как начать процедуру, больной употребляет внутрь бариесодержащую жидкость, которую также можно ввести через прямую кишку (бариевая клизма). На рентгенограмме жидкость распознаётся по белому цвету, что позволяет увидеть язвенные образования, сужения кишечника и т. д. Если такое исследование оказалось неэффективным, дополнительно назначаются другие виды рентгена.
Колоноскопия
Для диагностики болезни Крона проведение колоноскопии имеет достаточно большое значение. Колоноскопия при болезни Крона позволяет получить наиболее полную картину состояния толстого кишечника. Она помогает выявить наличие язвенных образований, очагов воспаления и кровотечений. Зондирование толстой кишки позволяет исследовать её полностью – от слепой кишки до прямой. Обычно процедура проводится без предварительного обезболивания. Местная анестезия делается в тех случаях, когда в заднем проходе локализуется ярко выраженный болевой синдром, а также при тяжёлых процессах, нарушающих функционирование тонкой кишки, образовании спаек в брюшной полости. Процедура проводится в положении лёжа с введением через задний проход в прямую кишку специального устройства (колоноскопа). За двое суток до проведения колоноскопического исследования больному показана бесшлаковая диета, накануне, а также в день проведения процедуры питание должно состоять только из жидкости (бульоны, чаи). Показан также приём касторового масла за день до проведения исследования. Две столовые ложки масла растворяют примерно в половине стакана кефира и принимают внутрь, что помогает полностью очистить толстую кишку. Утром перед процедурой ставят ещё одну-две клизмы – до полного очищения кишечника и выделения из него воды.
К кому обратиться?
Как лечить болезнь Крона?
Однозначного ответа на вопрос, как лечить болезнь Крона, на данный момент не существует, так как точно не установлены причины, вызывающие данное заболевание. Поэтому основное лечение при развитии данной патологии направлено на то, чтобы уменьшить воспалительные процессы, стабилизировать состояние больного и предупредить возникновение осложнений. Лечением этого заболевания занимаются врач-гастроэнтеролог и проктолог. Если существует непосредственная угроза для жизни пациента, назначается проведение операции, например, при развитии абсцесса, а также при неэффективности консервативных методов лечения. Консервативная терапия при болезни Крона предусматривает, в первую очередь, назначение диеты, например, стол № 4 Б. Он способствует снижению раздражения органов ЖКТ и процессов брожения, уменьшению желудочной секреции и отделения желчи. Различные вариации диетического питания направлены на минимизацию болевого синдрома и коррекцию работы органов пищеварительной системы. Медикаментозное лечение направлено на снятие воспаления и симптоматики заболевания, укрепление защитных сил организма. Препарат сульфасалазин принимают перед едой четыре раза в день по одному-два грамма в острой фазе заболевания. В период облегчения дозировку постепенно снижают до пятисот миллиграммов. Препарат месалазин принимают внутрь по 400-800 мг трижды в день в продолжение двух-трёх месяцев. В процессе лечения возможно также кратковременное применение кортикостероидов, иммунодепрессантов, иммуносупрессивных средств, блокирующих цитокины, вызывающие эрозивные и язвенные образования на стенках кишечника. В качестве антибактериальной терапии при появлении гнойных образований используют препараты метронидазол, ципрофлоксацин. В зависимости от симптоматики заболевания пациенту могут быть назначены средства от диареи или запора, а также анестезирующие и кровоостанавливающие препараты, витаминно-минеральные комплексы.
Симптоматическое лечение
Проявления судорог и диареи могут быть уменьшены пероральным приемом до 4 раз в день (лучше всего перед приемом пищи) лоперамида по 2-4 мг. Такая симптоматическая терапия безопасна, за исключением случаев тяжелого, острого колита, который может прогрессировать до токсического мегаколона как при язвенном колите. Гидрофильные муциллоиды (напр., метилцеллюлоза или препараты псиллиума) иногда позволяют предотвратить раздражение прямой кишки и ануса, повышая плотность стула. Необходимо избегать грубой пищи при стенотической форме заболевания или активном воспалении толстой кишки.
Лечение при легком течении
Эта категория включает пациентов, находящихся на амбулаторном лечении, которым показан пероральный прием препаратов и у которых отсутствуют признаки интоксикации, болезненности, объемного образования в брюшной полости или непроходимости. 5-амино-салициловая кислота (5-АСК, месаламин) обычно используется как препарат лечения на первом этапе, хотя ее эффективность при заболевании тонкой кишки весьма ограничена. Пентаза является наиболее эффективной рецептурой при заболевании проксимального отдела подвздошной кишки; асакол эффективен при поражении дистального отдела подвздошной кишки; все рецептуры примерно эквивалентны при колите, хотя ни один из наиболее новых препаратов не конкурирует с сульфасалазином по эффективности в зависимости от дозы.
Некоторые клиницисты основным препаратом считают антибиотики; они могут применяться у пациентов при неэффективности 5-АСК в течение 4 недель; их применение является строго эмпирическим. Лечение любым из этих препаратов может продолжаться в течение 8-16 недель.
При эффективности лечения пациенты, у кторых есть болезнь Крона нуждаются в поддерживающей терапии.
Лечение при тяжелом течении
Пациентам без абсцессов, но с сохранением болевого синдрома, болезненностью при пальпации, лихорадкой и рвотой или при неэффективности терапии при легком течении заболевания показано применение глюкокортикоидов, перорально или парентерально, в зависимости от тяжести проявлений заболевания и частоты рвоты. Более быстро и эффективно действует преднизолон при пероральном приеме, чем пероральный прием будесонида, но последний имеет несколько меньше нежелательных эффектов. Пациентам при неэффективности глюкокортикоидов или у которых их доза не может быть уменьшена необходимо назначать азатиоприн, 6-меркаптопурин или, возможно, метотрексат. Инфликсимаб некоторыми авторами рассматривается как препарат второй линии после глюкокортикоидов, но его применение противопоказано при активной инфекции.
При непроходимости в результате спаечного процесса вначале проводятся назогастральная аспирация, внутривенное переливание жидкостей и иногда парентеральное питание. Неосложненная болезнь Крона, которая привела к непроходимости разрешается в течение нескольких дней; отсутствие быстрого эффекта указывает на осложнение или другую этиологию обструкции и требует непосредственного хирургического лечения.
Фульминантное течение заболевания или абсцедирование
Пациенты с явлениями интоксикации, высокой лихорадкой, постоянной рвотой, перитонеальными симптомами, болезненностью и пальпируемым объемным образованием в брюшной полости должны быть госпитализированы с назначением внутривенной инфузионной и антибактериальной терапии. Абсцессы должны быть дренированы путем чрескожной пункции или хирургическим путем. Внутривенное введение глюкокортикоидов следует назначать только в случае исключения инфекции или ее подавления. Если в течение 5-7 дней применение глюкокортикоидов неэффективно, показано хирургическое лечение.
Свищи
В первую очередь свищи подлежат лечению с применением метронидазола и ципрофлоксацина. При неэффективности лечения в течение 3-4 недель пациентам следует назначить иммуномодуляторы (иммуносупрессанты, напр., азатиоприн, 6-меркаптопурин) с или без режима воздействия инфликсимабом для более быстрого ответа. Циклоспорин является альтернативой, но они часто вновь рецидивируют после лечения. Перианальные свищевые ходы с тяжелым течением и неподдающиеся лечению могут явиться показанием к временной колостомии, но они почти всегда вновь рецидивируют после восстановления пассажа; следовательно, отключение кишки следует больше считать дополнением к радикальной хирургической помощи, чем первичным лечением.
Поддерживающее лечение
Пациенты, у которых применение 5-АСК позволяет достичь ремиссии, нуждаются в поддерживающей терапии этим препаратом. Пациенты, которым необходимо срочное лечение глюкокортикоидами или инфликсимабом, в целом нуждаются в поддерживающей терапии азатиоприном, 6-меркаптопурином или метотрексатом. Глюкокортикоиды не являются ни безопасными, ни эффективными при длительной поддерживающей терапии. Пациентам, у которых инфликсимаб оказался эффективным в остром периоде заболевания, а применение антиметаболитов в качестве поддерживающей терапии было неэффективным, в периодах ремиссии можно назначать повторные дозы инфликсимаба по 5-10 мг/кг с интервалом в 8 недель. Мониторинг в течение ремиссии основан только на симптомах и анализах крови и не требует рентгенологического или колоноскопического исследования (кроме обычного ежегодного контроля дисплазии) через 7 лет заболевания.
Лечение хирургическими методами
Даже при том, что приблизительно 70 % пациентов, в конечном счете, нуждаются в хирургическом лечении, операции всегда выполняются с осторожностью. Показаниями к операции пациентов у которых есть болезнь Крона, являются рецидивирующая кишечная непроходимость. Резекция пораженной кишки может привести к исчезновению симптомов, но не излечивает болезнь, так как болезнь Крона, скорее всего, рецидивирует даже после резекции всей кажущейся измененной заболеванием кишки. Сроки рецидива, выявленные при эндоскопическом исследовании зоны анастомоза, составляют более 70 % в течение 1 года и более 85 % в течение 3 лет; клинические симптомы появляются приблизительно у 25-30 % пациентов через 3 года и у 40-50 % в течение 5 лет. В конечном счете, повторные хирургические вмешательства требуются почти в 50 % случаев. Однако процент рецидивов уменьшается при ранней послеоперационной профилактике 6-меркаптопурином, метронидазолом или, возможно, 5-АСК. Если хирургическое вмешательство выполнено по показаниям, почти все пациенты отмечают улучшение качества жизни.
Питание при болезни Крона
Правильное питание при болезни Крона имеет достаточно важное значение. При этом заболевании рекомендуется отказаться от молочных и злаковых продуктов, кофеина, сахара, спиртных напитков. Суточная норма потребления воды при данном заболевании должна составлять примерно полтора литра. В качестве лечебного питания при болезни Крона назначают диету № 4 и различные её вариации. В острой фазе заболевания назначают диетический стол № 4, питаться следует пять-шесть раз в день, затем переходят на диету № 4б. Для восстановления функционирования кишечника перед сном можно принимать глутамин (пять-десять граммов этого вещества нужно разбавить в стакане воды). Парентеральное питание рекомендуется при сильном истощении и постоянной диарее. Примерное меню диетического стола № 4 может быть следующим:
- Пшеничные сухари.
- Нежирные бульоны.
- Рисовый или перловый суп на воде.
- Протёртые каши, сваренные без использования молока.
- Говяжьи котлеты на пару.
- Отварная нежирная рыба.
- Кисель.
- Крепкий чай.
- Кефир.
- Плоды черники или вишни.
- Отвар шиповника.
Диетический стол № 4б включает в себя нежирные супы, кроме молочных и бобовых, сухое печенье, пшеничный хлеб, говядину, телятину, куриное мясо, приготовленные на пару, нежирная отварная рыба, свежий творог, кефир, варёные яйца, протёртые каши, отварной картофель, морковь. Примерное меню данного стола следующее:
- Первый завтрак: омлет на пару, манка, чай
- Второй завтрак: запечённые яблоки
- Обед: нежирный мясной бульон, отварная морковь, кисель
- Полдник: настой шиповника
- Ужин: нежирная отварная рыба и картофельное пюре, чай или кисель
Дополнительно о лечении
Прогноз при болезни Крона
Болезнь Крона редко излечивается и характеризуется интермиттирующими приступами рецидивов и ремиссий. У некоторых наблюдается тяжелое течение с частыми, изнурительными периодами болей. Однако при адекватной консервативной терапии и, при необходимости, хирургического лечения у большинства пациентов достигается хороший результат и адаптация. Связанная с заболеванием смертность очень низкая. Рак ЖКТ, включая рак толстой и тонкой кишки, является ведущей причиной смерти, связанной с болезнью.
Last reviewed: 24.06.2018
