Медицинский эксперт статьи
Новые публикации
Сиалография
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
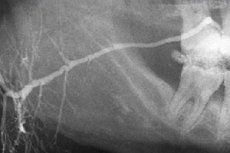
Методика проведения сиалографии
Сиалография заключается в исследовании протоков крупных слюнных желез путем заполнения их йодсодержащими препаратами. С этой целью используют водорастворимые контрастные или эмульгированные масляные препараты (дианозил, ультражидкий липойодинол, этийдол, майодил и др.). Перед введением препараты подогревают до температуры 37-40 °С, чтобы исключить холодовый спазм сосудов.
Исследование проводят с целью диагностики преимущественно воспалительных заболеваний слюнных желез и слюно-каменной болезни.
В отверстие выводного протока исследуемой слюнной железы вводят специальную канюлю, тонкий полиэтиленовый или нелатоновый катетер диаметром 0,6-0,9 мм или затупленную и несколько загнутую инъекционную иглу. После бужирования протока катетер с мандреном, введенный в него на глубину 2-3 см, плотно охватывается стенками протока. Для исследования околоушной железы вводят 2-2,5 мл, поднижнечелюстной - 1-1,5 мл контрастного препарата.
Рентгенографию проводят в стандартных боковых и прямых проекциях, иногда выполняют аксиальные и тангенциальные снимки.
При одновременном контрастировании нескольких слюнных желез предпочтительна панорамная томография (пантомосиалография), позволяющая получить достаточно информативную картину на одном снимке при низких лучевых нагрузках на пациента.
Анализ снимков, выполненных через 15-30 мин, дает возможность судить о функции слюнных желез. С целью стимуляции саливации используют лимонную кислоту.
Сиалографию в комплексе с КТ с успехом используют для отличительного распознавания доброкачественных и злокачественных опухолей околоушной слюнной железы.
В последние годы для диагностики заболеваний слюнных желез стали использовать УЗИ, функциональную дигитальную субтракционную сиалографию. Введение контрастных веществ в кистозные образования осуществляют путем прокола стенки кисты. После отсасывания содержимого в полость вводят подогретое контрастное вещество. Рентгенограммы выполняют в двух взаимно перпендикулярных проекциях.
В качестве контрастного вещества используют масляные (иодолипол, липиодол и др.) или водорастворимые (76% раствор верографина, 60% раствор урографина, раствор омнипака, тразографа и др.) препараты. Водорастворимые препараты целесообразно применять к случаях риска попадания вещества за пределы слюнной железы (у больных с синдромом Шегрена, при стриктурах протоков, злокачественных опухолях) и при противопоказаниях к длительной задержке йодистых препаратов в протоках (у пациентов, которым предстоит лучевая терапия). Контрастное вещество медленно вводят через проток в железу до появления у пациента чувства распирания в ней, что соответствует заполнению протоков I-III порядков. Для заполнения протоков неизмененной околоушной железы требуется 1-2 мл масляного или 3-4 мл водорастворимого препарата. Для заполнения протоков под нижнечелюстной железы - соответственно 1,0-1,5 мл и 2,0- 3,0 мл.
Сиалографию слюнных желез проводят только в период ремиссии процесса. В противном случае может последовать усугубление течения сиаладенита.
Наиболее полное представление о строении околоушной железы получают на сиалограмме в боковой проекции. На сиалограмме поднижнечелюстных желез в боковой проекции поднижнечелюстной проток определяется на уровне тела нижней челюсти, железа верхним полюсом накладывается на угол нижней челюсти, большая часть определяется ниже ее основания.
Пантомосиалография
Это сиалография с одновременным контрастированием двух околоушных, двух поднижнечелюстных или всех четырех слюнных желез с последующей панорамной томографией. Эта методика показана в тех же случаях, что и сиалография. Одновременное обследование парных желез позволяет выявить клинически скрыто протекающий воспалительный процесс в парной железе.
Описание сиалограммы производят по следующей схеме. В отношении паренхимы железы устанавливают:
- как выявляется изображение (хорошо; нечетко, но равномерно; нечетко и неравномерно; не выявляется);
- наличие дефекта заполнения протоков;
- наличие полостей различного диаметра;
- четкость контуров полостей.
При исследовании протоков определяют:
- сужение или расширение протоков I-V порядков (равномерное, неравномерное);
- расширение околоушного или поднижнечелюстного протоков (равномерное, неравномерное);
- смешение или прерывистость протоков;
- четкость контуров протоков (четкие, нечеткие).
Дигитальная сиалография
Это сиалография, которую проводят на специальных аппаратах (обычно с цифровой информацией), позволяющих получить более контрастное изображение и анализировать его в динамике наполнения железы и эвакуации контрастного вещества.
Дигитальная субтракционная сиалография повышает диагностические возможности сиалографии за счет субтракции (вычитания окружающего фона костно-тканевых образований) и возможности визуализации наполнения и эвакуации контрастного вещества в динамике исследования. Обследование проводят на рентгеновских аппаратах с цифровой приставкой или на ангиографах; время обследования составляет 30-40 с. Производится анализ картины протоковой системы, времени заполнения и эвакуации водорастворимого контрастного вещества.
Сиаладенолимфография
Метод предложили В.В. Неустроев и соавт. (1984) и Ю.М. Харитонов (1989) для диагностики заболеваний слюнных желез на основе изучения их лимфатического аппарата (внутри- и внеорганной лимфатической системы). С помощью шприца и иглы в околоушную железу чрескожно вводят 4 мл водорастворимого или 2 мл жирорастворимого контрастного вещества. Через 5 и 20 мин, 2 и 24 ч делают серийные сиаладенолимфография. Авторы указали, что рентгеносемиотика хронических сиаладенитов связана с неравномерным обедненным рисунком внутриооганных лимфатических сосудов с сохранением контуров органа и регионарного лимфооттока. При опухолях определяется дефект наполнения.
Компьютерная сиалотомография
Изображение получают на компьютерных томографах. Сканирование начинают от уровня подъязычной кости при наклоне Гентри = 5° для поднижнечелюстных и 20° для околоушных желез. Выполняют 15 срезов с шагом (толщиной) 2-5 мм. Получаемый поперечный срез является топографоанатомическим, подобным пироговскому. Метод показан при проведении диагностики слюннокаменной болезни и различных видов опухолей слюнных желез.
Радионуклидные методы исследования (радиосиалография, сканирование и сцинтиграфия) основаны на избирательной способности железистой ткани поглощать радиоактивные изотопы I-131 или Технеций-99m (пертехнетат). Эти методы практически безвредны, так как больным вводятся индикаторные дозы радиофармпрепарата с мощностью излучения в 20-30 раз меньше, чем при проведении обычного рентгенографического исследования. Методы позволяют объективно оценить функциональное состояние сецернирующей паренхимы независимо от качества и количества секрета, провести дифференциальную диагностику между опухолью и воспалением слюнной железы.
Радиосиалография околоушных желез (радиоизотопная сиалометрия) разработана Л.A. Юдиным. Исследование заключается в записи кривых интенсивности радиоактивного излучения над околоушными железами и сердцем после внутривенного введения пертехнетата (Тс-99m) в дозе 7,4-11,1 МБк и позволяет объективно оценить их функцию. Радиосиалограмма неизмененных околоушных желез в норме состоит из трех кривых: в первую минуту наблюдается резкий подъем радиоактивности над слюнными железами, затем - небольшой быстрый спад (первый сосудистый отрезок кривой). Далее на протяжении 20 мин радиоактивность постепенно нарастает. Этот участок называется концентрационным отрезком Нарастание радиоактивности прекращается или идет менее интенсивно (плато). Этот уровень радиоактивности соответствует максимальному накоплению радиофармпрепарата (МНР). В норме время МНР равно 22 ±1 мин для правой и 23+1 мин для левой ОУСЖ. Через 30 мин стимуляция слюноотделения сахаром приводит к резкому (в течение 3-5 мин) падению радиоактивности, и этот участок называется экскреторным отрезком. В данный период определяют процент и время максимального падения радиоактивности. В норме процент МПР равен 35±1 для правой и 33+1 для левой ОУСЖ. Время МПР составляет 4+1 мин для правой и левой околоушных желез. Последующий отрезок кривой назван вторым концентрационным отрезком. Кроме того, можно определить отношение радиоактивности в слюнной железе в условные интервалы времени (3, 10, 15, 30, 45 и 60 мин) и момент МПР к радиоактивности крови на 30-й мин (при необходимости получения количественных показателей радиоактивности в железе в указанные временные периоды). При заболеваниях слюнных желез все показатели изменяются. Метод радиосиалографии позволяет наиболее точно определить функциональное состояние околоушных слюнных желез.
 [6]
[6]
Сиалосонография (ультразвуковая диагностика заболеваний слюнных желез)
Метод основан на разной степени поглощения и отражения ультразвука тканями слюнной железы с различным акустическим сопротивлением. Сиалосонография дает представление о макроструктуре слюнной железы. По эхограмме можно судить о величине, форме и соотношении слоев nкани железы с различной плотностью, выявлять склеротические изменения, слюнные камни и границы новообразований.
Термосиалография (термовизиография, тепловидение)
Позволяет наблюдать в динамике изменение температуры в области слюнных желез. Метод основан на разной степени инфракрасного излучения тканями с различной морфологической структурой, а также на возможности измерения температуры изучаемого объекта на расстоянии и наблюдения ее распределения по поверхности тела в динамике. Для термовизиорафии используют тепловизоры, на кинескопе которых создается тепловая картограмма температур лица и шеи. Было установлено, что в норме имеются три типа симметричной термокартины лица: холодный, промежуточный и горячий, которые индивидуальны для каждого человека и сохраняются на протяжении жизни. Воспалительные процессы и злокачественные опухоли слюнных желез сопровождаются повышением кожной температуры над ними по сравнению с противоположной, здоровой, стороной, что регистрируется тепловизором. С помощью метода можно также определять скрыто протекающие воспалительные процессы в слюнных железах. Метод прост, безвреден и не имеет противопоказаний.
Такие методы исследования, как сиалотомография (сочетание обычной номографии и сиалотрафии), электрорентгеносиалиграфия (сиалография с помощью электрорентгенографического аппарата и получение сиалограмм на писчей бумаге), пневмосубмандибулография (сиалография поднижнечелюстной слюнной железы с одновременным заполнением мягких тканей поднижнечелюстной области кислородом), стереорентгенография (пространственное, объемное рентгеновское изображение протоков слюнных желез с помощью двух рентгеновских снимков, сделанных под разными углами к рентгеновской трубке), сиалография с прямым увеличением изображения, в настоящее время применяются редко и в основном при проведении научных исследований.
Реография слюнных желез проводится для изучения сосудистого кровотока и микроциркуляции в тканях при различных формах хронического сиаладенита. Изменения в характере амплитуды колебаний и скорости кровотока позволяют оценить степень морфологических изменений и прогнозировать течение заболевания. Сопутствующие заболевания могут отражаться на результатах исследования, а потому должны учитываться при их оценке.
Рентгенодиагностика заболеваний слюнных желез
Крупные слюнные железы (околоушная, поднижнечелюстная, подъязычная) имеют сложное трубчато-альвеолярное строение: они состоят из паренхимы и протоков I-V порядков (соответственно междолевые, междольковые, внутридольковые, вставочные, исчерченные).
Околоушная железа. Ее рост и формирование происходят до 2 лет. Размеры железы у взрослого: вертикальный 4-6 см, сагиттальный 3-5 см, поперечный 2-3,8 см. Длина околоушного (стенонова) протока 40-70 мм, диаметр 3-5 мм. В большинстве случаев проток имеет восходящее направление (косо сзади кпереди и вверх), иногда - нисходящее, реже форма его прямая коленчатая, дугообразная или раздвоенная. Форма железы неправильно-пирамидальная, трапециевидная, иногда полулунная, треугольная или овальная.
С целью исследования околоушной железы выполняют рентгенограммы в лобно-носовой и боковой проекциях. В лобно-носовой проекции ветви железы проецируются кнаружи от нижней челюсти, а в боковой они накладываются на ветвь нижней челюсти и занижнечелюстную ямку. Выходя из железы на уровне переднего края ветви, проток открывается в преддверие полости рта соответственно коронке второго верхнего моляра. На лобно-носовых рентгенограммах происходит проекционное укорочение протока. Наиболее оптимальные условия для изучения протока создаются на ортопантомограммах.
Поднижнечелюстная слюнная железа имеет уплощенно-округлую, яйцевидную или эллипсовидную форму, длина ее 3-4,5 см, ширина 1,5-2,5 см, толщина 1,2-2 см. Основной поднижнечелюстной (вартонов) выводной проток имеет длину 40-60 мм, ширину 2-3 мм, в устье до 1 мм; как правило, он прямой, реже дугообразный, открывается по обе стороны от уздечки языка.
Размеры подъязычной слюнной железы 3,5x1,5 см. Подъязычный (бартолинов) выводной проток имеет длину 20 мм, ширину 3-4 мм, открывается по обе стороны уздечки языка.
В связи с анатомическими особенностями (узкий проток открывается в нескольких местах подъязычной складки или в поднижнечелюстной проток) произвести сиалографию подъязычной железы не удается.
Инволютивные изменения крупных слюнных желез проявляются уменьшением размеров желез, происходит удлинение и сужение просвета протоков, они приобретают сегментарный, четкообразный вид
В зависимости от этиологии и патогенеза различают следующие заболевания слюнных желез:
- воспалительные;
- реактивно-дистрофические сиалозы;
- травматические;
- опухолевые и опухолеподобные.
Воспаление слюнной железы проявляется в виде воспалительных заболеваний протока слюнной железы, и получило название «сиалодохит», паренхимы железы - «сиаладенит». Инфицирование паренхимы слюнных желез происходит через протоки из полости рта или гематогенно.
Острое воспаление слюнной железы является относительным противопоказанием к проведению сиалографии, так как возможно ретроградное инфицирование при введении контрастного вещества. Диагноз устанавливают на основании клинической картины результатов серологического и цитологического исследований слюны.
Хронические неспецифические симптомы воспаления слюнных желез делят на интерстициальные и паренхиматозные.
В зависимости от выраженности изменений в железе на сиалограммах выделяют три стадии процесса: начальную, клинически выраженную и позднюю.
Методики рентгенологических исследований включают бесконтрастную рентгенографию в различных проекциях, сиалографию, пневмосубмандибулографию, компьютерную томографию и их сочетания.
Хронический паренхиматозный сиаладенит поражает преимущественно околоушные железы. В этих случаях наблюдается лимфогистиоцитарная инфильтрация стромы, местами отмечается запустевание протоков в сочетании с их кистозным расширением.
В начальной стадии на сиалограмме выявляются округлые скопления контрастного вещества диаметром 1-2 мм на фоне неизмененных паренхимы и протоков.
В клинически выраженной стадии резко сужены протоки II-IV порядков, контуры их ровные и четкие; железа увеличена, плотность паренхимы уменьшена, появляется большое количество полостей диаметром 2-3 мм.
В поздней стадии в паренхиме происходят образование абсцессов и рубцевание. Видны множественные различной величины и формы (преимущественно округлые и овальные) скопления контрастного вещества в полостях абсцессов (диаметр их от 1 до 10 мм). Протоки IV и V порядков на сиалограмме сужены, на отдельных участках отсутствуют. Масляное контрастное вещество задерживается в полостях до 5-7 мес.
При хроническом интерстициальном сиаладените отмечаются разрастание стромы, гиалинизация с замещением и сдавлением паренхимы и протоков фиброзной тканью. Преимущественно поражаются околоушные железы, реже - поднижнечелюстные.
В начальной стадии процесса выявляются сужение протоков HI-V порядков и некоторая неравномерность изображения паренхимы железы.
В клинически выраженной стадии протоки II-IV порядков значительно сужены, плотность паренхимы уменьшена, железа увеличена, контуры протоков ровные, четкие.
В поздней стадии все протоки, включая основной, сужены, контуры их неровные, на отдельных участках не контрастируются.
Диагноз специфических хронических сиаладенитов (при туберкулезе, актиномикозе, сифилисе) устанавливают с учетом серологических и гистологических исследований (обнаружение друз при актиномикозе, микобактерий при туберкулезе). У больных туберкулезом выявление на рентгенограмме обызвествлений в железе имеет важное диагностическое значение. На сиалограмме обнаруживают множественные полости, заполненные контрастным веществом.
Хронический сиалодохит. Преимущественно поражаются протоки околоушных желез.
В начальной стадии на сиалограмме главный выводной проток неравномерно расширен или не изменен, расширены протоки I-II, иногда II- IV порядков. Расширенные участки протоков чередуются с неизмененными (вид четок).
В клинически выраженной стадии просвет протоков значительно расширен, контуры их неровные, но четкие. Участки расширения чередуются с местами сужения.
В поздней стадии на сиалограмме участки расширения и сужения протоков чередуются; иногда ход протоков прерывается.
Слюнно-каменная болезнь (сиалолитиаз) - хроническое воспаление слюнной железы, при котором в протоках образуются конкременты (слюнные камни). Наиболее часто поражается поднижнечелюстная, реже - околоушная и крайне редко - подъязычная железа. На долю слюнно-каменной болезни приходится около 50 % всех случаев заболеваний слюнных желез.
Один или несколько камней располагаются преимущественно в местах изгиба основного протока, масса их колеблется от нескольких долей грамма до нескольких десятков граммов. Они локализуются в поднижнечелюстной слюнной железы.
Диагноз устанавливают после проведения рентгенологического или ультразвукового исследования. Камни могут располагаться в главном выводном протоке или в протоках I-III порядков (их принято называть «камни железы»). Камни в большинстве случаев обызвествлены и на рентгенограмме определяются в виде четко очерченных плотных теней округлой или неправильно-овальной формы. Интенсивность тени вариабельна, определяется химическим составом и величиной камней. Для диагностики камней вартонова протока поднижнечелюстной слюнной железы применяют внутриротовую рентгенографию дна полости рта вприкус, а при подозрении на «камни железы» - рентгенографию нижней челюсти в боковой проекции. При рентгенографии околоушной слюнной железы производят рентгенограммы нижней челюсти в боковой проекции и снимки в лобно-носовой проекции.
С целью выявления необызвествленных (рентгенонегативных) камней и оценки изменений в слюнной железе особое значение имеет сиалография с применением водорастворимых препаратов. На сиалограммах камни имеют вид дефекта наполнения. Иногда они обволакиваются, пропитываются контрастным веществом и становятся видимыми на снимке.
В начальной стадии на сиалограмме определяется расширение всех протоков, расположенных за конкрементом (стадия ретенции слюны).
В клинически выраженной стадии участки расширения и сужения протоков чередуются.
В поздней стадии в результате повторных обострений возникают рубцовые изменения, приводящие к образованию дефектов наполнения. Контуры протоков железы неровные.
Рентгенологически выявляют камни размером 2 мм и более, лучше видны камни, расположенные в железе.
В группу реактивно-дистрофических процессов включены болезнь Шегрена и болезнь Микулича.
Болезнь и синдром Шегрена. Заболевание проявляется прогрессирующей атрофией паренхимы слюнных желез с развитием фиброзной соединительной ткани и лимфоидной инфильтрации.
В начальной стадии заболевания изменения на сиалограммах отсутствуют. В дальнейшем появляются экстравазаты вследствие повышения проницаемости стенок протоков. В поздних стадиях возникают полости округлой и овальной формы диаметром до 1 мм, протоки III-V порядков оказываются незаполненными. По мере прогрессирования заболевания полости увеличиваются, контуры их становятся нечеткими, протоки не заполняются, основной проток расширен. В целом сиалографическая картина такая же, как при хроническом паренхиматозном сиаладените.
Болезнь Микулича. Заболевание сопровождается лимфоидной инфильтрацией или развитием грануляционной ткани на фоне хронического воспалительного процесса.
На сиалограмме основной проток слюнной железы сужен. Лимфоидная ткань, сдавливая протоки в воротах долек, делает невозможным заполнение мельчайших протоков контрастным веществом.
Доброкачественные в злокачественные образования слюнных желез. На сиалограммах при злокачественных опухолях ввиду их инфильтративного роста граница между нормальной тканью и опухолью нечеткая, соответственно опухоли виден дефект наполнения. При доброкачественных опухолях определяется дефект наполнения с четкими контурами. Заполнение протоков в периферических отделах опухоли позволяет предположить доброкачественный характер процесса. Диагностические возможности расширяются при комбинации сиалографии с компьютерной томографией.
При подозрении на злокачественную опухоль сиалографию предпочтительнее проводить с применением водорастворимых контрастных веществ, которые выделяются и рассасываются быстрее, чем масляные. Это важно, так как у некоторых больных в дальнейшем планируется проведение лучевой терапии.

