Медицинский эксперт статьи
Новые публикации
Полная блокада сердца
Последняя редакция: 29.06.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
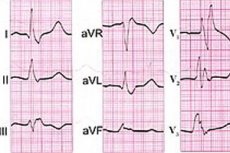
Среди всех типов нарушения функций проводящей системы сердца, которая обеспечивает ритмичность сердцебиения и контролирует коронарный кровоток, наиболее серьезным является полная блокада сердца – с полным прекращением прохождения электрических импульсов между предсердиями и желудочками. [1]
Код по МКБ-10
Эпидемиология
Частота полной блокады сердца оценивается в 0,02-0,04% общей популяции. АВ-блокада третьей степени наблюдается у 0,6% пациентов с гипертонией, примерно у 5-10% пациентов с инфарктом миокарда нижней стенки и у такого же количества людей старше 70 лет, имеющих в анамнезе кардиологические патологии.
Согласно клиническим данным, идиопатический фиброза и склероз проводящей системы – причина почти половины случаев полной АВ-блокады.
Врожденные блокады сердца третьей степени встречаются у одного ребенка на каждые 15-20 тыс. рождений.
Причины полной блокады сердца
Полной блокадой сердца кардиологи называют предсердно-желудочковую или атриовентрикулярную блокаду третьей степени.
Это полная АВ-блокада сердца или полная поперечная блокада сердца, при которой генерируемые синоатриальным (СА) узлом потенциалы действия не проходят через АВ-узел (атриовентрикулярный или предсердно-желудочковый) в результате дефекта проводящей системы сердца в любом месте – от АВ-узла до пучка Гиса, его ветвей (ножек) и волокон Пуркинье. [2]
Основные причины нарушения ритма и проводимости сердца, приводящего к его полной блокаде, связаны с:
- острой ишемической болезнью сердца;
- осложнениями инфаркта миокарда, поражающего нижнюю стенку сердца, а также постинфарктным кардиосклерозом;
- атеросклерозом коронарных сосудов, снабжающих кровью структуры проводящей системы;
- кардиомиопатиями, в том числе, диабетической гипертрофической и идиопатической дилатационой;
- врожденными пороками сердца;
- идиопатической дегенерацией (фиброзом и кальцификацией) проводящей системы (чаще всего – проксимальной ножки пучка Гиса), которую называют старческой дегенерацией проводящей системы или болезнью Лева;
- длительным приемом антиаритмических препаратов всех классов и картиотонических средств группы сердечных гликозидов (Дигоксина, Целанида, Ланатозита и др. препаратов наперстянки);
- электролитным дисбалансом – нарушением соотношения калия и магния при наличии гипермагниемии или гиперкалиемии.
У детей АВ-блокада высокой степени может возникать при полностью структурно нормальном сердце или в сочетании с сопутствующим врожденным пороком сердца. Врожденная АВ-блокада (с высокой смертностью новорожденных) может быть результатом аутоиммунного процесса, поражающего формирующееся сердце плода, в частности, при воздействии антиядерных аутоантител анти-Ro/SSA, которые связаны со многими аутоиммунными заболеваниями.
Факторы риска
Кроме кардиологических патологий структурного характера, коронарного атеросклероза и других сердечно-сосудистых заболеваний, факторами риска полной блокады сердца являются:
- пожилой возраст;
- артериальная гипертензия;
- диабет;
- повышенный тонус блуждающего нерва;
- эндокардит, болезнь Лайма и ревматическая лихорадка;
- операции на сердце и трансдермальные коронарные вмешательства;
- такие системные заболевания, как красная волчанка, саркоидоз, амилоидоз.
Кроме того, факторы риска могут быть генетически обусловленными, как, например, при синдроме Бругада, возникающем из-за мутации гена SCN5A, который кодирует альфа-субъединицы интегрального мембранного белка сердечных миоцитов, образующего потенциал-зависимые натриевые каналы (NaV1.5) в сердечной мышце. Около четверти людей с этим синдромом имеют члена семьи с данной мутацией.
Патогенез
Специалисты объясняется патогенез полной АВ-блокады сердца отсутствием электрической связи между предсердиями и желудочками через атриовентрикулярный (АВ) узел и их полной диссоциацией.
Чтобы обеспечить завершение цикла сокращения в предсердиях до начала сокращения в желудочках, полученный от синоатриального (СА) узла импульс должен задержаться в АВ-узле, но при блокаде третьей степени атриовентрикулярный узел не может проводить сигналы. И нарушение этого пути приводит к нарушению активации предсердий и желудочков через систему Гиса-Пуркинье, в результате чего их координация (синхронизация) утрачивается.
При этом – поскольку контролировать частоту сердечных сокращений СА-узел не может без соответствующей проводимости через АВ-узел – предсердия и желудочки начинают сокращать независимо друг от друга. Так как импульс не проходят к желудочкам, их сокращение происходит за счет замещающего или так называемого эктопического выскальзывающего ритма, который может быть опосредован АВ-узлом, одним из пучков Гиса (если формируется возвратный контур проводимости) или же самими кардиомиоцитами желудочков (и такой ритм называется идиовентрикулярным).
Вследствие этого частота сокращения желудочков падает до 40-45 ударов в минуту, что приводит к снижению сердечного выброса и гемодинамической нестабильности. [3]
Симптомы полной блокады сердца
При полной АВ-блокаде первые признаки могут проявляться чувством слабости, общей утомляемость утомляемостью, головокружениями.
Кроме того, клинические симптомы полной блокады сердечной проводимости могут включать: одышку, ощущение давления в груди или боли (если блокада сопровождает острый инфаркт миокарда), изменение сердцебиения (в виде пауз и трепетания), предобморочные состояния или внезапную потерю сознания (обмороки).
Хотя при полной АВ-диссоциации предсердный ритм превышает желудочковый, и наблюдается наджелудочковая тахикардия, при физикальном обследовании обычно обнаруживается брадикардия. И при ЧСС <40 ударов в минуту у пациентов могут проявляться признаки, характерные для декомпенсированной сердечной недостаточности, дыхательной недостаточности и системной гипоперфузии: потливость, снижение температуры кожных покровов, учащенное поверхностное дыхание, периферические отеки, изменения психического характера (вплоть до делирия).
Полная сердечная блокада может различаться локализацией, и специалисты выделяют проксимальный и дистальный виды (типы) блокады. При проксимальном типе замещающий выскальзывающий ритм задается АВ-узлом, и желудочковый комплекс (QRS) на электрокардиограмме не расширен, а желудочки сокращаются с частотой около 50 раз в минуту.
Дистальный тип блокады определяют, когда источником эктопического выскальзывающего ритм становится пучок Гиса (атриовентрикулярный пучок проводящих клеток миокарда в мышце межжелудочковой перегородки) с ножками. При этом частота сокращений желудочков в течение одной минуты падает до 3О, а комплекс QRS на ЭКГ расширен.
При АВ-блокаде третьей степени происходит полная блокада правой ножки пучка сердца – блокада правой ножки пучка Гиса, а также полная блокада левой ножки пучка сердца – блокада левой ножки пучка Гиса.
Состояния, при которых блокируются как правая ветвь пучка Гиса, так и левый передний или левый задний пучок, называют бифасцикулярными блокадами. А когда блокируются правая ветвь пучка Гиса, левый передний пучок и левый задний пучок, блокада называется трифасцикулярной (трехпучковой). И это полная блокада пучка Гиса или полная трифасцикулярная поперечная блокада дистального типа. [4]
Осложнения и последствия
Чем опасна полная блокада сердца? Она опасна и сама по себе, поскольку может вызывать внезапную полную остановку сердца – асистолию. [5]
Также опасность представляют осложнения полной АВ-блокады сердца, включая:
- ухудшение кровоснабжения всех систем и органов, в том числе, ишемию головного мозга с синдромом Морганьи-Адамса-Стокса;
- развитие дилатационной кардиопатии;
- фибрилляцию желудочков;
- вентрикулярную тахикардию;
- ухудшение сердечной недостаточности и обострение стенокардии;
- сердечно-сосудистый коллапс.
- аритмический кардиогенный шок.
Диагностика полной блокады сердца
Первоначальный диагноз полной блокады сердца зачастую ставится врачом неотложной помощи или отделения реаниматологии.
Подтвердить или опровергнуть первоначальный диагноз может только инструментальная диагностика: ЭКГ (электрокардиграфия) в 12 отведениях или холтеровское мониторирование.
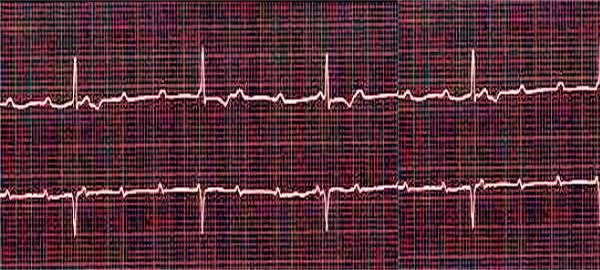
После стабилизации состояния рентгенограмма и УЗИ грудной клетки, а также анализы крови (общий и биохимический, на уровень электролитов, С-реактивного белка и креатинкиназы, миоглобина и тропонинов) дают возможность выяснить первопричину данного состояния и выявить сопутствующие заболеваний.
Подробнее в публикации – Исследование сердца
А дифференциальная диагностика необходима, чтобы отличить другие типы нарушений проводящей системы сердца и патологии со схожей симптоматикой.
К кому обратиться?
Лечение полной блокады сердца
Пациентам с АВ-блокадой третьей степени требуется срочная госпитализация. Согласно протоколу лечения, в качестве терапии первой линии внутривенно применяется Атропин (при наличии узкого комплекса QRS, то есть при узловом выскальзывающем ритме). Также применяются бета-адреномиметики (Адреналин, Дофамин, Орципреналина сульфат, Изопротеренол, Изопреналина гидрохлорид), которые, оказывая положительное хронотропное воздействие, могут увеличивать ЧСС.
В неотложных ситуациях – при острой гемодинамической нестабильности пациентов – должна проводиться временная чрескожная кардиостимуляция, а в случае ее неэффективности может потребоваться трансвенозный кардиостимулятор.
Временная чрескожная или трансвенозная стимуляция требуется, если замедление сердечного ритма (или асистолии), вызванное АВ-блокадой, требует коррекции, а постоянная стимуляция не показана немедленно или недоступна.
Постоянная электрокардиостимуляция, то есть операция по установке кардиостимулятора, является терапией выбора для пациентов с симптоматической полной АВ-блокадой, сопровождаемой брадикардией.
Профилактика
Возможность предупредить развитие полной блокады сердца может быть реализована лечением вызывающих ее заболеваний.
Прогноз
Кардиологи связывают прогноз полной блокады сердца с основными заболеваниями, ставшими причиной тяжелой степени нарушения ритма и проводимости сердца и тяжести его клинических проявлений у пациентов.
Путем восстановления коронарной перфузии при остром инфаркте миокарда полная поперечная блокада сердца может быть обратимой, однако риск внезапной сердечной смерти остается высоким.
Использованная литература
- "Heart Block: Causes, Symptoms and Treatment" - Charles M. McFadden (2018 год).
- "Complete Heart Block: Management and Case Reports" - Isabella Y. Kong, Jason P. Davis (2020 год).
- "Heart Block: A Medical Dictionary, Bibliography, and Annotated Research Guide to Internet References" - Icon Health Publications (2004 год).
- "Complete Heart Block and Congenital Heart Disease" - Eli Gang, Kadambari Vijay (2019 год).

