Медицинский эксперт статьи
Новые публикации
Материалы по теме
Целиакия (глютеновая энтеропатия)
Последняя редакция: 12.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
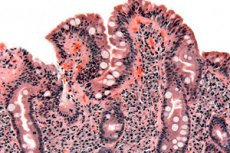
Целиакия (нетропическая спру, глютеновая энтеропатия, чревная болезнь) - иммунологически опосредованное заболевание желудочно-кишечного тракта у генетически предрасположенных людей, проявляющееся интолерантностью к глютену, воспалением слизистой оболочки и мальабсорбцией. Симптомы целиакии обычно включают диарею и ощущения абдоминального дискомфорта. Диагноз устанавливается биопсией тонкой кишки, демонстрирующей некоторые неспецифические изменения, заключающиеся в патологической атрофии ворсинок, при этом улучшение наступает при назначении строгой диеты, исключающей глютен.
Синонимами термина «глютеновая или глютенчувствительная энтеропатия» являются целиакия-спру, целиакия, целиакия взрослых, идиопатическая стеаторея, нетропическая спру. Ряд авторов считают более удачным термин «целиакия-спру». Многие подчеркивают, что определение «глютеновая энтеропатия» альтернативное.
Чем вызывается целиакия?
Целиакия - наследственное нарушение, вызванное повышенной чувствительностью к глиадиновой фракции глютена, белка, обнаруженного в пшенице; подобные белки содержатся во ржи и ячмене. У генетически восприимчивых людей активизируются чувствительные к глютену Т-клетки в случае представления глютен-производных белковых детерминант. Воспалительный ответ приводит к характерной атрофии ворсинок слизистой оболочки тонкой кишки.
Распространенность заболевания варьирует от около 1/150 в юго-западной Ирландии до 1/5000 в Северной Америке. Заболевание целиакия наблюдается приблизительно у 10-20% родственников первого поколения. Соотношение женщин и мужчин составляет 2:1. Проявляется заболевание чаще всего в детстве, но может развиваться и позже.
Симптомы целиакии
Специфические симптомы целиакии отсутствуют. У некоторых пациентов болезнь протекает бессимптомно или только с симптомами пищевого дефицита. У других могут наблюдаться выраженные признаки со стороны ЖКТ.
В младенчестве и детстве целиакия может проявиться после добавления в пищу хлебных злаков. У ребенка наблюдаются нарушение развития, апатия, анорексия, бледность, общий гипотонус, вздутие живота и мышечная гипотрофия. Стул обычно мягкий, обильный, цвета глины с неприятным запахом. У старших детей обычно наблюдаются анемия и нарушение роста.
У взрослых наиболее типичные симптомы целиакии - утомляемость, слабость и анорексия. Умеренная и неустойчивая диарея иногда является основным симптомом. Стеаторея проявляется от умеренной до значительной (7-50 г жира/день). У некоторых пациентов наблюдается потеря веса, но достаточно редко встречается похудание ниже нормы. Обычно у этих пациентов отмечаются анемия, глоссит, ангулярный стоматит и афтозные язвы. Обычны проявления дефицита витамина D и кальция (напр., остеомаляция, нарушение остеогенеза, остеопороз). И у мужчин, и у женщин возможно снижение фертильности.
Приблизительно у 10 % наблюдаются герпетиформный дерматит, выраженная папулезно-везикулярная сыпь с зудом, которая симметрично захватывает разгибательные поверхности локтевого и коленного суставов, ягодиц, плеч и кожи головы. Появление сыпи может быть вызвано употреблением пищи с высоким содержанием глютена. Развитие целиакии также связано с сахарным диабетом, аутоиммунными заболеваниями щитовидной железы и синдромом Дауна.
Что беспокоит?
Диагностика целиакии
Диагноз подозревается при клинических и лабораторных изменениях, указывающих на мальабсорбцию. Семейный анамнез составляет важный элемент в диагностике. Целиакия предполагается у пациентов с дефицитом железа без очевидных желудочно-кишечных кровотечений.
Подтверждение диагноза требует биопсии тонкой кишки от нисходящей ветви двенадцатиперстной кишки. Морфологические данные включают недостаток или сокращение ворсинок (атрофия ворсинок), увеличение внутриэпителиальных клеток и гиперплазию крипт. Однако такие данные могут также наблюдаться при тропическом спру, тяжелом течении избыточного кишечного бактериального роста, эозинофильном энтерите, интолерантности лактозы и при лимфоме.
Поскольку биопсия не выявляет специфических изменений, в постановке диагноза могут помочь серологические маркеры. Определение в комбинации антиглиадиновых (АГАт) и антиэндомизиальных антител (АЭАт - антитело против интестинального протеина соединительной ткани) имеет положительную и отрицательную прогностическую ценность почти в 100%. Эти маркеры могут также использоваться для скринингового исследования популяций с высокой распространенностью чревной спру, включая первое поколение родственников заболевших пациентов и пациентов с заболеваниями, которые достаточно часто ассоциируются с чревным спру. В случае любого позитивного теста пациенту необходимо выполнить диагностическую биопсию тонкой кишки. Если оба теста отрицательные, целиакия маловероятна. Титр этих антител снижается при соблюдении безглютеновой диеты и поэтому эти тесты эффективны при контроле за соблюдением диеты.
Часто наблюдаются и другие лабораторные изменения, которые должны исследоваться. Они включают анемию (железодефицитная анемия у детей и фолиеводефицитная анемия у взрослых); снижение уровня альбумина, кальция, калия и натрия; повышение уровня щелочной фосфатазы и протромбинового времени.
Тесты мальабсорбции не являются специфическими для целиакии. Но если исследования выполняются, полученные результаты свидетельствуют о стеаторее до 10-40 г/день, нарушении теста на D-ксилозу и (при тяжелом поражении подвздошной кишки) теста Шиллинга.
Что нужно обследовать?
Какие анализы необходимы?
Лечение целиакии
Лечение целиакии включает диету без глютена (избегать пищевых продуктов, содержащих пшеницу, рожь или ячмень). Глютен широко используется в продуктах питания (напр., в готовых супах, соусах, мороженом, хот-догах), поэтому, чтобы избежать приема глютена, пациенты нуждаются в детальном описании состава пищевых продуктов,. Пациенту необходимы консультации с врачом-диетологом и включение в группу поддержки пациентов с целиакией. Результат после назначения безглютеновой диеты наступает быстро и разрешение симптомов происходит в течение 1-2 недель. Прием даже небольших количеств пищи, содержащей глютен, может привести к обострению или вызвать рецидив.
Биопсию тонкой кишки следует повторить через 3-4 месяца после безглютеновой диеты. Если сохраняются изменения, необходимо рассмотреть другие причины атрофии ворсинок (напр., лимфома). Исчезновение симптомов целиакии и улучшение морфологии тонкой кишки сопровождаются снижением титров АГАт и АЭАт.
В зависимости от дефицита следует назначать витамины, минералы и препараты, повышающие содержание гемоглобина. В легких случаях лечение не требует применения дополнительных препаратов, но в то же время тяжелые проявления заболевания требуют полноценной терапии. У взрослых дополнительное лечение включает сульфат железа 300 мг перорально от одного до трех раз в день, фолат 5-10 мг перорально один раз в день, кальциевые добавки и любой стандартный поливитаминный комплекс. Иногда, при тяжелом течении заболевания у детей и его первичном выявлении (редко взрослые), необходимо исключение приема пищи и парентеральное питание.
Если эффекта от безглютеновой диеты нет, следует думать об ошибочном диагнозе или развитии рефрактерной стадии течения заболевания целиакии. В последнем случае может быть эффективным назначение глюкокортикоидов.
Какой прогноз имеет целиакия?
Целиакия заканчивается летально в 10-30% в случае несоблюдения диеты. При соблюдении диеты смертность - менее 1%, главным образом у взрослых, у которых первоначально имело место тяжелое течение заболевания. Осложнения целиакии включают рефрактерное течение спру, коллагеновую спру и развитие интестинальных лимфом. Интестинальные лимфомы встречаются у 6-8% пациентов с целиакией, обычно у пациентов старше 50 лет. Риск поражения злокачественным ростом других отделов ЖКТ (напр., карцинома пищевода или ротоглотки, аденокарцинома тонкой кишки) возрастает. Соблюдение безглютеновой диеты может значительно уменьшить риск малигнизации.


 [
[