Медицинский эксперт статьи
Новые публикации
Аноскопия
Последняя редакция: 23.04.2024

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
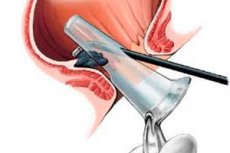
Показания
Аноскопия имеет большое значение для выявления геморроидальных узлов, дифференциации истинных полипов от гипертрофированных анальных сосочков, которые представляют собой гиперплазию слизистой оболочки в области заднепроходных пазух (морганиевые крипты) в результате хронического воспаления при трещинах заднего прохода, геморрое или проктите. С помощью аноскопии удается отличить анальные полипы от тромбированных внутренних геморроидальных узлов, которые выглядят в виде образования округлой формы багрово-синюшного или белесоватого цвета, не имеющего характерных для полипов шейки и ножки.
Аноскопия и сигмоскопия используются для оценки симптомов и состояния прямой кишки и заднего прохода (напр., явное ректальное кровотечение, выделения, пролапс, боль в прямой кишке).
Методика проведения аноскопии
Аноскопия может быть выполнена без подготовки. Аноскоп вводится на всю длину, как твердый сигмоскоп, как описано выше, обычно в положении пациента на левом боку.
Перианальная область и дистальная часть прямой кишки могут быть исследованы аноскопом длиной 7 см, прямая и сигмовидная кишка - жестким 25-сантиметровым или гибким 60-сантиметровым инструментом. Сигмоскопия гибким эндоскопом намного удобнее для пациента и позволяет выполнить фотографию и биопсию ткани. Только большой практический опыт позволяет провести твердый сигмоскоп до ректосигмоидного отдела (15 см), не вызывая дискомфорта и боли при проведении процедуры.
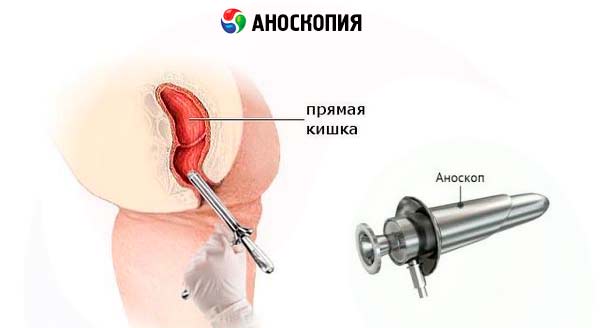
Сигмоскопия выполняется после проведения очистительной клизмы для опорожнения прямой кишки. Внутривенная премедикация обычно не требуется. Пациент принимает положение на левом боку. После внешнего осмотра и пальцевого исследования прямой кишки аппарат обрабатывается мазью и легко вводится на 3-4 см выше анального сфинктера. В этом момент удаляется обтуратор твердого сигмоскопа и инструмент продвигается под прямым визуальным контролем.
Противопоказания
Абсолютные противопоказания отсутствуют. Пациентам с аритмиями или недавно перенесенной ишемией миокарда исследование следует отложить до стабилизации сопутствующей патологии; в противном случае необходимо наблюдение кардиолога. Антибиотики назначаются пациентам, требующим профилактики эндокардита.


 [
[