Медицинский эксперт статьи
Новые публикации
Нефрокальциноз у взрослых и детей
Последняя редакция: 12.07.2025

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
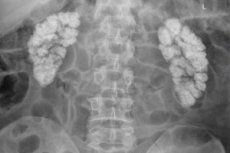
Гиперкальциемическая нефропатия, нефрокальциноз, кальцификация или обызвествление почек представляет собой генерализованное отложение в почечных тканях кальция в виде его нерастворимых солей (оксалата и фосфата).
Код по МКБ-10
Эпидемиология
Визуализируемый с помощью микроскопии нефрокальциноз относится к случайной, но достаточно частой находке патологоанатомов, а клиническая статистика прижизненного выявления нефрокальциноза составляет 0,1-6%. [1] О нефрокальцинозе сообщалось до 22% случаев первичного гиперпаратиреоза. [2]
По некоторым данным, распространенность нефрокальциноза у недоношенных младенцев доходит до 15-16%.
У взрослых 95-98% случаев приходится на медуллярный нефрокальциноз и 2-5% – на кортикальный.
Причины нефрокальциноза
Основная причина нефрокальциноза, который возникает при целом ряде патологий и является одним из их визуализируемых признаков, – нарушение метаболизма кальция и фосфорно-кальциевого равновесия системного характера, приводящее к отложению тканевых кальцификатов (кальцинатов). В большинстве случаев при нарушениях этих сложных процессов с участием различных факторов отмечается кальцификация билатеральная, то есть развивается нефрокальциноз обеих почек. [3]
Итак, отложение кальция в тканях почек может быть обусловлено:
- гиперкальциемией – повышенным уровне в крови двухвалентных катионов кальция, которое возможно, в том числе, и при его избыточном потреблении; [4]
- первичным гиперпаратиреозом, при котором избыточная выработка паратиреоидного гормона (гормона околощитовидных желез) приводит к костной резорбции; [5]
- ацидозом почечных канальцев первого типа, возникающим из-за неспособности почек обеспечивать нормальный физиологический уровень pH крови и мочи;
- некрозом коркового слоя почки (кортикальным некрозом), который может развиваться при тяжелых инфекциях, панкреатите, осложненных родах, ожогах и др.;
- наличием врожденной аномалии – медуллярной губчатой почки; [6]
- МЭН I – множественным эндокринным неопластическим синдромом I типа;
- идиопатической гипомагниемией, а также выведением магния при диабете или повышенном уровне гормонов щитовидной железы (тиреотоксикозе);
- разрушением (резорбцией, остеолизом) костной ткани при остеопорозе, первичных опухолях или метастазах;
- функциональной недостаточностью коры надпочечников – гипоальдостеронизмом; [7]
Читайте также:
- Кальциноз: что это такое?
- Поражение почек при обменных заболеваниях
- Причины повышения кальция в крови
Нефрокальциноз у детей может быть:
- в случаях преждевременного рождения ребенка (на сроке гестации менее 34 недель);
- при гиперкальциемии у новорожденных;
- при тяжелом неонатальном гиперпаратиреозе;
- в связи с врожденными канальциевыми дисфункциями, в первую очередь, проксимальным тубулярным ацидозом и синдромом Барттера; [8]
- следствием гемолитико-уремического синдрома;
- при синдроме Вильямса или синдроме Олбрайта;
- из-за дисбаланса витамина D и фосфатов при искусственном вскармливании младенца; [9], [10]
- в случаях перинатальной, инфантильной или ювенильной гипофосфатазии (Х-сцепленного нарушении метаболизма фосфора) и аутосомно-доминантного гипофосфатемического рахита;
- из-за цистиноза (неспособности расщеплять аминокислоту L-цистеин) с синдром Фанкони;
- при наличии наследственного оксалоза (первичной гипероксалурии);
- если имеет место наследственная непереносимость (мальабсорбция) фруктозы. [11]
Подробнее в публикации – Наследственные и обменные нефропатии у детей.
Факторы риска
К факторам риска нефрокальциноза специалисты относят:
- - наличие в анамнезе хронической формы гломерулонефрита любой этиологии, хронического пиелонефрита, поликистоза почек;
- снижение плотности костной ткани – остеопороз, который может быть следствием иммобилизации у пациентов с длительным постельным режимом, дистрофических изменений у лиц пожилого возраста, снижения уровня половых гормонов у женщин в период менопаузы, избытка витамина А в организме, продолжительного лечения системными кортикостероидами или приема средств от изжоги на основе соединений алюминия;
- саркоидоз;
- злокачественные новообразования, плазмоклеточную или множественную миелому, лимфобластную лейкемию и др.;
- наследственный синдром Альпорта;
- гипервитаминоз витамина D;
- длительный прием препаратов кальция, тиазидных диуретиков, слабительных средств. [12]
Патогенез
Кальций содержат костные ткани, а на долю внескелетного Ca приходится только 1% данного макроэлемента в организме. Уровень кальция контролируется регуляторными механизмами желудочно-кишечного тракта, почками и остеогенными клетками (остеокластами).
В течение суток клубочки почек фильтруют 250 ммоль ионов Ca и с мочой выводится примерно 2% отфильтрованного кальция.
При гиперкальциемической нефропатии патогенез отложения кальцификатов в тканях почек кроется в нарушении механизмов биохимической регуляции уровня кальция и фосфора, а также нарушениях метаболизма костной ткани, обусловленных гормоном паращитовидной железы (ПТГ), витамином D, тиреотропным гормоном кальцитонином (влияющим на синтез ПТГ), пептидным гормоном FGF23 – продуцируемым клетками костной ткани фактором роста фибробластов 23.
Так, экскреции кальция замедляется при повышении синтеза ПТГ, а из-за недостатка кальцитонина увеличивается резорбция костной ткани,
Также в плазме крови и во внеклеточных жидкостях уровень ионизированного Ca повышается, если недостаточно содержание ионов фосфора – вследствие его повышенного выведения из организма. А его выведение может быть чрезмерным из-за нарушения функций почечных канальцев или повышенной выработки гормона FGF23.
Кроме того, немаловажную роль в возрастании концентрации кальция в плазме – с последующей кристаллизацией и отложением его солей в почках – играет гиперактивность внутриклеточного фермента 1-α-гидроксилазы, обеспечивающей трансформацию витамина D в кальцитриол (1,25-дигидроксивитамин D3). В совокупности с высоким уровнем паратиреоидного гормона кальцитриол стимулирует реабсорбцию Са в кишечнике. [13]
Симптомы нефрокальциноза
По словам нефрологов сам процесс кальцификации почек происходит бессимптомно, и ранние или первые признаки нефрокальциноза отсутствуют, кроме тех случаев, когда начинают проявлять себя последствия причинных факторов, обусловливающих ухудшение клубочковой фильтрации почек и снижение ее скорости.
Симптомы варьируются от этиологии и могут включать: артериальную гипертензию; повышенное мочеобразование – полиурию и учащенное мочеиспускание; полидипсию (неуемную жажду).
В случаях медуллярного нефрокальциноза очаговые кальциевые отложения могут образовываться в чашечках почек с формированием мочевых конкрементов, которые приводят к рецидивирующим инфекциям мочевыводящих путей; к абдоминальным и поясничным болям (вплоть до почечных колик); тошноте и рвоте; появлению в моче крови (гематурии).
У детей первого года жизни нефрокальциноз – кроме нарушений мочеиспускания и склонности к инфекционным воспалениям мочевыводящих путей – тормозит физическое и психомоторное развитие.
Последствия и осложнения
Среди последствий нефрокальциноза следует отметить развитие очаговой известковой дистрофии почек, приводящей к острой и хронической почечной недостаточности с возможной интоксикацией организма (уремией) содержащимися в крови химическими соединениями (мочевиной и креатинином).
Возможно осложнение в виде обструктивной уропатии, приводящей к отеку почки и гидронефрозу.
Кальцификация верхушек почечных пирамид (сосочков) приводит к хроническому тубулоинтерстициальному нефриту.
Медуллярный нефрокальциноз – особенно при наличии у пациентов гиперпаратиреоза – часто осложняется мочекаменной болезнью, которая начинается с отложения в почечных чашечках микроскопических кальций-оксалатных кристаллов. [14]
Формы
Осаждение и накопление кальция при нефрокальцинозе может быть трех типов:
- молекулярный нефрокальциноз (или химический) – это увеличение внутриклеточного кальция в почках без образования кристаллов, и его невозможно визуализировать;
- микроскопический нефрокальциноз, при котором кристаллы кальциевых солей можно увидеть при помощи световой микроскопии, но они не визуализируются при рентгенографии почек;
- макроскопический нефрокальциноз виден на рентгене и УЗИ.
Отложения могут накапливаться во внутреннем медуллярном интерстиции, в базальных мембранах и в изгибах петель Генле, в корковом слое и даже в просветах канальцев. И в зависимости от локализации нефрокальциноз разделяют на медуллярный и кортикальный.
Медуллярный нефрокальциноз характеризуется интерстициальным (межклеточным) отложением оксалата и фосфата кальция в мозговом веществе почки – вокруг почечных пирамид.
Если кальцификации подвергаются ткани коркового слоя паренхимы почек – в виде одной-двух полос отложившихся солей Ca вдоль зоны поврежденных кортикальных тканей или множества мелких отложений, разбросанных в почечной коре – то определяется кортикальный нефрокальциноз.
Диагностика нефрокальциноза
Диагностика нефрокальциноза требует полного исследования почек. Патологию диагностируют, как правило, методами визуализации, так как обнаружить отложения Са может только инструментальная диагностика с помощью: УЗИ почек и мочеточников; [15] ультразвуковой допплерографии почек, КТ или МРТ.
При недостаточной убедительности результатов лучевых методов в диагностике почек для подтверждения нефрокальциноза может потребоваться биопсия почки.
Необходимые лабораторные исследования включают анализы мочи: общий, пробу по Зимницкому, на общий кальций в моче, а также экскрецию фосфата, оксалата, цитрата и креатинина. Сдаются анализы на общий и ионизированный кальций в крови, на содержание в плазме крови щелочной фосфазы, паратгормона, кальцитонина.
Учитывая многофакторную этиологию кальциноза почек, спектр диагностических исследований может гораздо шире. Например, для выявления остеопороза проводится КТ губчатой костной ткани, рентгеновская абсорбциометрия и УЗИ-денситометрия; большего количества анализов требует определение синдрома МЭН I типа и т.д. [16]
Дифференциальная диагностика
Обязательна дифференциальная диагностика: с папиллярным некрозом почки, туберкулезом почки, пневмоцистной или микобактериальной внелегочной инфекцией у пациентов с СПИДом и др.
Не следует путать нефрокальциноз с нефролитиазом, то есть образованием камней в почках, хотя у части пациентов обе патологии присутствуют одновременно.
К кому обратиться?
Лечение нефрокальциноза
В случае нефрокальциноза лечение направлено не только на этиологически связанную патологию и уменьшение имеющихся симптомов, но и на снижение содержания кальция в крови.
Лечение гиперкальциемии требует увеличения потребляемой жидкости и гидратации изотоническим раствором натрия хлорида, также принимают кальцимиметики (Цинакальцет и др.).
Терапия макроскопического нефрокальциноза может включать тиазидные диуретики и способствующие лучшей растворимости кальция в моче цитратные препараты (Калия цитрат и др.).
Если нефрокальцинозе связан с остеопорозом и повышенной резорбцией костной ткани, применяются антирезорбтивные средства (ингибиторы резорбции костной ткани) – бифосфонаты и другие препараты для лечения и профилактики остеопороза.
Для лечения гиперфосфатемии назначаются фосфат-связывающие препараты (Севеламер или Ренвела). Медикаментозную терапию гипоальдостеронизма проводят минералокортикоидами (Триметилацетатом, Флоринефом и др.).
Пациентам с хронического гипопаратиреозом может вводиться рекомбинантный человеческий паратиреоидный гормон (Терипаратид).
Нефрокальциноз, возникающий в коркового слоя почки при его некрозе, требует системной антибиотикотерапии, восстановления водно-электролитного баланса вв введением жидкости и проведения гемодиализа.
С целью ограничения поступления некоторых макроэлементов назначается диета при нефрокальцинозе, подробнее:
Хирургическое лечение не предполагает удаления из тканей почек отложений кальция: удалить можно только образовавшиеся камни. Оперативное вмешательство возможно при первичном гиперпаратиреозе, поскольку путем удаления паращитовидной железы удается прекратить негативное влияние ее гормона на почки. [17]
Профилактика
Среди мер, которые могут предотвратить развитие гиперкальциемической нефропатии, специалисты называют употребление достаточного количества воды и снижение потребления соли и пищевых продуктов, содержащих много кальция и оксалатов.
И, конечно, своевременное лечение заболеваний, которые приводят к нефрокальцинозу.
Прогноз
Этиология отложения кальция в почках и характер осложнений данного процесса определят прогноз нефрокальциноза в каждом конкретном случае. Конкретные причины нефрокальциноза, такие как болезнь Дента, первичная гипероксалурия и гипомагниемический гиперкальциурический нефрокальциноз, при отсутствии эффективного лечения могут прогрессировать до хронической почечной недостаточности, [18] терминальной стадии почечной недостаточности. Выявленный рентгенологически нефрокальциноз редко бывает обратимым. Патология прогрессирует редко, но уменьшить степень кальцификации медицина пока не в состоянии.

