Медицинский эксперт статьи
Новые публикации
Экссудативный перикардит
Последняя редакция: 23.11.2021

Весь контент Web2Health проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
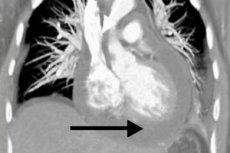
Среди множества возможных осложнений сердечно-сосудистых патологий особое место принадлежит перикардитам – это заболевания, которые не всегда сопровождаются выраженной клинической симптоматикой, но часто представляют угрозу и для здоровья, и для жизни пациента. Одним из таких опасных вариантов патологии является экссудативный перикардит, при котором в пространстве между листками внешней воспаленной сердечной оболочки скапливается избыточный объем жидкости. У здорового человека такой объем находится в пределах 25 мл, а при перикардите он увеличивается в десять и более раз. Стремительное заполнение пространства ведет к сдавливанию мышечного слоя, что представляет собой жизнеугрожающее состояние и требует экстренной врачебной помощи. При медленном скоплении жидкости отмечаются застойные явления, нарастает недостаточность кровообращения. [1]
Код по МКБ-10
Эпидемиология
У большинства пациентов экссудативный перикардит становится осложнением или одним из признаков другого сердечно-сосудистого или висцерального нарушения, лишь в редких случаях приобретает характер самостоятельного заболевания.
Вне зависимости от происхождения, экссудативный перикардит принадлежит к разряду опасных (часто – жизнеугрожающих) состояний. Согласно патологоанатомической статистике, заболевание (пережитое или актуальное на момент гибели пациента) обнаруживают примерно в 5% случаев. Но частота прижизненной диагностики значительно ниже, что связано, в первую очередь, с определенными диагностическими трудностями.
Пациенты женского и мужского пола страдают экссудативным перикардитом примерно в равной степени.
Выпот в перикард возможен для всех возрастов и групп населения. Преобладающая этиология выпота зависит от демографических характеристик, таких как возраст, география и сопутствующие заболевания. Данных о распространенности и частоте перикардиальных выпотов мало. Вирусный перикардит, приводящий к излиянию, является наиболее частой причиной в развитых странах. В развивающихся регионах выпот в перикард, вызванный Mycobacterium tuberculosis. довольно распространен. Реже встречаются бактериальная и паразитарная этиологии. Среди невоспалительных перикардиальных выпотов множественные злокачественные новообразования могут привести к перикардиальному выпоту. У пациентов с выпотом в перикард злокачественные новообразования составляют от 12% до 23% случаев перикардита. У пациентов с ВИЧ выпот в перикард отмечался у 5-43%, в зависимости от критериев включения, при этом у 13% был выпот от умеренного до тяжелого. Согласно исследованию, проведенному с участием педиатрических пациентов, основными причинами перикардита были посткардиологические операции (54%), неоплазия (13%), почечный (13%), идиопатический или вирусный перикардит (5%) и ревматологический (5%). и перикардиальный выпот у детей. [2], [3], [4]
Причины экссудативного перикардита
Экссудативный перикардит – это чаще следствие, а не первопричина: заболевание развивается в ответ на существующий полисерозит или другую патологию, сопровождающуюся поражением перикарда.
По этиологическому фактору разделяют инфекционный экссудативный перикардит (специфический и неспецифический), неинфекционный перикардит (иммуногенный, механический, интоксикационный) и идиопатический (с неизвестной причиной) перикардит. [5]
Неспецифическая форма инфекционного перикардита наиболее часто провоцируется:
- кокками (стрепто или стафилококком, пневмококком);
- вирусной инфекцией (витусом гриппа, энтеровирусом).
- Специфическая форма перикардита может провоцироваться возбудителем таких заболеваний:
- туберкулез, бруцеллез;
- брюшной тиф, туляремия;
- грибковые инфекции, гельминтозы, риккетсиозы.
Экссудативный перикардит туберкулезного происхождения развивается при попадании микобактерий с током лимфы из лимфатических узлов средостения, трахеи и бронхов к перикарду. Гнойная форма заболевания может возникать как осложнение коронарных оперативных вмешательств, а также при инфекционно-воспалительном поражении эндокарда, иммуносупрессивном лечении, при самостоятельном вскрытии легочного абсцесса. [6]
Неинфекционный тип экссудативного перикардита часто является идиопатическим – то есть, причину его появления выяснить не представляется возможным. Если причина все же определяется, то чаще всего речь идет:
- о злокачественных поражениях перикарда (в частности, о мезотелиоме);
- об инвазиях и метастазах при легочной карциноме, раке груди, лимфоме или лейкозе;
- о соединительнотканных патологиях (ревматизме, системной красной волчанке и пр.);
- об аллергических реакциях (сывороточной болезни);
- об уремии, сопровождающей хроническую почечную недостаточность;
- о лучевом поражении органов средостения;
- о ранней стадии миокардиального инфаркта;
- о пониженной функции щитовидной железы;
- о нарушенном обмене холестерина. [7]
Факторы риска
Малый объем выпота всегда присутствует в перикардиальном пространстве. Это необходимо для обеспечения скольжения при сердечных сокращениях. Увеличение этого объема происходит в результате воспалительной реакции и повышения сосудистой проницаемости. При развитии патологии серозные прослойки не способны всасывать лишний выпот, который поступает в ускоренном темпе, поэтому его уровень быстро нарастает. [8]
Экссудативный перикардит носит преимущественно вторичный характер, так как является осложнением других заболеваний и патологических состояний:
- тяжелых инфекционных болезней;
- аутоиммунных нарушений;
- аллергических процессов;
- травматических повреждений (тупых травм, проникающих ранений);
- влияния облучения;
- заболеваний крови;
- опухолевых процессов;
- инфаркта миокарда;
- обменных расстройств;
- кардиологических операций;
- недостаточной почечной функции.
Патогенез
Нарушение кровоснабжения перикарда при экссудативном перикардите может проявляться в разной степени, в зависимости от количества скопившейся жидкости, от скорости накопления, от качества адаптации к нагрузке внешнего перикардиального листка. Если жидкость поступает постепенно, то листок успевает приспособиться, растянуться: давление внутри перикарда изменяется незначительно, а внутрисердечное кровообращение в течение продолжительного времени компенсируется. У пациентов с экссудативным перикардитом может скапливаться разное количество экссудата – от 400-500 мл до 1,5-2 литра. Чем больший объем такой жидкости, тем больше сдавливаются расположенные рядом с сердцем органы и нервные окончания. [9]
Если экссудат скапливается в большом объеме за короткий период времени, то перикард не успевает приспособиться, давление в перикардиальном пространстве существенно возрастает, развивается осложнение – сердечная тампонада. [10]
Жидкость при экссудативном перикардите в дальнейшем может переорганизовываться, замещаясь грануляциями. Эти процессы вызывают перикардиальное утолщение: пространство при этом сохраняется, либо облитерируется. [11]
Симптомы экссудативного перикардита
Первым и основным симптомом при экссудативном перикардите является боль в грудной клетке, усиливающаяся во время глубокого вдоха. Боль дает о себе знать резко, остро, иногда по типу сердечного приступа. Страдания больного несколько облегчаются в положении сидя.
Особенности боли при экссудативном перикардите:
- начинается резко, продолжается долго (иногда не проходит в течение нескольких дней);
- отмечается за грудиной или немного левее;
- отдает в левую руку, ключицу, плечо, область шеи, в левую половину нижней челюсти;
- не исчезает после приема нитроглицерина;
- усиливается на вдохе, во время кашля или глотания;
- усиливается в горизонтальном положении, особенно при попытке лечь на спину;
- уменьшается при сидячем положении с наклоном вперед.
Реже отмечается лихорадка.
Важно понимать, что зачастую экссудативный перикардит возникает одновременно с другими сердечными патологиями – в частности, с инфарктом миокарда. Поэтому клиническая картина может расширяться и с учетом другого заболевания или острого состояния, что значительно затрудняет диагностику.
Первые признаки
По мере скопления экссудата в перикарде отмечаются признаки сдавливания миокарда и респираторной системы. Наиболее частыми симптомами становятся:
- боль в груди;
- непроходящая икота;
- необъяснимое ощущение беспокойства;
- стойкий кашель;
- сиплый голос;
- ощущение недостатка воздуха;
- затрудненное дыхание в положении лежа;
- периодическое угнетение сознания.
Боль в груди иногда напоминает стенокардический приступ, инфаркт или пневмонию:
- усиливается при двигательной активности, вдохе, глотании;
- исчезает при наклоне кпереди в сидячем положении;
- начинается резко, продолжается долго;
- может иметь разную интенсивность;
- может отдавать в левую верхнюю конечность, плечо, область шеи.
Положение больного при экссудативном перикардите
Пациент с экссудативным перикардитом обычно сидит, немного подавшись вперед: такое положение способствует облегчению болевого синдрома. Обращают на себя внимание и другие внешние признаки:
- кожа бледная, пальцы синюшные;
- грудь отекает, набухают вены шеи (при вдохе не спадаются);
- сердцебиение частое, неритмичное, сердечный толчок не определяется или слабый;
- тоны сердца аускультативно ослаблены;
- нарастает асцит, увеличена печень.
Формы
На сегодняшний день общепринятой считается такая классификация перикардита:
- По этиологической характеристике:
- бактериальный перикардит;
- инфекционный и паразитарный перикардит;
- неуточненный перикардит.
- По патогенетическим и морфологическим признакам:
- хронический адгезивный;
- хронический констриктивный;
- невоспалительный перикардит (гидроперикард, хилоперикард);
- гемоперикард.
- По характеру течения:
- острый экссудативный перикардит;
- хронический экссудативный перикардит.
Острый перикардит продолжается менее шести недель, а хронический – более шести недель. Острая форма развивается на фоне инфекционного процесса, либо становится осложнением сепсиса, туберкулеза, ревматизма и пр. Воспалительная реакция захватывает внешний и внутренний перикардиальные листки. Начальные стадии патологии чаще всего протекают без экссудативных явлений, по типу сухого перикардита, однако в дальнейшем развивается экссудативный перикардит.
Если острая форма не подвергается своевременному лечению, то она приобретает хроническое течение, при которой происходит утолщение и слипание перикардиальных листков: формируется экссудативно-адгезивный процесс.
Экссудативно-адгезивный перикардит иначе называют слипчивым, спаечным. Такое разделение считается условным. Под этим названием понимают такой исход перикардита, при котором отмечаются остаточные явления в виде спаечного процесса между перикардиальными листками, либо между перикардом и рядом расположенными органами. Иногда в огрубевшем перикарде происходят накопления кальциевых кристаллов, начинается известкование.
Осложнения и последствия
Перикардиальный выпот может быть представлен транссудатом (гидроперикардит), экссудатом, гнойной жидкостью (пиоперикардит) и кровью (гемоперикардит). Большие количества экссудата характерны для опухолевых процессов, туберкулеза, уремической или холестериновой формы перикардита, гельминтозов и микседемы. Постепенно нарастающий выпот чаще всего не проявляется какими-либо симптомами, а вот при быстром скоплении экссудата может произойти сердечная тампонада.
Тампонада сердца представляет собой стадию декомпенсации при сдавлении сердца, когда происходит скопление жидкости в перикардиальном пространстве с повышением в нем давления. Хирургическая тампонада сопровождается быстрым нарастанием давления, а при воспалительной реакции это происходит в течение нескольких суток или недель.
При локальном сдавливании возможно появление одышки, нарушенного глотания, охриплости, икоты или тошноты. Тоны сердца «далекие». При сдавлении основания легких отмечается притупление под левой лопаткой. С наступлением тампонады появляется внутригрудной дискомфорт, одышка, нагрузочное тахипноэ с переходом в ортопноэ, возникает кашель, пациент может периодически терять сознание.
В свою очередь, тампонада сердца может осложниться почечной недостаточностью, «шоковой» печенью, брыжеечной ишемией, полнокровием органов брюшной полости.
Если возникают трудности с диагностикой, проводят перикардиоцентез, перикардиоскопию, биопсию эпикарда и перикарда (задействуется ПЦР, иммунохимия и иммуногистохимия).
Диагностика экссудативного перикардита
Экссудативный перикардит диагностируют, основываясь на информации, полученной в ходе физикального исследования, лабораторной и инструментальной диагностики.
Врачебный осмотр включает в себя прослушивание сердечной деятельности при помощи стетоскопа. При экссудативном перикардите будет отмечаться некоторое выпячивание передней поверхности груди и небольшой отек в перикардиальной зоне, слабость или потеря верхушечного толчка, расширенные границы относительной и абсолютной тупости сердца, тупость перкуторного звука. О начале развития осложнения – сердечной тампонады – говорит повышение центрального венозного давления, снижение артериального давления, учащение сердцебиения с преходящим нарушением сердечного ритма, пародоксальный пульс. [12]
Анализы проводятся в общедиагностическом аспекте:
- общий анализ крови (возможны лейкоцитоз, ускорение СОЭ, признаки вторичного перикардита);
- общий анализ мочи (признаки нефротического синдрома, почечной недостаточности).
Дополнительно диагностируют:
- электролиты крови;
- общий белок и фракции;
- мочевину крови;
- уровень креатинина и скорость клубочковой фильтрации;
- АСТ, АЛТ, билирубин (общий, прямой);
- липидный спектр;
- коагулограмму;
- иммунограмму;
- онкомаркеры;
- ПЦР на туберкулез в крови;
- антинуклеарные антитела;
- ревматоидный фактор;
- гормоны щитовидной железы;
- прокальцитониновый тест.
Инструментальная диагностика включает в себя такие процедуры:
- рентгенография органов грудной клетки;
- эхокардиография, электрокардиография;
- перикардиальная пункция
Рентгенография назначается при подозрении перикардита для оценки уровня экссудата в перикардиальном пространстве. Сердечная тень может показаться увеличенной, если в полости присутствует большое количество жидкости. При относительно малом объеме выпота рентгенография может не указывать на патологию. В целом, рентгенологическими признаками экссудативного перикардита считаются увеличенная тень и сглаживание контура сердца, слабая пульсация, изменение формы органа (треугольник – если хронический выпот присутствует в течение продолжительного времени). Для уточнения возможно назначение мультиспиральной компьютерной томографии, которая обычно подтверждает присутствие патологической жидкости и утолщение слоев перикарда. [13]
Экссудативный перикардит на ЭКГ проявляется снижением амплитуды всех зубцов. При дополнительном УЗИ сердца (эхокардиографии) удается определить ограничение подвижности сердца жидкостью. [14], [15]
Пункция перикарда с дальнейшим исследованием характера экссудата необходимы для уточнения причины нарушения. Изъятую жидкость подвергают общеклиническому, бактериологическому, цитологическому анализу, а также исследованию на AHAT и LE-клетки. [16]
Дифференциальная диагностика
Течение экссудативного перикардита следует отличать от грозного осложнения этого заболевания – сердечной тампонады.
|
Клиническая картина тампонады |
Изменение артериального давления, учащение сердцебиения, парадоксальность пульса, одышка на фоне чистых легких. |
|
Провоцирующие механизмы |
Медикаменты (антикоагулянты, тромболитики), кардиологическая операция, катетеризации, закрытые травмы груди, опухолевые процессы, соединительнотканные патологии, сепсис или почечная недостаточность. |
|
Электрокардиограмма |
Норма или неспецифические изменения ST-T, брадикардия, электромеханическая диссоциация, электрическая альтернация. |
|
Рентген груди |
Увеличение сердечной тени на фоне чистых легочных полей. |
|
Эхокардиограмма |
Диастолический коллапс передней стенки правого желудочка, правопредсердный или левопредсердный коллапс, увеличенная жесткость левожелудочковой стенки в диастоле, расширенная нижняя полая вена, «плавающее» сердце. |
|
Допплерография |
Снижение при вдохе систолического и диастолического венозного кровотока, усиление обратного тока крови при сокращении предсердий. |
|
Цветной допплер (М-режим) |
В митральном/трикуспидальном клапане отмечаются выраженные дыхательные флуктуации кровотока. |
|
Сердечная катетеризация |
Подтверждается диагноз и оцениваются гемодинамические нарушения. |
|
Вентрикулография |
Предсердные спадения и малые гиперактивные камеры сердечных желудочков. |
|
Коронароангиография |
Сдавливание коронарных артерий в диастоле |
|
КТ |
Не визуализируется субэпикардиальный жир двух желудочков, что говорит о трубчатой конфигурации смещенных вперед предсердий. |
Часто миокардит и экссудативный перикардит сопровождают друг друга, что проявляется общим или локальным нарушением функции сердечной мышцы. Лабораторные особенности такого явления заключаются в повышенном уровне сердечных тропонинов I и T, МВ фракции КФК, уровне миоглобина и фактора некроза опухоли в крови. На электрокардиограмме отмечается конкордантный подъем ST сегмента.
К кому обратиться?
Лечение экссудативного перикардита
Лечебная тактика при экссудативном перикардите зависит от причин и клинического течения заболевания.
Среди нестероидных противовоспалительных препаратов предпочтение отдается Ибупрофену, что связано с относительно редкими побочными эффектами, положительным влиянием на коронарное кровообращение и с возможностью изменять дозировку в обширных пределах. Обычно пациенту назначают 300-800 мг препарата через каждые 7 часов, длительно (до исчезновения перикардиального экссудата). [17]
Всем больным для защиты пищеварительного тракта назначают ингибиторы протонной помпы.
Кортикостероиды назначают при наличии показаний:
- соединительнотканных патологий;
- аутореактивного перикардита;
- уремического перикардита.
Интраперикардиальное введение кортикостероидов эффективно и помогает предупредить развитие побочных эффектов, которые возникают при их системном применении. На фоне постепенного снижения дозировки Преднизолона заранее назначают Ибупрофен.
При тампонаде сердца показано хирургическое лечение в виде перикардиоцентеза.
Основные лекарства при экссудативном перикардите
|
Нестероидные противовоспалительные средства (Ибупрофен 200-400 мг, Диклофенак 25-50 мг и пр.) |
До 3-х раз в сутки в качестве патогенетического противовоспалительного лечения. Побочные проявления: расстройства ЖКТ. |
|
Глюкокортикоидные системные средства (Преднизолон 5 мг, Преднизолон 25 мг/мл и пр.) |
В индивидуальных дозировках, в качестве патогенетического противовоспалительного лечения при системных патологиях. |
|
Глюкокортикоидные средства для интраперикардиального введения (Триамцинолон 1 мл/0,01 г, 1 мл/0,04 г и пр.) |
По индивидуальному протоколу. |
|
Ингибиторы протонного насоса (Омепразол 20 мг, Пантопразол 20 мг) |
Один раз в сутки, для защиты пищеварительного тракта. |
|
Ацетилсалициловая кислота по 75 мг, 100 мг. |
Один раз в сутки, если экссудативный перикардит сочетается с инфарктом. |
|
Азатиоприн 0,05 г |
1-2,5 мг/кг в сутки за 1-2 приема, при неэффективности нестероидных противовоспалительных средств и кортикостероидов. |
|
Циклофосфамид 50 мг, 100 мг |
Внутрь по 1-5 мг/кг в сутки, внутривенно по 10-15 мг/кг при отсутствии эффективности нестероидных противовоспалительных средств и кортикостероидов. |
|
Аминогликозиды (Тобрамицин 1 мл 4%) |
При бактериальном экссудативном перикардите 1-2 раза в сутки до появления клинических признаков эрадикации (1-3 недели). |
|
Антиаритмические средства (Амиодарон 150 мг в амп., 200 мг в таблетках; Верапамил 5 мг в ампулах, 40-80 мг в таблетках) |
1-2 раза в сутки для устранения и профилактики аритмий. |
|
Инотропные препараты (Добутамин 20 мл 250 мг) |
При резком понижении артериального давления и при периферической картине коллапса. Побочные проявления: головокружение, боль в голове. |
Физиотерапевтическое лечение
Массаж рекомендован при хроническом экссудативном перикардите, в период ремиссии. Массируют область спины, нижних конечностей (начиная с проксимальных отделов), груди и живота. Используемые приемы: поглаживание, растирание, разминание, мышечное потряхивание, с исключением ударов и выжиманий. Длительность массажного сеанса около 15 минут. На курс потребуется от 10 до 15 сеансов. После массажа проводят оксигенотерапию.
При нарушениях сердечного ритма показана лечебная физкультура, прогулки, ходьба на лыжах, плавание. Занятия ЛФК проводят в музыкальном сопровождении. Перед сном выполняют массаж воротниковой зоны, спины и нижних конечностей. Рекомендуются хвойные и кислородные ванны, электрофорез, электросон, диетотерапия с дополнительной пищевой витаминизацией.
По завершению лечебного курса показано санаторно-курортное лечение с плаванием, прогулками вдоль берега, а также кислородные коктейли.
Лечение травами
Хорошее подспорье в лечении экссудативного перикардита – народные средства. Домашние и доступные рецепты помогут укрепить сердце, наладить кровообращение, восстановить самочувствие и сердечную функцию.
- Настой из корневища девясила и овса. Берут 100 г овсяных зерен, промывают вместе с шелухой, заливают 500 мл питьевой воды, доводят до кипения, снимают с огня. Всыпают 100 г измельченного корневища девясила, снова доводят до кипения, снимают с огня, накрывают крышкой и настаивают в течение 2-х часов. Далее фильтруют, добавляют 2 ч. л. меда. Принимают по схеме: три раза в день выпивают по 100 мл средства за полчаса до еды, в течение двух недель.
- Фасолевый отвар. Измельчают фасолевые стручки (2 ст. л.), заливают 1 л. воды, доводят до кипения и кипятят в течение пяти минут. Добавляют по 1 ст. л. боярышника, пустырника, мяты, ландыша, кипятят ещё 3 минуты. Накрывают крышкой, настаивают в течение 4-х часов, после чего фильтруют. Хранят средство в холодильнике. Принимают по 4 ст. л. трижды в сутки, за полчаса до еды.
- Отвар боярышника. Берут 500 г плодов боярышника, заливают 1 л воды, доводят до кипения и кипятят в течение 15 минут, фильтруют и остужают. Добавляют 20 г меда, перемешивают. В течение месяца ежедневно принимают по 2 ст. л. средства перед едой.
- Настой калины. Берут 500 г ягод (сухих, свежих, замороженных), заливают 1 л кипятка, настаивают в течение 1,5 ч. Пьют по 200 мл два раза в сутки, с медом. Курс лечения – 1 месяц, далее через 2 месяца лечение можно повторить.
- Отвар татарника. Берут 1 ст. л. лекарственного сырья, заливают 250 мл воды, кипятят в течение 15 минут. Остужают, фильтруют, принимают по 100 мл 4 раза в сутки, но улучшения состояния.
Хирургическое лечение
Абсолютными показаниями к перикардиоцентезу при экссудативном перикардите являются:
- сердечная тампонада;
- большое количество экссудата в перикардиальном пространстве;
- подозрение гнойного или туберкулезного перикардита, неопластического перикардиального выпота.
Противопоказанием к процедуре считается расслоение аорты. Относительными противопоказаниями могут стать нескорректированная коагулопатия, терапия антикоагулянтами, тромбоцитопения.
Перикардиоцентез под рентгеноскопическим контролем и ЭКГ-мониторингом выполняют путем доступа из-под мечевидного отростка. Длинную иглу с мандреном продвигают по направлению к левому плечу, придерживаясь угла 30° к поверхности кожи, что позволяет не допустить повреждения кардиальных, перикардиальных и внутренних артерий груди. Периодически проводятся попытки аспирации экссудата.
После правильной установки катетера экссудат извлекают частями, за один раз – не больше 1000 мл, во избежание острого расширения правого желудочка и развития синдрома внезапной декомпрессии. Продолжают дренировать до уменьшения объема выпота до меньше 25 мл в сутки (через каждые 5 часов). [18]
Всех пациентов наблюдают для своевременного обнаружения декомпенсации, которая возможна после процедуры перикардиального дренирования. В первую очередь, лечение направляют на устранение причины экссудативного перикарда, а не на устранение выпота как такового.
Возможные осложнения перикардиоцентеза:
- миокардиальная перфорация;
- гемоторакс, пневмоторакс;
- воздушная эмболия;
- аритмия (часто – вазовагальная брадикардия);
- присоединение инфекции;
- повреждение органов брюшной полости и брюшины.
Единственным радикальным методом лечения хронической констрикции при экссудативном перикардите является операция перикардэктомии. [19]
Профилактика
После выздоровления пациента после экссудативного перикардита устанавливаются такие профилактические правила:
- Продолжительный прием нестероидных противовоспалительных препаратов с отменой после устранения экссудата в перикарде.
- Своевременное применение кортикостероидов в индивидуально подобранной дозировке.
- Постепенная отмена кортикостероидов (в течение не меньше трех месяцев), с переходом к нестероидным противовоспалительным средствам.
- Предупреждение нарушений со стороны пищеварительного тракта, связанных с продолжительным приемом нестероидных противовоспалительных и кортикостероидных средств.
- Своевременный перикардиоцентез при признаках сердечной тампонады.
- Своевременная перикардэктомия при симптомном констриктивном перикардите.
- Обеспечение лечения основного заболевания (опухолевые процессы, туберкулез, системные заболевания и пр.).
- По завершению лечения острого экссудативного перикардита на протяжении 12 месяцев пациента наблюдают для своевременного выявления обострения или осложнения. Один раз в три месяца выполняют исследование крови, электрокардиограмму, эхокардиограмму.
В целом, значительному уменьшению риска развития экссудативного перикардита способствует своевременная диагностика сердечных заболеваний и лечение других болезненных процессов, которые могут распространиться на область сердца.
Основные меры профилактики заключаются в следующем:
- искоренение вредных привычек;
- полноценное питание;
- нормализация режимов труда и отдыха;
- активный образ жизни;
- недопущение стрессов, переохлаждений;
- своевременное лечение любых патологий в организме;
- закаливание, укрепление иммунной защиты;
- своевременное посещение врача, в том числе и для профилактических осмотров.
Прогноз
Основное осложнение при остром экссудативном перикардите – это сердечная тампонада. У каждого третьего пациента воспалительный процесс распространяется на сердечную мышцу, что приводит к появлению пароксизмальной мерцательной аритмии или суправентрикулярной тахикардии. Экссудативный перикардит часто трансформируется в хроническую или констриктивную форму.
Правильное и своевременное лечение при отсутствии осложнений гарантирует наступление выздоровления примерно через три месяца. Пациент постепенно возвращается к обычному жизненному ритму. О более продолжительной реабилитации говорят при развитии рецидивирующего заболевания, когда происходит периодическое повторное скопление экссудата. [20]
Послеоперационное восстановление обычно более длительное: в течение недели пациент пребывает на стационарном лечении, далее его выписывают по месту жительства, с дальнейшим кардиологическим наблюдением. Полное восстановление сердечной функции происходит примерно через 6 месяцев. [21]
С развитием тампонады сердца значительно повышается риск гибели пациента. В целом, прогноз зависит от причины патологии и своевременности диагностики и назначения лечения. [22]
Экссудативный перикардит, не осложненный тампонадой сердца, обладает относительно благоприятным прогнозом. Полномерная терапия или оперативное вмешательство позволяют восстановить сердечную функцию, а человек будет считаться практически выздоровевшим. Продолжительность жизни может сокращаться на фоне формирования многочисленных спаек даже после проведения операции.

